Amöbenruhr
| Klassifikation nach ICD-10 | |
|---|---|
| A06.0 | Akute Amöbenruhr |
| ICD-10 online (WHO-Version 2019) | |
Die Amöbenruhr oder Amöbendysenterie (auch Amöbenkolitis[1]), eine Form der Amöbiasis, ist die mit Bauchschmerzen, blutig-schleimigen Durchfällen und Tenesmen einhergehende Infektion des Darmes durch die Amöbe Entamoeba histolytica, einen Einzeller (Protozoon). Mit weltweit ungefähr 50 Millionen Krankheitsfällen jährlich zählt sie zu den häufigsten Protozoeninfektionen des Menschen.[2]
Wortherkunft
[Bearbeiten | Quelltext bearbeiten]Das Wort Ruhr wurde aus dem altgermanischen Verb „rüeren, ruoren“ abgeleitet. Das Substantiv bezeichnete später im Besonderen die heftige Bewegung im Unterleib.[3][4]
Erreger
[Bearbeiten | Quelltext bearbeiten]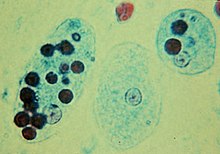
Die Amöbiasis ist eine Infektionskrankheit, die von einer Amöbe (Wechseltierchen) der Art Entamoeba histolytica verursacht wird. Das Protozoon wurde erstmals 1875 als „Amöba coli“ von Fjodor Lösch[5] im Zusammenhang mit einem Dysenteriefall beschrieben, 1883 von Stephanos Kartulis[6] bei 150 Fällen von Dysenterie festgestellt und als pathogene Spezies 1903 von Fritz Schaudinn wissenschaftlich Entamoeba histolytica genannt.[7]
Die Krankheitserreger leben im Nahrungsbrei des menschlichen Dickdarms und vermehren sich ungeschlechtlich durch Zellteilung. Der Erreger kann neben einkernigen vegetativen Formen, den Trophozoiten, die vor allem den oberen Dickdarm besiedeln, auch als sehr widerstandsfähige Dauerformen Zysten im unteren Dickdarm bilden, die typischerweise vierkernig sind. Er kann im Dickdarm verbleiben – unter Umständen jahrelang ohne jegliche Krankheitsanzeichen zu verursachen. Ausgeschieden wird er mit dem Stuhl, vornehmlich in Form der Zysten – bis zu 500 Millionen pro Tag. Der Infizierte ist damit gleichzeitig auch Überträger. Die ausgeschiedene Dauerform kann im Unterschied zur vegetativen Form in der Außenwelt monatelang infektiös bleiben.[2]
Von der kleineren „Minutaform“ der Trophozoiten, die nicht zum klinischen Bild der Amöbenruhr führt, ist die bis 50 Mikrometer große pathogene „Magnaform“ abzugrenzen, die Erythrozyten phagozytieren kann. Aus bisher unbekannten Gründen können sich die Erreger verändern und neben veränderter DNA ein verändertes Enzymmuster zeigen. Infolge verschiedener Pathogenitätsfaktoren wie bestimmter Oberflächenrezeptoren, porenbildender Enzyme sowie Zysteinproteasen, die die extrazelluläre Matrix des Colons zersetzen, kommt es zum Vollbild der Amöbenruhr. Dabei können in seltenen Fällen infolge einer chronischen granulomatösen Entzündungsreaktion druckempfindliche Geschwulste in der Darmwand entstehen, ein sogenanntes Amöbom.[2]

Infektion
[Bearbeiten | Quelltext bearbeiten]In den Dickdarm gelangen die Erreger meistens als Zysten, und zwar durch orale Aufnahme von verunreinigtem Wasser, ungewaschenem Obst oder Gemüse oder auf einem analen Übertragungsweg.
Bei 90 Prozent der Menschen verursacht eine Infektion keine Beschwerden, jedoch können sie als symptomloser Wirt die Erreger ausscheiden und übertragen.
Krankheitssymptome
[Bearbeiten | Quelltext bearbeiten]Nur bei einem Teil der mit Entamoeba histolytica Infizierten treten Krankheitszeichen auf. Nach einer Inkubationszeit von 1 bis 7 Tagen macht sich die Amöbenruhr durch Bauchschmerzen, Durchfall, Tenesmen sowie einen blutigen und schleimigen „himbeergeleeartigen“ Stuhl bemerkbar. Die Beschwerden entwickeln sich oft allmählich über ein bis drei Wochen, meist ohne Fieber. Schwere Erkrankungen sind hingegen fiebrig und verbunden mit starken Tenesmen und bis zu 20 blutigen Stühlen pro Tag.
Diese intestinalen Symptome sind Zeichen einer invasiven Amöbiasis, bei der Trophozoiten aus dem Darmlumen in die Schleimhaut des Dickdarms übertreten. Hierdurch kommt es zu einer Entzündung des Dickdarms (Colitis), die mit umschriebenen Gewebsdefekten geschwürig ist (Ulzerationen). Wenn die Amöben über die Darmschleimhaut in das Gefäßsystem eindringen, können sie mit dem Blut weiter transportiert werden. Damit können sich außerhalb des Darms (extraintestinale) Absiedlungen von Amöben in anderen Organen bilden und dort anschließend Abszesse. Leberabszesse sind hier die weitaus häufigste Komplikation, das Zentralnervensystem, Herz, Milz oder Harnorgane sind selten betroffen. Diese extraintestinalen Manifestationen einer invasiven Amöbiasis können auch ohne vorausgehende Amöbenruhr auftreten, manchmal Jahre nach einer Infektion, und sind lebensbedrohlich.[2]
Vorkommen der Krankheit
[Bearbeiten | Quelltext bearbeiten]Die Amöbenruhr ist weltweit verbreitet, kommt aber insbesondere in tropischen und subtropischen Gebieten vor, z. B. Kenia, Bangladesch, Indonesien, Thailand, Indien und Vietnam.
Ungeschältes Obst und Gemüse, Eiswürfel und Eis sollte in diesen Gebieten gemieden werden. Auch zum Zähneputzen sollten Reisende in tropischen Ländern nur Mineralwasser oder aber Wasser verwenden, das mindestens fünf Minuten gekocht wurde. Die herkömmliche Trinkwasserentkeimung durch Chlorung reicht nicht aus, um die Amöben abzutöten.
Diagnose und Behandlung
[Bearbeiten | Quelltext bearbeiten]Die Erreger können durch eine mikroskopische Untersuchung des Stuhls festgestellt werden. Zu beachten ist die Möglichkeit einer Verwechslung der Minuta-Form mit der eng verwandten Amöbe Entamoeba dispar, die nur Durchfälle auslöst.
Durchfälle mit Blut- bzw. Schleimbeimengungen sollten grundsätzlich ärztlich untersucht und diagnostiziert werden, da auch andere ernsthafte Infektionen dafür verantwortlich sein können. Sowohl die Zystenform als auch die Magnaform können im Stuhl nachgewiesen werden. Da die Magnaform aber sehr empfindlich ist und schnell zerstört werden kann, muss frischer Stuhl untersucht werden. Die Amöbenruhr wird vor allem mit Antibiotika (insbesondere Metronidazol) behandelt. Asymptomatische Träger werden mit Paromomycin oder Diloxanidfuroat behandelt.[8] Bei rechtzeitiger Einnahme heilt die Erkrankung rasch aus. Ist es allerdings schon zu Abszessen in der Leber o. ä. gekommen, müssen über einen längeren Zeitraum Medikamente (Metronidazol, gefolgt von Paromomycin oder Diloxanidfuroat) genommen werden. Eventuell ist auch eine Operation erforderlich. Abszesse bzw. Organbefall können durch Sonografie oder Computertomografie nachgewiesen werden.
Meldepflicht
[Bearbeiten | Quelltext bearbeiten]In Österreich ist übertragbare Ruhr (Amöbenruhr) eine anzeigepflichtige Krankheit gemäß § 1 Abs. 1 Epidemiegesetz 1950. Die Meldepflicht bezieht sich auf Verdachts-, Erkrankungs- und Todesfälle. Zur Anzeige verpflichtet sind unter anderen Ärzte und Labore (§ 3 Epidemiegesetz 1950).
Literatur
[Bearbeiten | Quelltext bearbeiten]- S1-Leitlinie Diagnostik und Therapie der Amöbenruhr der Deutschen Gesellschaft für Tropenmedizin und Internationale Gesundheit (DTG). In: AWMF online (Stand 01/2018)
- Karl Wurm, A. M. Walter: Infektionskrankheiten. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 9–223, hier: S. 140–142 (Amöbenruhr) und 145.
Weblinks
[Bearbeiten | Quelltext bearbeiten]Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ https://www-ncbi-nlm-nih-gov.translate.goog/books/NBK542237/?_x_tr_sl=en&_x_tr_tl=de&_x_tr_hl=de
- ↑ a b c d G. Burchard, E. Tannich: Epidemiologie, Diagnostik und Therapie der Amöbiasis. In: Deutsches Ärzteblatt, Jahrgang 101, Nr. 45, 2004, S. 3036–3040 (A), online.
- ↑ Ruhr. Duden, 2016.
- ↑ Duden – Das Herkunftswörterbuch. 4. Auflage. Mannheim/Leipzig/Wien/Zürich 2006, ISBN 978-3-411-04074-2.
- ↑ Karl Wurm, A. M. Walter: Infektionskrankheiten. 1961, S. 140.
- ↑ Werner Köhler: Infektionskrankheiten. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 667–671, hier: S. 670.
- ↑ David Grove: Tapeworms, Lice, and Prions: A Compendium of Unpleasant Infections. Oxford University Press, Oxford 2014, ISBN 978-0-19-964102-4, S. 108 f. books.google.de
- ↑ Marianne Abele-Horn: Antimikrobielle Therapie. Entscheidungshilfen zur Behandlung und Prophylaxe von Infektionskrankheiten. Unter Mitarbeit von Werner Heinz, Hartwig Klinker, Johann Schurz und August Stich, 2., überarbeitete und erweiterte Auflage. Peter Wiehl, Marburg 2009, ISBN 978-3-927219-14-4, S. 289.