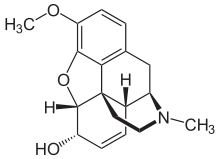
Codein
| Strukturformel | ||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ||||||||||||||||||||||
| Allgemeines | ||||||||||||||||||||||
| Name | Codein | |||||||||||||||||||||
| Andere Namen | ||||||||||||||||||||||
| Summenformel | C18H21NO3 | |||||||||||||||||||||
| Externe Identifikatoren/Datenbanken | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Arzneistoffangaben | ||||||||||||||||||||||
| ATC-Code | ||||||||||||||||||||||
| Wirkstoffklasse | ||||||||||||||||||||||
| Eigenschaften | ||||||||||||||||||||||
| Molare Masse | 299,36 g·mol−1 | |||||||||||||||||||||
| Aggregatzustand |
fest | |||||||||||||||||||||
| Dichte |
1,32 g·cm−3[4] | |||||||||||||||||||||
| Schmelzpunkt | ||||||||||||||||||||||
| pKS-Wert |
8,21 (25 °C)[6] | |||||||||||||||||||||
| Löslichkeit |
| |||||||||||||||||||||
| Sicherheitshinweise | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Toxikologische Daten | ||||||||||||||||||||||
| Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen (0 °C, 1000 hPa). | ||||||||||||||||||||||
Codein oder Kodein (lateinisch Codeinum; von altgriechisch κώδεια kốdeia, deutsch ‚Mohnkopf, Köpfchen bzw. Kapsel der Mohnpflanze‘, lateinisch codia[8]) ist eine natürlich vorkommende chemische Verbindung aus der Gruppe der Opiate. In der Medizin wird Codein als Arzneistoff eingesetzt. Es wird als Schmerzmittel meist in Kombination mit Paracetamol sowie als Hustenstiller verwendet. Es steht auf der Liste der unentbehrlichen Arzneimittel der Weltgesundheitsorganisation.
Codein wurde 1832 von Pierre Jean Robiquet aus Opium isoliert. Das erste deutsche Patent zur wirtschaftlichen Darstellung von Methylmorphin (Codein) wurde 1886 von Albert Knoll angemeldet und 1887 erteilt.[9]
Vorkommen
[Bearbeiten | Quelltext bearbeiten]
Der Anteil von Codein in Opiumsaft, der natürlichen Quelle dieser Substanz, liegt bei 0,3–3 %.[4]
Chemische und physikalische Eigenschaften
[Bearbeiten | Quelltext bearbeiten]Codein ist der 3-Monomethylether des Morphins. Die Löslichkeit in Wasser beträgt für Codein-Monohydrat 8 mg/ml bei 20 °C, 17 mg/ml bei 80 °C, für Codeinhydrochlorid 50 mg/ml bei 20 °C, 1000 mg/ml bei 100 °C, für Codeinsulfat 35 mg/ml bei 20 °C, 150 mg/ml bei 80 °C sowie für Codeinphosphat-Hemihydrat 400 mg/ml.
Analytik
[Bearbeiten | Quelltext bearbeiten]Der zuverlässige qualitative und quantitative Nachweis in pharmazeutischen Zubereitungen und verschiedenen Körperflüssigkeiten wie Blutserum, Urin, Speichel und anderen gelingt nach geeigneter Probenvorbereitung durch Kopplung der Gaschromatographie oder HPLC mit der Massenspektrometrie.[10][11][12][13]
Pharmakologische Eigenschaften
[Bearbeiten | Quelltext bearbeiten]Codein ist ein Prodrug, es entfaltet seine analgetische Wirkung über die Wirkung des aktiven Metaboliten Morphin, der zu etwa 10 % durch Demethylierung unter Beteiligung des Enzyms CYP2D6[14] in der Leber entsteht. Auch Codein selbst vermittelt eine Wirkung über die Bindung an Opioidrezeptoren (μ-Rezeptoren), jedoch ist seine Affinität zum Rezeptor gering. Bei Einnahme von 400 mg Codein ist das Maximum der Metabolisierbarkeit erreicht, da die entsprechende Enzymkapazität von CYP2D6 erschöpft ist. Dadurch steigt die Wirkung nicht mehr, sondern hält nur länger an. Bezüglich der hustenhemmenden (antitussiven) Wirkung soll Codein die gleiche Effektivität wie Morphin aufweisen.
Aufgrund eines genetischen CYP2D6-Polymorphismus kann die Codeinwirkung unterschiedlich stark ausfallen:[15] Etwa 10 % der US-Amerikaner weißer Hautfarbe können Codein nur langsam metabolisieren, so dass aufgrund einer unzureichenden Morphinbildung die Wirkung wenig ausgeprägt ist. Im Gegensatz dazu können bei Schnellmetabolisierern, zu denen schätzungsweise 1–5,5 % der weißen US-Bevölkerung gehören, erhöhte Morphinkonzentrationen im Plasma mit dem Risiko morphinbedingter Nebenwirkungen auftreten, bis hin zu Intoxikationen.
Codein hat eine schmerzlindernde Wirkdauer von vier bis sechs Stunden.[16] Es wird zu circa 10 % unverändert und ansonsten in Form von Morphin- und Codeinkonjugaten über die Nieren (renal) ausgeschieden.
Klinische Angaben
[Bearbeiten | Quelltext bearbeiten]Codein ist wie Dihydrocodein zur symptomatischen Behandlung des Reizhustens (Unterdrückung des Hustenreizes bei unproduktivem Husten) zugelassen. Die maximale Tagesdosis beträgt 184 mg für Erwachsene.[17] Eine Wirksamkeit von niedrigen, in den USA zusätzlich erhältlichen verschreibungsfreien Dosen ist nicht belegt.[18] Die analgetische Potenz der Einzeldosis im Vergleich zu Morphin liegt in etwa bei 0,1. Die hustenstillende Wirksamkeit von Codein bei der COPD ist fraglich.[19]
In Kombination mit Paracetamol, Acetylsalicylsäure oder Diclofenac wird Codein als Schmerzmittel (in Dosierungen von etwa 30 bis 100 mg bei Erwachsenen[20]) zur Behandlung mäßig starker bis starker Schmerzen verwendet.
Codein war bis 1999 in Deutschland bei Heroinsucht ein reguläres Substitutionsmittel, das von Ärzten aus Gründen der Compliance und der relativen Unkompliziertheit der Einleitung und Überwindung eines Entzugssyndroms bevorzugt wurde. Es ist durch Substanzen mit längerer Halbwertszeit wie Methadon verdrängt worden.
Nebenwirkungen
[Bearbeiten | Quelltext bearbeiten]Häufigste unerwünschte Arzneimittelwirkungen von Codein sind Müdigkeit, Übelkeit, Erbrechen und Verstopfung. Codein hat ein Abhängigkeitspotential.
Codein und sein Metabolit Morphin treten in die Muttermilch über. Das Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) ordnete 2007 daher an, in die Produktinformationstexte einen Warnhinweis aufzunehmen, beim Säugling auf Nebenwirkungen wie Trinkschwäche, Schläfrigkeit (Somnolenz) und Lethargie zu achten und das Stillen bei wiederholter Einnahme codeinhaltiger Präparate zu unterbrechen.[21][22][23] Vorangegangen war ein Fallbericht über den Tod eines Säuglings, der an einer durch Stillen erworbenen Morphin-Überdosierung starb, nachdem seine Mutter codeinhaltige Schmerzmittel eingenommen hatte.
Im März 2013 gaben die US-amerikanische Food and Drug Administration (FDA) und die Europäische Arzneimittel-Agentur (EMEA) eine Warnung heraus, nach der bei Kindern kein Codein nach Tonsillektomie oder Adenektomie als Schmerzmittel verabreicht werden darf. Es wurden schwere und teils tödlich verlaufene Fälle von Atemdepression gemeldet. Bei einigen betroffenen Kindern konnte nachgewiesen werden, dass sie aufgrund einer genetischen Variation des Enzyms Cytochrom P450 2D6 „ultraschnelle Metabolisierer“ gewesen waren, wodurch das verabreichte Codein sehr schnell zum wesentlich stärker wirksamen Morphin umgewandelt wurde.[24] 2017 schränkte die FDA die Anwendung von Codein weiter ein, so dass die Substanz Kindern unter zwölf Jahren in den Vereinigten Staaten nicht mehr verabreicht werden darf. Stillende Mütter werden vor der Einnahme von Codein gewarnt.[25][26]
Pharmazeutische Informationen
[Bearbeiten | Quelltext bearbeiten]Arzneilich verwendet wird neben Codein-Monohydrat ferner das Codeinphosphat-Hemihydrat. Zur Hustenstillung sind flüssige flexibel dosierbare Darreichungen wie Tropfen oder Saft bzw. Sirup, aber auch feste einzeldosierte Tabletten bzw. Kapseln anwendbar. Codein hat eine Plasmahalbwertszeit von circa 2 bis 4 Stunden,[27] eine verlängerte Wirkdauer bieten Retardarzneimittel. Die Retardierung der Codeinwirkung in flüssigen Arzneiformen erfolgt durch Bindung an einen Kationenaustauscher (Codein-Poly(styrol, divinylbenzol)sulfonat).
Betäubungsmittelrechtliche Regelungen
[Bearbeiten | Quelltext bearbeiten]Deutschland
[Bearbeiten | Quelltext bearbeiten]In Deutschland ist Codein durch das Betäubungsmittelgesetz als verkehrsfähiges und verschreibungsfähiges Betäubungsmittel eingestuft,[28] der Umgang ohne Erlaubnis oder Verschreibung ist grundsätzlich strafbar. Niedrige Dosen bzw. Mengen (d. h. „… ohne einen weiteren Stoff der Anlagen I bis III bis zu 2,5 vom Hundert oder je abgeteilte Form bis zu 100 mg Codein, berechnet als Base“) sind von betäubungsmittelrechtlichen Vorschriften ausgenommen, solange sie nicht an betäubungsmittel- oder alkoholabhängige Personen verschrieben werden.
Österreich
[Bearbeiten | Quelltext bearbeiten]Die Anwendung von Codein ist rezeptpflichtig und nach der Suchtgiftverordnung geregelt. In Konzentrationen bis 2,5 % in unaufgeteilten Formulierungen beziehungsweise bis 100 mg in aufgeteilten Formulierungen (bezogen auf die freie Base) wird kein Suchtgiftrezept benötigt.[29]
Schweiz
[Bearbeiten | Quelltext bearbeiten]Auch in der Schweiz ist Codein ein Betäubungsmittel im Sinne des Betäubungsmittelgesetzes. Ausgenommen sind jedoch Zubereitungen, die nicht mehr als 2,5 % in der Zubereitung oder abgeteilter Form 100 mg Codein enthalten.[30]
Handelsnamen
[Bearbeiten | Quelltext bearbeiten]Monopräparate
[Bearbeiten | Quelltext bearbeiten]Bronchialpastillen VA (CH), BronchiCodein (D), Bronchicum mono (D), Capitole (CH), Codeinum phosphoricum (forte) Compren, Codicaps mono (D), Codicompren (D), Codipertussin (D, A), Codyl-Sirup (a.H.), Iropect (CH), Longtussin (D), Makatussin Codein (D, A, CH), Optipect (D), Pharmacieplusd (CH), Rotpunkt Apotheke Bronchialpastillen mit Codein (CH), Tiamon (D), Tryasol (D), Tussoret (D), zahlreiche Generika (D, CH)
Kombinationspräparate
[Bearbeiten | Quelltext bearbeiten]- mit Paracetamol: Azur compositum SC (D), Contraneural Paracetamol/Codein (D), Gelonida (D), Nedolon (D), Optipyrin (D), Talvosilen (D), Titretta (D)
- mit Paracetamol und Coffein: Azur compositum (D)
- mit Paracetamol und Acetylsalicylsäure: Dolomo N (D)
- mit Acetylsalicylsäure: Dolviran N (D)
- mit Diclofenac: Combaren (D), Voltaren plus (D)
- mit Diphenhydramin: Benylin (CH)
- mit Guaifenesin: Resyl mit Codein (A), Resyl plus (A, CH)
- mit Drofenin und Propyphenazon: Spasmoplus (A)
Siehe auch
[Bearbeiten | Quelltext bearbeiten]Weblinks
[Bearbeiten | Quelltext bearbeiten]Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Externe Identifikatoren von bzw. Datenbank-Links zu Codein-Monohydrat: CAS-Nr.: 6059-47-8, EG-Nr.: 641-609-7, ECHA-InfoCard: 100.169.472, PubChem: 5362471, ChemSpider: 4515050, Wikidata: Q98915715.
- ↑ Externe Identifikatoren von bzw. Datenbank-Links zu Codeinphosphat: CAS-Nr.: 52-28-8, EG-Nr.: 200-137-8, ECHA-InfoCard: 100.000.126, GESTIS: 30490, PubChem: 5359227, ChemSpider: 4514237, Wikidata: Q3748961.
- ↑ Externe Identifikatoren von bzw. Datenbank-Links zu Codeinphosphat Hemihydrat: CAS-Nr.: 41444-62-6, EG-Nr.: 639-473-9, ECHA-InfoCard: 100.167.119, PubChem: 6321303, ChemSpider: 4881968, Wikidata: Q27279257.
- ↑ a b c d Eintrag zu Codein. In: Römpp Online. Georg Thieme Verlag, abgerufen am 31. Juli 2013.
- ↑ The Merck Index: An Encyclopedia of Chemicals, Drugs, and Biologicals. 9. Auflage. Merck & Co., Whitehouse Station, NJ, USA 1976, ISBN 0-911910-26-3, S. 316.
- ↑ a b c d Eintrag zu Codeine in der ChemIDplus-Datenbank der United States National Library of Medicine (NLM) (Seite nicht mehr abrufbar)
- ↑ a b Datenblatt Codeine bei Sigma-Aldrich, abgerufen am 4. Dezember 2021 (PDF).
- ↑ Henry George Liddell, Robert Scott: A Greek-English lexikon. 9. Auflage. Oxford 1940, S. 1016.
- ↑ Patent DE39887C: Verfahren zur Darstellung von Methylmorphin (Codein) und Aethylmorphin. Angemeldet am 7. August 1886, veröffentlicht am 4. Juni 1887, Erfinder: Albert Knoll.
- ↑ S. Chericoni, F. Stefanelli, V. Iannella, M. Giusiani: Simultaneous determination of morphine, codeine and 6-acetyl morphine in human urine and blood samples using direct aqueous derivatisation: validation and application to real cases. In: J Chromatogr B Analyt Technol Biomed Life Sci., 949–950, 15. Feb 2014, S. 127–132. PMID 24491926.
- ↑ V. Milovanović, B. Cirić, J. Milenković, V. Kilibarda, M. Curcić, S. Vucinić, B. Antonijević: Determination of morphine, codeine and 6-monoacetylmorphine in saliva of substance-abuse patients using HPLC/MS methods. In: Vojnosanit Pregl., 69(2), Feb 2012, S. 141–146. PMID 22500367.
- ↑ S. S. Barsegian, E. A. Purvina, E. M. Salomatin, T. A. Sviridova, T. N. Fedorova: Determination of morphine and codeine in forensic chemical studies with the use of a single quadrupole mass-selective detector coupled to the HPLC system. In: Sud Med Ekspert, 55(6), Nov-Dez 2012, S. 33–37. PMID 23405467.
- ↑ K. A. Rees, P. A. McLaughlin, M. D. Osselton: Validation of a gas chromatography-ion trap-tandem mass spectrometry assay for the simultaneous quantification of cocaine, benzoylecgonine, cocaethylene, morphine, codeine, and 6-acetylmorphine in aqueous solution, blood, and skeletal muscle tissue. In: J Anal Toxicol., 36(1), Jan-Feb 2012, S. 1–11. PMID 22290746.
- ↑ Y. Caraco, T. Tateishi, F. P. Guengerich, A. J. J. Wood: Microsomal codeine N-demethylation: Cosegregation with cytochrome P4503A4 activity. In: Metab Dispos. 24(7), 1996, S. 761–764. PMID 8818573
- ↑ Clinical Pharmacogenetics Implementation Consortium (CPIC) guideline information for codeine and CYP2D6. In: PharmGKB. 5. Mai 2016, abgerufen am 20. November 2016.
- ↑ Eberhard Klaschik: Schmerztherapie und Symptomkontrolle in der Palliativmedizin. In: Stein Husebø, Eberhard Klaschik (Hrsg.): Palliativmedizin. 5. Auflage, Springer, Heidelberg 2009, ISBN 3-642-01548-4, S. 207–313, hier: S. 232.
- ↑ Arzneimittelverzeichnis Rote Liste online, abgerufen am 9. März 2014.
- ↑ S. M. Smith, K. Schroeder, T. Fahey: Over-the-counter medications for acute cough in children and adults in ambulatory settings. In: Cochrane Database Syst Rev. Nr. 1, 2008, S. CD001831, doi:10.1002/14651858.CD001831.pub3, PMID 18253996.
- ↑ J. Smith, E. Owen, J. Earis, A. Woodcock: Effect of codeine on objective measurement of cough in chronic obstructive pulmonary disease. In: J Allergy Clin Immunol. 117(4), Apr 2006, S. 831–835. Epub 2006 Feb 7. PMID 16630941.
- ↑ Eberhard Klaschik: Schmerztherapie und Symptomkontrolle in der Palliativmedizin. 2009, S. 232.
- ↑ G. Coren u. a.: Pharmacogenetics of morphine poisoning in a breastfed neonate of a codeine-prescribed mother. In: Lancet. 368, 2006, S. 704.
- ↑ Pharm. Ztg. 152, 2007, S. 125.
- ↑ Rheinisches Ärzteblatt. 11/2007.
- ↑ Safety review update of codeine use in children; new Boxed Warning and contraindication on use after tonsillectomy and/or adenoidectomy. (PDF; 118 kB) FDA, 20. Februar 2013, abgerufen am 8. Juni 2013 (englisch).
- ↑ FDA Drug Safety Communication: FDA restricts use of prescription codeine pain and cough medicines and tramadol pain medicines in children; recommends against use in breastfeeding women. In: FDA. 20. April 2017, abgerufen am 25. April 2017.
- ↑ USA: Schärfere Beschränkungen für Tramadol und Codein. In: Deutsche Apothekerzeitung online. 24. April 2017, abgerufen am 25. April 2017.
- ↑ Michael Freissmuth, Stefan Offermanns, Stefan Böhm: Pharmakologie und Toxikologie: Von den molekularen Grundlagen zur Pharmakotherapie. 2. Auflage. Springer, Heidelberg / Berlin 2016, ISBN 978-3-662-46689-6, S. 264 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ Anlage III (zu § 1 Abs. 1) verkehrsfähige und verschreibungsfähige Betäubungsmittel zum Betäubungsmittelgesetz. gesetze-im-internet.de
- ↑ Suchtgiftverordnung § 20 Abs. 4 1.
- ↑ Betäubungsmittelverzeichnisverordnung (BetmVV-EDI), Anhang 4, Verzeichnis c.