Jucken
| Klassifikation nach ICD-10 | |
|---|---|
| L29 | Pruritus |
| F45.8 | Sonstige somatoforme Störungen Psychogener Pruritus |
| ICD-10 online (WHO-Version 2019) | |
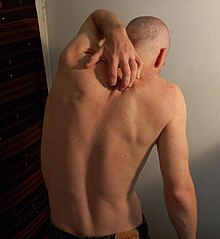
Jucken, Juckempfindung oder Pruritus (von lateinisch prurire „jucken“) ist eine unangenehme Empfindung an der Haut, die einen Juckreiz genannten Drang zum Kratzen oder Reiben an der juckenden Stelle auslöst. Jucken kann ein Symptom für eine Hauterkrankung, eine Verletzung von Nerven (Neuropathie) oder eine systemische Erkrankung (Niere, Leber etc.) sein.
Verbreitung
[Bearbeiten | Quelltext bearbeiten]2011 betrug in Deutschland die aktuelle Betroffenheit in der Allgemeinbevölkerung 13,5 %, und 22 % der Befragten gaben an, mindestens einmal im Laufe ihres Lebens unter chronischem Jucken gelitten zu haben.[1][2]
Die Abschätzungen der Verbreitung eines allgemeinen Juckens bei systemischen Erkrankungen reichen von 16 bis 50 %. Bei Nierenfunktionsstörung (Urämischer Pruritus) reichten die Schätzungen von 10 bis 70 %.[3]
Definitionen
[Bearbeiten | Quelltext bearbeiten]- Akutes Jucken: Dauer bis sechs Wochen
- Chronisches Jucken: Dauer über sechs Wochen
- Pruritozeptives Jucken: ausgehend von Sensorzellen in der Haut
- Neuropathisches Jucken: verursacht durch Schäden an Nerven
- Neurogenes Jucken: ausgehend von Nervensystemen ohne Schäden
- Psychogenes Jucken: psychosomatische oder psychiatrische Ursachen[4]
Funktion
[Bearbeiten | Quelltext bearbeiten]Traditionell wird Jucken – ähnlich wie Schmerz – in seiner ursprünglichen Funktion als Alarmsignal aufgefasst. Mögliche Gefahrenquellen auf der Haut, wie Verunreinigungen oder sehr kleine Tiere, die man oft nicht sehen kann, sollen durch ein Juckempfinden an der betreffenden Stelle einen Drang zum Kratzen oder Reiben auslösen, der das Risiko beseitigen soll. Neuere zell- und molekularbiologischengische Forschung hat darüber hinaus gezeigt, dass durch Kratzen oder Reiben das komplizierte Geflecht aus Nerven- und Immunsystem in der Haut noch zusätzlich aktiviert wird, wodurch die Abwehr von möglichen Infektionskeimen verstärkt werden kann.[5]
Mechanismus
[Bearbeiten | Quelltext bearbeiten]

Aufsicht auf die linke Hemisphäre von der Seite
In der Haut
[Bearbeiten | Quelltext bearbeiten]Einen Juckreiz auslösende Substanzen (wie etwa der Speichel der Kopflaus) können sowohl direkt die Enden der für Juckreiz sensiblen Nerven in der Epidermis (Oberhaut) erregen als auch indirekt durch Aktivierung des Immunsystems in der darunter liegenden Dermis (Lederhaut) auf diese Nerven einwirken, teilweise in Verbindung mit kleinen Schwellungen auf der Haut.
An der hier maßgeblichen Immunreaktion der Haut sind u. a. beteiligt Mastzellen, T-Lymphozyten vom Typ CD4+, und die Interleukine (Botenstoffe) IL-4, IL-13, IL-31.[6]
Neben der Einwirkung von außen kann die Haut auch von innen über die Blutbahn mit solchen Giftstoffen angegriffen werden, die Jucken auslösen. Ein Beispiel hierfür ist die Urämie, das vermehrte Auftreten harnpflichtiger Substanzen im Blut aufgrund ungenügender Nierenfunktion (Niereninsuffizienz), was sehr häufig mit zeitweiligem Jucken an verschiedenen und wechselnden Hautstellen (urämischer Pruritus) verbunden ist.[7]
Im zentralen Nervensystem
[Bearbeiten | Quelltext bearbeiten]Die Nervenbahnen von der Haut bis zur Karte der Hautfelder des gesamten Körpers im somatosensorischen Cortex (sensible Areale) verlaufen für Jucken über dieselben Stationen wie für Schmerz. Die beteiligten Nervenzellen sind jedoch auf den gesamten Strecken genetisch verschieden zwischen Jucksystem und Schmerzsystem, was zu der unterschiedlichen Wahrnehmung von Jucken und Schmerz führt. Entsprechend der anatomischen Nachbarschaft der Nervenbahnen gibt es jedoch auf allen Ebenen (Stationen) wechselseitige Verbindungen und Beeinflussungen der beiden Systeme.[8] Medikamente können daher ähnliche oder verschiedene Wirkungen auf Jucken oder Schmerz haben.
Besondere Formen
[Bearbeiten | Quelltext bearbeiten]Pruritus cum materia ist Juckreiz als Begleiterscheinung von Hauterkrankungen wie z. B. atopisches Ekzem, Dermatomykosen, Psoriasis oder Urtikaria.
Pruritus sine materia ist Juckreiz ohne primäre sichtbare Hautveränderungen, der auf die Erkrankung innerer Organe (z. B. Cholestasesyndrom und primär biliäre Cholangitis durch Anstieg der Gallensäuren im Blutplasma, Niereninsuffizienz, Urämie, Diabetes mellitus, Leukämie, Lymphome, maligne Tumoren) hinweisen kann oder in zirka 50 % der Fälle ohne nachweisbare auslösende Faktoren (idiopathisch) ist, etwa in Form von aquagenem Pruritus.
Pruritus senilis oder Altersjuckreiz beruht auf zu trockener Haut, die durch altersbedingte degenerative Hautveränderungen verursacht wird.
Pruritus ani ist Juckreiz im Bereich des Afters.
Als neuropathischer Pruritus wird ein Juckreiz bezeichnet, der durch Kompression oder Degeneration von Nervenfasern entsteht. Dies ist oder kann unter anderem bei folgenden Erkrankungen der Fall sein: Notalgia paraesthetica (am Rücken), Cheiralgia paraesthetica (an der Hand), Meralgia paraesthetica (am Oberschenkel).[9]
Urämischer Pruritus tritt bei Nierenversagen und unter Hämodialyse sehr häufig auf. Die Ursache ist nicht eindeutig geklärt, aber eine chronische Polyneuropathie, urämische Hautveränderungen und eine chronische Entzündung spielen eine Rolle.
Juckreiz kann auch als unerwünschte Arzneimittelwirkung auftreten. Arzneistoffe, die mindestens häufig (≥ 1 %) Juckreiz hervorrufen sind ACE-Hemmer, Kalziumantagonisten, Sulfonylharnstoffe, Penicilline und Cephalosporine, die Kombination von Trimethoprim mit Sulfamethoxazol, Tetracycline, Chinolone, Metronidazol, Chloroquin, Opiate, Zytokine und die direkten Gerinnungshemmer: Edoxaban und Rivaroxaban.[10]
Behandlung
[Bearbeiten | Quelltext bearbeiten]Eine allgemeine Therapie ist aufgrund der großen Verschiedenartigkeit der Krankheit nicht möglich. Sie muss unter Berücksichtigung vieler Faktoren ganz individuell auf den Einzelfall abgestimmt werden, was eine gründliche Diagnose und ein großes Fachwissen nach dem aktuellen Forschungsstand voraussetzt. Es gibt viele Fälle, wo dies nur wenige hierauf spezialisierte Universitätskliniken leisten können.
In ganz bestimmten schweren Fällen kann u. a. empfehlenswert sein:
- Naltrexon, wodurch bestimmte Opioidrezeptoren blockiert werden, die an der Entstehung von Jucken beteiligt sind,
- Gabapentin oder Pregabalin, wodurch Calciumkanäle gehemmt werden und damit erregende Neurotransmitter, die an der Entstehung von Jucken beteiligt sind, angewendet insbesondere bei Nierenfunktionsstörung (urämischer Pruritus) und neuropathischem Jucken, aber auch in anderen Fällen.[9]
Literatur
[Bearbeiten | Quelltext bearbeiten]Leitlinien
[Bearbeiten | Quelltext bearbeiten]- Diagnostik und Therapie des chronischen Pruritus. AWMF S2k-Leitlinie von 2016. (awmf.org)
Wissenschaft
[Bearbeiten | Quelltext bearbeiten]- F. Cevikbas, E. A. Lerner: Physiology and Pathophysiology of Itch. In: Physiological reviews. Band 100, Nummer 3, Juli 2020, S. 945–982, doi:10.1152/physrev.00017.2019. PMID 31869278, PMC 7474262 (freier Volltext) (Review).
- M. Lay, X. Dong: Neural Mechanisms of Itch. In: Annual review of neuroscience. Band 43, Juli 2020, S. 187–205, doi:10.1146/annurev-neuro-083019-024537. PMID 32075517 (Review), (annualreviews.org/web.archive.org, Volltext, PDF)
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Nikola Sellmair: Kratzen ist erlaubt! In: Stern. 2. Februar 2017, S. 105f. (ukm.de)
- Monika Preuk: Millionen leiden unter Juckreiz – Sie müssen sich ständig kratzen? Das kann auf eine schwere Krankheit hinweisen. In: Focus online. 11. Oktober 2017. (focus.de)
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ U. Matterne, C. J. Apfelbacher u. a.: Prevalence, correlates and characteristics of chronic pruritus: a population-based cross-sectional study. In: Acta dermato-venereologica. Band 91, Nummer 6, Oktober 2011, S. 674–679, doi:10.2340/00015555-1159. PMID 21879245, (freier Volltext).
- ↑ Diagnostik und Therapie des chronischen Pruritus. AWMF S2k-Leitlinie von 2016, S. 8–9.
- ↑ E. Weisshaar, U Matterne: Epidemiology of Itch. In: E. Carstens, T. Akiyama (Hrsg.): Itch: Mechanisms and Treatment. CRC Press / Taylor & Francis, Boca Raton (FL) 2014.
- ↑ F. Cevikbas, E. A. Lerner: Physiology and Pathophysiology of Itch. In: Physiological reviews. Band 100, Nummer 3, Juli 2020, S. 945–982, doi:10.1152/physrev.00017.2019. PMID 31869278, PMC 7474262 (freier Volltext) (Review).
- ↑ F. Cevikbas, E. A. Lerner: Physiology and Pathophysiology of Itch. In: Physiological reviews. Band 100, Nummer 3, Juli 2020, S. 945–982, doi:10.1152/physrev.00017.2019. PMID 31869278, PMC 7474262 (freier Volltext) (Review).
- ↑ F. Cevikbas, E. A. Lerner: Physiology and Pathophysiology of Itch. In: Physiological reviews. Band 100, Nummer 3, Juli 2020, S. 945–982, doi:10.1152/physrev.00017.2019. PMID 31869278, PMC 7474262 (freier Volltext) (Review).
- ↑ C. E. Martin, S. Clotet-Freixas, J. F. Farragher, G. L. Hundemer: Have We Just Scratched the Surface? A Narrative Review of Uremic Pruritus in 2020. In: Canadian journal of kidney health and disease. Band 7, 2020, S. 2054358120954024, doi:10.1177/2054358120954024. PMID 33117546, PMC 7573751 (freier Volltext) (Review).
- ↑ X. Dong, X. Dong: Peripheral and Central Mechanisms of Itch. In: Neuron. Band 98, Nummer 3, Mai 2018, S. 482–494, doi:10.1016/j.neuron.2018.03.023. PMID 29723501, PMC 6022762 (freier Volltext) (Review).
- ↑ a b S2k-Leitlinie Diagnostik und Therapie des chronischen Pruritus der Deutschen Dermatologischen Gesellschaft (federführend). In: AWMF online (Stand 05/2016)
- ↑ Peter Schweikert-Wehner: Juckreiz als unerwünschte Wirkung auf Arzneimittel. In: Deutscher Hausärzteverband e. V. (Hrsg.): Der Hausarzt. Nr. 03/2021. mm medizin +medien Verlag, 20. Februar 2021, ISSN 1434-8950, S. 48–49.