Nesselsucht
| Klassifikation nach ICD-10 | |
|---|---|
| L50 | Urtikaria |
| ICD-10 online (WHO-Version 2019) | |
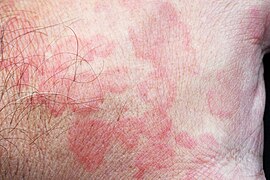
Nesselsucht oder Nesselfieber, auch Urtikaria (lateinisch urtica „Brennnessel“) genannt, ist eine krankhafte Reaktion der Haut mit Rötungen, Quaddeln und Juckreiz.
Nach dem Verlauf wird unterschieden zwischen einer akuten Urtikaria, die meistens nur wenige Tage dauert, und einer chronischen Form, die länger als sechs Wochen anhält, oft auch Jahre.
Die Hautveränderungen können auf verschiedene Weise ausgelöst werden. Beispielsweise können sie eine Reaktion auf Nahrungsmittel, Medikamente oder Giftstoffe, auf Einwirkungen von Wärme oder Kälte, Licht oder Druck, oder auf psychischen Stress darstellen. Sie können Anzeichen einer Allergie sein, bei Autoimmunerkrankungen vorkommen und nach Infektionen oder auch Impfungen auftreten. Häufig aber kann ein Auslöser nicht bestimmt werden (idiopathische Urtikaria).[1]
Während zwischen 10 und 25 % der Menschen mindestens einmal im Leben eine akute urtikarielle Episode durchleben,[1] ist die chronische Urtikaria seltener, in Deutschland sind hiervon zwischen 0,5 und 1 % der Bevölkerung betroffen.[2] 2014 wurde für den 1. Oktober erstmals ein Welt-Urtikaria-Tag ausgerufen.[3]
Symptomatik
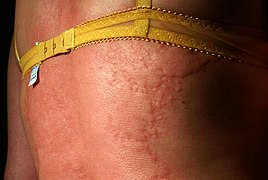
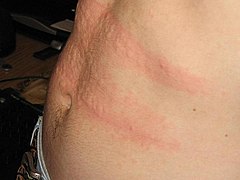
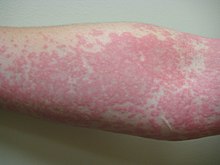
[Bearbeiten | Quelltext bearbeiten]Die Erkrankung beginnt mit blassroten bis roten Erhebungen der Haut, ähnlich Mückenstichen. Die Veränderungen werden größer, bilden Quaddeln oder Erytheme und jucken – ähnlich der Reaktion bei Berührung von Brennnesseln (Urtica), daher der Name. Die Quaddeln können nur wenige Millimeter Durchmesser haben oder handtellergroß sein. Bei einer disseminierten Urtikaria sind große Teile der Körperoberfläche betroffen. Rund um die Quaddeln bildet sich oft ein rötliches Reflexerythem.
Gelegentlich bleibt der Ausschlag nicht durchgehend an derselben Stelle, sondern wandert über den Körper. Er kann seine Position in kurzer Zeit wechseln und am Ursprungsort kaum mehr erkennbar sein. Die Rückbildung dauert in der Regel drei bis vier Stunden, meistens ist nach zwölf Stunden kein Erscheinungsbild mehr sichtbar.[4]
Quaddeln sind ödematöse Erhabenheiten der Lederhaut; sie können rot (Urticaria rubra), bei ausgeprägten Ödemen auch hautfarben beziehungsweise blass-weiß (Urticaria porcellanea) erscheinen. Auslöser der Schwellungen ist oft die Freigabe des Botenstoffes Histamin aus Mastzellen, der die Durchlässigkeit der dermalen Blutgefäße erhöht und somit zu Wassereinlagerungen in der Lederhaut führt.
Eventuell kann es zur Bildung eines Angioödems (Quincke-Ödem) kommen; hierbei können Schwellungen in der Gesichtsregion, im Bereich der Mund- und Rachenschleimhaut sowie am Kehlkopf zu lebensbedrohlicher Atemnot führen. Es gibt auch Formen der Urtikaria, die ohne Quaddelbildung mit schmerzhaftem Stechen oder Brennen der Haut einhergehen.
Ursachen
[Bearbeiten | Quelltext bearbeiten]Die Gründe für die Freisetzung von Histamin sind verschieden; nur in einem Sechstel der Fälle ist eine Allergie die Ursache. Bekannt sind vielmehr eine große Anzahl an Auslösern und eine Reihe möglicher Ursachen:
- Autoreaktivität (körpereigene Stoffe werden nicht vertragen; siehe Autoimmunerkrankungen)
- Überempfindlichkeit gegen Arzneimittel oder Lebensmittelzusatzstoffe (Konservierungs-, Farb- und Aromastoffe)
- Chronische Infekte, die bis auf die Urtikaria beschwerdefrei verlaufen können (zum Beispiel im Verdauungstrakt)[5]
- Histamin-Intoleranz, nach Aufnahme histaminreicher Nahrung auftretend
- Urtikaria auf Druck auf die Hautoberfläche, als Druckurtikaria
- Urtikaria durch lokale Wärme- oder Kälteeinwirkung, als Wärmeurtikaria oder Kälteurtikaria
- Histaminausschüttung durch Sport und körperliche Anstrengungen sowie folgliches Schwitzen, insbesondere bei Untrainierten[6]
Eine chronische Urtikaria kann auch organische Ursachen wie zum Beispiel Störungen der Nebennierenrinde oder der Schilddrüse haben oder an versteckten Entzündungsherden im Körper (zum Beispiel im Mund- oder Hals-Nasen-Ohrenbereich) liegen. Ein Bakterium im Magen, Helicobacter pylori, kann Nesselsucht auslösen. Auch andere bakterielle Infekte als Auslöser der Nesselsucht sind bekannt.[7] Stress kann die Urtikaria verstärken, wird jedoch auch als Auslöser diskutiert.[8][9] Eine Form chronischer Schilddrüsenentzündung, die zu den Autoimmunerkrankungen gezählte Hashimoto-Thyreoiditis, geht überzufällig häufig mit einer Nesselsucht einher. Hierbei sind oft das Immunsystem stimulierende Botenstoffe wie Interleukin-6 erhöht festzustellen, während regulatorische T-Zellen vermindert sind.[10][11]
Physikalische Urtikaria
[Bearbeiten | Quelltext bearbeiten]Physikalische Urtikaria wird nicht durch chemische Substanzen, sondern durch äußere Einwirkung wie Druck, Vibration, Kälte, Hitze oder Licht ausgelöst. Sie gehören zu den Pseudoallergien, sind also keine Allergie im eigentlichen Sinn. Vermutlich aufgrund einer Fehlsteuerung des histaminergen Systems bewirkt der Reiz die Freisetzung von Histamin, einer körpereigenen Mediatorsubstanz, die wiederum die Symptome auslöst.
Die einzelnen Formen sind Urticaria factitia oder urtikarieller Dermographismus (Quaddeln im Muster einer mechanischen Einwirkung durch Scherkräfte auf die Haut, wie nach Kratzen, Drücken, Bestreichen oder Schreiben auf der Haut), Wärmeurtikaria, Sonnenurtikaria, Vibrationsurtikaria und die relativ häufige Kälteurtikaria – umgangssprachlich auch oft als „Kälteallergie“ bezeichnet.
Kontakt mit (Sonnen)licht löst bei einigen Formen der Stoffwechselstörung Erythropoetische Protoporphyrie (EPP) eine urtikariaähnliche Reaktion aus (EPP vom Urtikaria-Typ).
Weitere Formen
[Bearbeiten | Quelltext bearbeiten]Seltenere Formen sind die cholinergische Urtikaria und die adrenergische Urtikaria, wobei die Bezeichnungen ausdrücken, dass eine Aktivierung des vegetativen Nervensystems (durch Acetylcholin oder Adrenalin) dabei eine Rolle spielt. Ausgelöst werden können sie durch psychische Reize oder aber auch primäre organische Erkrankungen. Eine weitere Form ist die äußerst seltene aquagene Urtikaria, bei der juckende Quaddeln und Hautrötung selbst beim Kontakt mit destilliertem Wasser ausgelöst werden. Es gibt nur einzelne Fallbeschreibungen in der Literatur. Der Pathomechanismus dieser Störung ist noch unbekannt; Spekulationen vermuten, dass lösliche Substanzen der Haut mit dem Wasser in die Poren eingeschwemmt werden. Ebenso wie bei den physikalischen Auslösern ist es auch hier nicht korrekt, von einer Allergie oder gar „Wasserallergie“ zu sprechen.
Behandlungsmöglichkeiten
[Bearbeiten | Quelltext bearbeiten]Bei der akuten Urtikaria richtet sich die Therapie nach der Ausprägung der Beschwerden. Die Standardtherapie ist die Gabe von Antihistaminika. Bei sehr schweren Verläufen kann eine stationäre Behandlung mit intravenöser Gabe von Glucocorticoiden notwendig sein.[1][12]
Zur Therapie der chronischen Urtikaria wird den aktuell gültigen Leitlinien zufolge abhängig vom Therapieansprechen ein dreistufiges Vorgehen empfohlen: Zuerst ein modernes Antihistaminikum in Standarddosierung; falls darauf noch immer Beschwerden bestehen, folgt in der zweiten Stufe die Aufdosierung des Antihistaminikums bis auf die vierfache Tagesdosis und, falls noch immer Beschwerden bestehen, in der dritten Stufe die zusätzliche Therapie mit Omalizumab, Ciclosporin A oder Montelukast.[13][14] Die einzigen bei der chronischen Urtikaria zugelassenen Therapien sind Antihistaminika in Standarddosierung und, wenn dies nicht ausreicht, Omalizumab.[13]
Abgrenzung
[Bearbeiten | Quelltext bearbeiten]Mit der Urtikaria oder Nesselsucht wird häufig die Urtikaria-Vaskulitis verwechselt. Diese ist jedoch keine Erkrankung der Haut, sondern der Blutgefäße. Bei beiden Leiden treten Juckreiz, Quaddeln, Rötungen oder Schwellungen der Haut auf. Bei Nesselsucht verordnete H1-Antihistamine, Montelukast, Danazol, H2-Antihistamine, Pentoxifylline, Doxepin oder Tranexamic-Verbindungen wirken bei Urtikaria-Vaskulitis nicht – jedoch Kortison, Biologika sowie Immunsuppressiva.[15]
Abbildungen
[Bearbeiten | Quelltext bearbeiten]- Urtikaria
-
Ringförmige Urtikaria im Handteller
-
Auf dem Rücken der linken Mittelhand
-
Quaddeln am Rücken
-
Detail
-
Mechanische Irritation auf dem Bauch
Literatur
[Bearbeiten | Quelltext bearbeiten]- S3-Leitlinie Zuberbier et al. Deutsche S3-Leitlinie zur Klassifikation, Diagnostik und Therapie der Urtikaria, adaptiert von der internationalen S3-Leitlinie, 2022. AWMF-Leitlinienregister (013-028). In: AWMF online (Stand 2022)
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Internetseite Urtikaria.net
- allum.de (Allergie, Umwelt und Gesundheit): Nesselsucht
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ a b c Marcus Maurer, Jürgen Grabbe: Urtikaria – gezielte Anamnese und ursachenorientierte Therapie. In: Deutsches Ärzteblatt, Band 105, 2008, S. 458–466, doi:10.3238/arztebl.2008.0458.
- ↑ K. Weller, S. Altrichter, E. Ardelean, K. Krause, M. Magerl: Chronische Urtikaria. In: Der Hautarzt. Band 61, Nr. 9, 1. September 2010, ISSN 0017-8470, S. 750–757, doi:10.1007/s00105-010-1933-8.
- ↑ nesselsuchtinfo.de
- ↑ Peter Fritsch: Dermatologie und Venerologie für das Studium. Springer Medizin, Heidelberg 2009, ISBN 978-3-540-79302-1.
- ↑ Allergieportal von ECARF zu den Ursachen der Urtikaria aufgerufen am 3. Februar 2018
- ↑ https://www.nesselsuchtinfo.de/ratgeber/nesselsucht-sport
- ↑ Bettina Wedi, Alexander Kapp: Evidenzbasierte Therapie der chronischen Urtikaria. In: Journal der Deutschen Dermatologischen Gesellschaft, Band 5, Nr. 2, 2007, S. 146–155, doi:10.1111/j.1610-0387.2007.06074_supp.x.
- ↑ Urtikaria.net ( des vom 25. März 2010 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Urtikaria – Leiden ohne Ende? ( des vom 2. April 2010 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Jeanine Barone: Hashimoto’s Thyroiditis and Chronic Hives. In: EndocrineWeb. Remedy Health Media, 1. Dezember 2021, abgerufen am 5. Februar 2022 (englisch).
- ↑ Subothini Sara Selvendran, Nikhil Aggarwal: Chronic urticaria and thyroid autoimmunity: a perplexing association. In: Oxford Medical Case Reports (OMCR). National Center for Biotechnology Information, U.S. National Library of Medicine, 22. Februar 2018, abgerufen am 5. Februar 2022 (englisch).
- ↑ Urtikaria akute - P.Altmeyer - Enzyklopädie der Dermatologie, Venerologie, Allergologie, Umweltmedizin. Abgerufen am 15. Juni 2017.
- ↑ a b Christian Termeer, Petra Staubach, Hjalmar Kurzen, Klaus Strömer, Rolf Ostendorf: Chronische spontane Urtikaria – Ein Behandlungspfad für die Diagnosestellung und Therapie in der Praxis. In: JDDG: Journal der Deutschen Dermatologischen Gesellschaft. Band 13, Nr. 5, 1. Mai 2015, ISSN 1610-0387, S. 419–429, doi:10.1111/ddg.12633_suppl.
- ↑ T. Zuberbier, W. Aberer, R. Asero, C. Bindslev-Jensen, Z. Brzoza: The EAACI/GA2LEN/EDF/WAO Guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 revision and update. In: Allergy. Band 69, Nr. 7, 1. Juli 2014, ISSN 1398-9995, S. 868–887, doi:10.1111/all.12313.
- ↑ P. Kolkhir, M. Grakhova u. a.: Treatment of urticarial vasculitis: A systematic review. In: The Journal of allergy and clinical immunology. [elektronische Veröffentlichung vor dem Druck] September 2018, doi:10.1016/j.jaci.2018.09.007, PMID 30268388.