Chlamydophila pneumoniae
| Chlamydophila pneumoniae | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
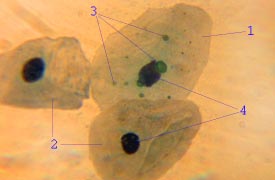
Chlamydophila pneumoniae in Epithelzellen: 1 – infizierte Epithelzelle, 2 – nicht infizierte Epithelzellen, 3 – C. pneumoniae als Retikularkörper in der Zelle, 4 – Zellkerne | ||||||||||
| Systematik | ||||||||||
| ||||||||||
| Wissenschaftlicher Name | ||||||||||
| Chlamydophila pneumoniae | ||||||||||
| (Grayston et al., 1989) Everett et al., 1999 |
Chlamydophila pneumoniae (früher als Chlamydia pneumoniae bekannt) sind Bakterien, die Menschen infizieren und unter anderem zu einer Lungenentzündung führen können. Sie sind eine Art der Chlamydien. Chlamydophila pneumoniae hat einen komplexen Lebenszyklus und muss eine andere Zelle infizieren, um sich selbst vermehren zu können. Zusätzlich zur Rolle bei Lungenentzündungen gibt es Hinweise, dass der Erreger mit Arteriosklerose und mit Asthma in Verbindung gebracht werden kann. Die vollständige DNA-Sequenz des Genoms wurde im Jahre 1999 veröffentlicht.
Lebenszyklus und Methoden der Infektion
[Bearbeiten | Quelltext bearbeiten]Chlamydophila pneumoniae ist ein kleines gramnegatives Bakterium, welches mehrere Transformationen in seinem Leben durchläuft. Es existiert als Elementarkörper (EB) zwischen biologischen Wirtsystemen. Der EB ist metabolisch nicht aktiv, nur 0,2–0,3 Mikrometer groß, ist aber resistent gegenüber der Umwelt (z. B. osmotische Veränderungen) und kann auch außerhalb des Wirtsystems überleben. Der EB reist von einer infizierten Person zu den Lungen einer nicht infizierten Person in kleinen Tröpfchen und verursacht die Infektion. In der Lunge angekommen, wird der EB von (Epithel-)Zellen in einer Art Beutel (Membraneinschluß) namens Endosom aufgenommen, dieser Prozess wird als Endozytose bezeichnet. Jedoch wird der EB nicht von der Fusion mit den Lysosomen zerstört, was typisch für phagozytiertes Material ist. Stattdessen verwandelt er sich in einen Retikularkörper (RB), der eine Größe von einem Mikrometer hat, und beginnt sich innerhalb des Endosoms zu vermehren. Die RBs müssen einen Teil der Maschinerie der Wirtszelle verwenden, um ihre Vermehrung zu vollenden. Die Retikularkörper entwickeln sich anschließend zu Elementarkörpern zurück, werden zurück in die Lunge entlassen und verursachen dabei häufig den Tod der Wirtszelle. Die EBs sind anschließend in der Lage, neue Zellen zu befallen, entweder im gleichen Organismus oder in einem neuen. Deshalb wird der Lebenszyklus der Chlamydophila pneumoniae unterteilt in den EB, der nur Infektionen auslösen, sich aber nicht vermehren kann, und den RB, der sich vermehren kann, aber keine neuen Infektionen hervorrufen kann.
Neben diesen beiden Hauptformen des Entwicklungszyklus kennt man noch eine weitere Form, die aberranten Körperchen. Dabei handelt es sich um eine intrazelluläre, persistierende Form, die unter nicht optimalen Wachstumsbedingungen der Wirtszellen entsteht. Sie wird als Dauerform mit reduziertem Stoffwechsel angesehen und kann sich wieder zu Elementarkörperchen entwickeln. Die aberranten Körperchen sind ebenfalls von medizinischer Bedeutung, da ihr Vorhandensein mit reaktiver Arthritis in Verbindung gebracht wird.[1]
Lungenentzündung, Arthritis, Sehnenscheidenentzündung durch Ch. pneumoniae
[Bearbeiten | Quelltext bearbeiten]Chlamydophila pneumoniae ist weltweit ein häufiger Grund für Lungenentzündungen abwehrgeschwächter Personen. Chlamydophila pneumoniae wird typischerweise aerogen (über die Luft) übertragen. Meistens verlaufen Infektionen ohne jegliche Beschwerden oder in Form von leichten Halsschmerzen. Die Chlamydien können vier bis sechs Wochen nach Primärinfektion zu postinfektiösen Arthritiden und Sehnenscheidenentzündungen führen. Meist stellt weder der Arzt noch der Patient zwischen der eventuell symptomatischen Primärinfektion und den Gelenkschmerzen eine Verbindung her. Man geht von einer 50–70 %igen Durchseuchung der Bevölkerung mit Chlamydophila pneumoniae aus. Diese hohe Durchseuchung deutet auf ein Verweilen im Organismus über mehrere Jahre hin. Weil die Behandlung und Diagnose historisch betrachtet unterschiedlich verliefen, werden Bezeichnungen wie Chlamydia pneumoniae verwendet und man spricht von einer atypischen Lungenentzündung.
Symptome und Diagnose
[Bearbeiten | Quelltext bearbeiten]Meistens verlaufen Infektionen asymptomatisch und unbemerkt oder verursachen leichte Halsschmerzen, können jedoch auch Ursache einer Bronchitis (auch einer Exazerbation eines Asthma bronchiale) oder einer Mittelohrentzündung (Otitis media) sowie selten eines Guillain-Barré-Syndroms und einer Endokarditis sein.[2] Kommt es bei geschwächten Personen zur Lungenentzündung, sind Symptome einer Infektion mit Chlamydophila pneumoniae nicht von denen einer anderen Lungenentzündung zu unterscheiden (Husten, Fieber und Kurzatmigkeit). Chlamydophila pneumoniae verursachen häufiger Halsschmerzen, Heiserkeit (durch Laryngitis bzw. Pharyngitis) und Nebenhöhlenentzündung (Sinusitis) als andere Arten der Lungenentzündung, jedoch können andere Arten der Lungenentzündung ebenfalls diese Symptome aufweisen. Somit ist eine Unterscheidung nicht möglich. Normalerweise ist ein Arzt auch nicht in der Lage, nur aufgrund der Symptome eine eindeutige Diagnose zu erstellen.
Die Diagnose von Chlamydophila pneumoniae kann durch Untersuchung des Sputums oder Sekreten des Rachenraums gestellt werden. Eine solche Untersuchung wird aber in der Praxis wegen der hohen Wahrscheinlichkeit eines falsch negativen Ergebnisses nicht angewendet, da die Anzahl der detektierbaren Chlamydien sehr gering ist. Eine Blutuntersuchung kann Antikörper gegen das Bakterium aufzeigen. Falls es aber eine frühere Infektion gab, können die Antikörper auch daher stammen. Deshalb ist eine Analyse der Antikörper nach 6 Wochen notwendig, um eine neue oder alte Infektion zu diagnostizieren. Die Blutuntersuchung kann ebenfalls Proteine (Antigene) von Chlamydophila pneumoniae zeigen, entweder durch ein direct fluorescent antibody testing, auch Enzyme-linked Immunosorbent Assay (ELISA) genannt, oder Polymerase-Kettenreaktion (PCR).
Röntgenaufnahmen der Lunge, die mit Chlamydophila pneumoniae infiziert ist, zeigen häufig einen kleinen Fleck eines verstärkten Schattens (Opazität). Jedoch gibt es auch hier unterschiedliche Muster, so dass oft keine eindeutige Analyse möglich ist.
Behandlung und Erfolgsaussichten
[Bearbeiten | Quelltext bearbeiten]Typischerweise beginnt die Behandlung, bevor der Mikroorganismus identifiziert wurde, zumindest wenn ein bekanntes Krankheitsbild erkennbar ist. Diese allgemeine Therapie beinhaltet ein Antibiotikum gegen atypische Bakterien, die auch Chlamydophila pneumoniae beinhalten. Da viele Lungenentzündungen und Entzündungen des Arteriensystems z. B. ohne heftige Symptome verlaufen, ist es meistens nur nach genaueren Sekretuntersuchungen möglich, eine passende Therapie zu finden. Wegen der Problematik der unterschiedlichen Zustände von Chlamydophila pneumoniae ist für die einzelnen Phasen auch jeweils eine andere Therapieform notwendig, da es zwecklos ist, gegen den Retikularkörper ein Antibiotikum einzusetzen, das nicht gegen die Elementarform wirkt, da sich sonst nach dem Absetzen die Elementarkörper wieder in RB wandeln und die Erkrankung von neuem beginnt. Deshalb wird es in Zukunft eine wirksame Antibiotikatherapie in Form eines Kombinationsmittels geben müssen, zumindest eine Kombination, die auch die ruhenden Formen mit erfasst.
Die meist verwendeten Antibiotika sind Makrolide wie zum Beispiel Azithromycin oder Clarithromycin. Falls ein Test Chlamydophila pneumoniae eindeutig als Ursache zeigt, kann die Therapie mit Doxycyclin fortgesetzt werden, was nebenwirkungsärmer und etwas effektiver gegenüber diesem Bakterium ist. Manchmal wird auch ein Chinolon-Antibiotikum wie Levofloxacin oder Moxifloxacin als Beginn einer Therapie verwendet, was aber mehr Nebenwirkungen hat. Die Behandlung dauert meist 10 bis 14 Tage. Bei einer postinfektiösen Arthritis oder Sehnenentzündung wird Chlamydophila pneumoniae in vitro am effizientesten durch Clarithromycin gehemmt. Hier muss die Antibiotikatherapie für 30–90 Tage durchgeführt werden.
β-Lactam-Antibiotika wie Penicilline sind aufgrund der bei diesen Bakterien fehlenden Zellwand unwirksam. Im Gegenteil könnte Penicillin den Entwicklungszyklus der Chlamydien unterbrechen und sie persistent machen.[3]
Die Prognose von Lungenentzündung durch Chlamydophila pneumoniae ist gut. Krankenhausaufenthalte sind untypisch, Komplikationen selten und die meisten Patienten haben keine Nachwirkungen nach überstandener Krankheit. Allerdings überleben die retikular Körperchen oder aberrante Körperchen in der Regel in den infizierten Macrophagen[4], zumindest verschwinden vorerst die Anfangssymptome. Ist Chlamydophila pneumoniae allerdings chronifiziert, schafft es der Körper also nicht selber, die Infektion zu beseitigen, ist die Gefahr von schleichenden Erkrankungen des Kreislauf- oder Nervensystems erheblich.
Epidemiologie und Vorsorge
[Bearbeiten | Quelltext bearbeiten]Chlamydophila pneumoniae betrifft alle Altersgruppen und kommt am häufigsten in der Gruppe der 60- bis 79-Jährigen vor. Eine erneute Infektion nach einer kurzen Zeit der Immunität ist üblich. Bei jüngeren Menschen bleibt die Infektion oft bestehen (hoher Durchseuchungsgrad), tritt aber meist lange nicht mehr in Erscheinung. Nach längerer Zeit kann sich z. B. aber eine Chronifizierung von Chlamydophila pneumoniae ergeben, die sich dann in den unterschiedlichen Formen erneut äußert (Arthritis, Arteriosklerose usw.). Die Durchseuchung wird auf 50–70 % geschätzt. Das Vorkommen der Lungenentzündung beträgt eine Person von tausend Personen im Jahr und betrifft etwa zehn Prozent aller Lungenentzündungen ohne Krankenhausaufenthalt.
Für Erkrankungen des Kreislaufsystems ist allerdings nach den Untersuchungsergebnissen der letzten Jahre zu vermuten, dass eine erheblich größere Zahl auf Chlamydophila pneumoniae zurückzuführen ist. Gerade die Arteriosklerose mit ihren Folgen (Herzkrankheiten, Schlaganfälle usw.) ist möglicherweise primär durch Chlamydophila pneumoniae induziert, darauf deuten zunehmend immer mehr Untersuchungen.
In klinischen Fällen zeigen sich immer mehr Therapieresistenzen von Chlamydophila pneumoniae, unter anderem auf Doxycyclin und Erythromycin.
Derzeit (2016) existiert keine wirksame Impfung. Außer stringenten Hygienemaßnahmen und einer Expositionsvermeidung gibt es keine vorbeugenden Maßnahmen.
Asthma
[Bearbeiten | Quelltext bearbeiten]Asthma bronchiale sowie Exazerbationen dieser Erkrankung stehen oft im Zusammenhang mit dem serologischen Nachweis von Chlamydia pn. Die Symptomatik kann auf eine Therapie mit Makroliden gut ansprechen.[5]
Andere Krankheiten, die Chlamydophila pneumoniae hervorruft
[Bearbeiten | Quelltext bearbeiten]Zusätzlich zur Lungenentzündung verursacht Chlamydophila pneumoniae weitere Krankheiten. Darunter sind Meningoencephalitis, Arthritis, BOOP (Bronchiolitis obliterans mit organisierender Pneumonie), Myokarditis bzw. Endokarditis und das Guillain-Barré-Syndrom, die dann eine oft eine längere Therapiedauer erfordern. Es wurde auch mit dutzenden anderen Krankheiten in Verbindung gebracht, wie Morbus Alzheimer, multiple Sklerose, Fibromyalgie, Myalgische Enzephalomyelitis/Chronisches Fatigue-Syndrom, Prostataproblemen und vielen anderen.
Verbindungen zwischen Ch. pneumoniae und chronischen Krankheiten
[Bearbeiten | Quelltext bearbeiten]Zusätzlich zu bereits bekannten akuten Infektionen wurde Chlamydophila pneumoniae mit anderen chronischen Krankheiten in Zusammenhang gebracht. Es gibt Hinweise, dass der Beginn von Asthma in Verbindung mit Chlamydophila pneumoniae stehen könnte. Jedoch gab es bis zum Jahre 2005 noch keinen Beweis.
Verbindungen zu Infektionen mit Chlamydophila pneumoniae und Herzinfarkten wurden gefunden. In der Tat wurde das Bakterium unter anderem in koronaren Arterien nachgewiesen. Antikörper sind ebenfalls in Menschen mit Herzproblemen höher. Auch bei Schlaganfallpatienten konnten wiederholt Zeichen einer chronischen Infektion mit Chlamydophila pneumoniae festgestellt werden. Es wird angenommen, dass chronische Infektionen mit dem Erreger die Entstehung und das Voranschreiten der Arteriosklerose begünstigen und so bei Herzinfarkt und Schlaganfall eine Rolle spielen. Indische Forscher und Mediziner der Universität München haben mittlerweile festgestellt, dass es zum Rückgang bei Herzinfarkten in Verbindung mit Chlamydophila pneumoniae nach der Gabe passender Antibiotika kam und sich sogar Verengungen der Koronararterien zurückbildeten.
Literatur
[Bearbeiten | Quelltext bearbeiten]- S. Kalman et al. (1999): Comparative genomes of Chlamydia pneumoniae and C. trachomatis. Nature Genetics 21: S. 385–389, PMID 10192388
- S. O’Connor et al.: Potential Infectious Etiologies of Atherosclerosis: A Multifactorial Perspective. Emerging Infectious Diseases, Bd. 7, Sept.–Okt. 2001
- D. L. Hahn, R. W. Dodge, R. Golubjatnikov: Association of Chlamydia pneumoniae (TWAR) infection with wheezing, asthmatic bronchitis and adult-onset asthma. JAMA 1991, 266: S. 225–230.
- C. P. Cannon, E. Braunwald, C. H. McCabe, J. T. Grayston, B. Muhlestein, R. P. Giugliano, R. Cairns, A. M. Skene: Pravastatin or Atorvastatin Evaluation and Infection Therapy-Thrombolysis in Myocardial Infarction 22 Investigators. Antibiotic treatment of Chlamydia pneumoniae after acute coronary syndrome. N Engl J Med. 2005 Apr 21; 352 (16): S. 1646–1654, PMID 15843667
- Klaus-Armin Bartsch: Darstellung von aktiviertem NF-κB in der arteriosklerotischen Läsion.
- Marianne Abele-Horn: Antimikrobielle Therapie. Entscheidungshilfen zur Behandlung und Prophylaxe von Infektionskrankheiten. Unter Mitarbeit von Werner Heinz, Hartwig Klinker, Johann Schurz und August Stich, 2., überarbeitete und erweiterte Auflage. Peter Wiehl, Marburg 2009, ISBN 978-3-927219-14-4, S. 190.
Weblinks
[Bearbeiten | Quelltext bearbeiten]Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Helmut Hahn, Stefan H. E. Kaufmann, Thomas F. Schulz, Sebastian Suerbaum (Hrsg.): Medizinische Mikrobiologie und Infektiologie. 6. Aufl., Springer Verlag, Heidelberg 2009, ISBN 978-3-540-46359-7, S. 416–426.
- ↑ Marianne Abele-Horn (2009), S. 190.
- ↑ K. M. Sandoz, D. D. Rockey: Antibiotic resistance in Chlamydiae. In: Future microbiology. Band 5, Nummer 9, September 2010, S. 1427–1442, doi:10.2217/fmb.10.96, PMID 20860486, PMC 3075073 (freier Volltext) (Review).
- ↑ E. S. Gold, R. M. Simmons, T. W. Petersen, L. A. Campbell, C. C. Kuo, A. Aderem: Amphiphysin IIm is required for survival of Chlamydia pneumoniae in macrophages. In: The Journal of experimental medicine. Band 200, Nummer 5, September 2004, S. 581–586, doi:10.1084/jem.20040546, PMID 15337791, PMC 2212749 (freier Volltext).
- ↑ L. Richeldi, G. Ferrara, L. M. Fabbri et al.: Macrolides for chronic asthma (Cochrane Review). The Cochrane Library, Issue 1. Oxford 2003