Kaiserschnitt

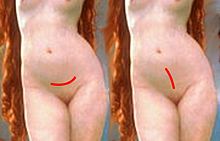
Der Kaiserschnitt, lateinisch Sectio caesarea[1] (von lateinisch sectio ‚Schnitt‘ und caesarea ‚kaiserlich‘, eigentlich von caedere, ‚hauen, heraushauen, ausschneiden, aufschneiden‘; caedere ventrem, ‚den Bauch aufschneiden‘, bedeutet „den Kaiserschnitt machen“[2]), oder die (abdominale) Schnittentbindung ist die mit einem Einschnitt in die Bauchdecke und die Gebärmutter der Mutter durchgeführte chirurgische Entbindung von Föten. Dazu wird ein Unterbauch-Querschnitt direkt oberhalb des Mons veneris (Pfannenstielschnitt nach Johannes Pfannenstiel) vorgenommen oder – in deutschsprachigen Ländern seltener – ein Schnitt vom Bauchnabel entlang der Linea alba zur Schambeinfuge (Längslaparotomie).
Wortherkunft
[Bearbeiten | Quelltext bearbeiten]Laut dem römischen Schriftsteller Plinius (Naturalis historia 7, 47) leitet sich der Name Caesar vom Partizip Perfekt des lateinischen Wortes caedere („ausschneiden“), caesus („geschnitten“), ab. Johannes Melber formuliert dazu 1482: „Cesar keiser, sic dictus, quod ex ventre matris cesus“ („Cäsar, Kaiser, so genannt, da er aus dem Bauch der Mutter geschnitten“).[3] Caesus ist auch verwandt mit Zäsur (von lateinisch caesura, ‚Schnitt‘, ‚Einschnitt‘).[4] Da aus Caesar das Wort und der Begriff Kaiser entstand, wurde (über mittellateinisch sectio caesaria) aus der sectio caesarea („cäsarischer Schnitt“) das Wort Kaiserschnitt. Im englischen und französischen Sprachraum heißt der Eingriff noch heute Caesarean section und césarienne.
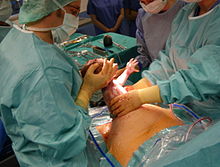

Primärer und sekundärer Kaiserschnitt, Indikationen
[Bearbeiten | Quelltext bearbeiten]Generell unterscheidet man zwischen einem primären Kaiserschnitt und einem sekundären Kaiserschnitt.
- Ein primärer Kaiserschnitt ist im Rahmen des Geburtsmodus geplant und die Geburt hat noch nicht begonnen, das heißt, es gab weder einen Blasensprung noch haben muttermundwirksame Wehen eingesetzt. Auch der sogenannte Wunschkaiserschnitt ist ein primärer Kaiserschnitt. Es gibt absolute (unbedingt nötig) und relative (situationsabhängig) Indikationen für einen primären Kaiserschnitt; absolute Indikationen sind zum Beispiel: eine regelwidrige Lage des Kindes (z. B. Querlage), Lebensgefahr für Mutter oder Kind z. B. ein (drohender) Gebärmutterriss, spezielle Vorerkrankungen der Mutter (z. B. schwere Wirbelsäulenverletzungen) oder des Kindes (z. B. Bauchdeckendefekte); zu den relativen Indikationen zählen unter anderem: Verdacht auf ein Missverhältnis zwischen der Größe des Kindes und dem Durchmesser in der Beckenenge des Geburtskanals, der Zustand nach einem Kaiserschnitt und die Beckenendlage (die unter der Betreuung von erfahrenen Geburtshelfern vaginal geboren werden kann).
- Von einem sekundären Kaiserschnitt spricht man, wenn die Geburt bereits begonnen hat, das heißt, wenn die Fruchtblase gesprungen ist oder es zu muttermundswirksamen Wehen kommt, unabhängig vom Schwangerschaftsalter. Er führt deshalb auch zu den meisten mütterlichen und kindlichen Komplikationen, die unter der Geburt auftreten können und dazu führen, dass die Geburt nicht mehr gefahrlos fortgeführt werden kann. Indikationen dafür sind zum Beispiel: Geburtsstillstand auf Grund einer mangelnden Drehung des kindlichen Kopfes, auffällige Herztöne, das Auftreten eines schwangerschaftsinduzierten Hypertonus oder Kindslagen, die die Geburt schwierig bis unmöglich machen, wie beispielsweise die Gesichtslage, oder eine fetale Azidose.[5]

Etwa 10 % aller Kaiserschnittentbindungen in Deutschland entfallen auf absolute Indikationen, hingegen werden ca. 90 Prozent aufgrund von relativen entschieden.[6]
Notkaiserschnitt
[Bearbeiten | Quelltext bearbeiten]Ein Notkaiserschnitt (Notsectio) kann primär oder sekundär erfolgen. Der Ausdruck bezieht sich lediglich auf die Dringlichkeit und damit auf die Gefahr, die für Mutter und/oder Kind besteht. Gründe für einen Notkaiserschnitt sind zum Beispiel eine vorzeitige Plazentalösung, ein Nabelschnurvorfall,[7][8] eine Uterusruptur, eine Uterustorsion, ein Krampfanfall im Rahmen einer Eklampsie, ein kindlicher Sauerstoffmangel, erkennbar z. B. an einem Rückgang der kindlichen Herzfrequenz („Herztonabfall“) auf niedrige Werte (pathologisches CTG) sowie eine Blutung bei Placenta praevia.
Eine Notsectio erfolgt in Vollnarkose (schnellste Form der Anästhesieeinleitung) und unter Weglassen der üblichen Vorbereitungen (Rasur, Legen eines Blasenkatheters, ausführliche Desinfektion der Haut). Der Zeitraum zwischen Entscheidung zur Notsectio und Entbindung des Kindes sollte nur wenige Minuten betragen, 20 Minuten aber auf keinen Fall überschreiten.[9]
Wunschkaiserschnitt
[Bearbeiten | Quelltext bearbeiten]Wurde diese Operation früher fast ausschließlich aus medizinischen Gründen durchgeführt, wenn eine Geburt über die Scheide für Mutter oder Kind zu gefährlich erschien, so wird heutzutage etwa jedes dritte Kind in Deutschland per Kaiserschnitt entbunden anstatt durch den Geburtskanal,[10] wobei es große regionale Unterschiede (Kaiserschnittraten liegen zwischen 17 % und über 50 %)[11] gibt, welche „medizinisch nicht erklärbar“ sind.[12]
Der starke Anstieg auf durchschnittlich 31,9 % wird kontrovers diskutiert, zumal die WHO eine Kaiserschnittentbindung in nur etwa 10–15 % der Geburten medizinisch indiziert sieht.[13][14]
Etwa zwei Prozent der Kaiserschnitte in Deutschland erfolgen ohne medizinische Indikation[15] („Wunschkaiserschnitt“; siehe dort für Vor- und Nachteile gegenüber einer vaginalen Geburt). In anderen Ländern, z. B. Brasilien (54,6 % im Jahr 2017), China, Mexiko (45,2 % im Jahr 2017), ist die Wunschkaiserschnittrate deutlich höher.
Anästhesieverfahren
[Bearbeiten | Quelltext bearbeiten]Der Kaiserschnitt kann unter rückenmarksnaher Regionalanästhesie (Spinalanästhesie oder Periduralanästhesie) oder auch unter Allgemeinanästhesie (Narkose) vorgenommen werden.[16] Während noch bis in die 1990er Jahre in Deutschland die Häufigkeit der Vollnarkose überwog, begannen sich spätestens um die Jahrtausendwende die rückenmarksnahen Verfahren eindeutig durchzusetzen.[17] Was die Regionalverfahren selbst betrifft, so wurde bis in die 1990er Jahre großenteils die Periduralanästhesie bevorzugt, weil die damals verwendeten Spinalnadeln verhältnismäßig häufig mit sogenannten postpunktionellen Kopfschmerzen verbunden waren und die Periduralanästhesie schon zuvor als beste und für das Kind gefahrlos[18] anzuwendendes Verfahren galt. Durch die Entwicklung moderner dünner Spinalnadeln konnte dieses Problem jedoch minimiert werden, wodurch das Pendel inzwischen eindeutig zugunsten der Spinalanästhesie umschlug.[19] Beim Kaiserschnitt kommt in Deutschland laut einer Erhebung von 2015 in über 85 Prozent der Fälle die Spinalanästhesie zum Einsatz;[20] die Periduralanästhesie wird in der Regel nur noch dann angewendet, wenn bereits zuvor ein Periduralkatheter zur Geburtserleichterung für eine vaginale Entbindung gelegt worden ist, der dann bei doch notwendiger sekundärer Schnittentbindung mit Lokalanästhetikum beschickt wird.[21]
Rein durch die Anästhesie bedingte mütterliche Todesfälle im Zusammenhang mit einem Kaiserschnitt sind heutzutage extrem selten, jedoch bei der Narkose geringfügig häufiger als bei der Regionalanästhesie.[22] Bei bestimmten Vorerkrankungen der Patientin verbietet sich eine Regionalanästhesie (zum Beispiel bei Gerinnungsstörungen oder Hautinfektionen am Punktionsort). Auch die Ablehnung des Verfahrens durch die Patientin gilt als Kontraindikation, wobei eine vorherige abwägende Darlegung der Vor- und Nachteile der Verfahren als obligater Bestandteil der informierten Einwilligung (engl.: informed consent) vorausgesetzt wird.
Bei den Regionalanästhesieverfahren kann die Mutter ihr Kind unmittelbar nach der Entbindung sehen. Fällt die Entscheidung für einen Kaiserschnitt kurzfristig, etwa infolge auftretender Komplikationen bei der natürlichen Geburt, so wird eine sogenannte „eilige Sectio“[23] durchgeführt. In dringendsten Fällen erfolgt eine „Notsectio“ in Allgemeinanästhesie.
Komplikationen und Folgen
[Bearbeiten | Quelltext bearbeiten]Komplikationen
[Bearbeiten | Quelltext bearbeiten]- Verletzungen benachbarter Organe oder Strukturen
- Blutverlust durch Atonie (unzureichende Kontraktion der Gebärmutter)
- Wundheilungsstörungen, Infektionen, Verwachsungen, Narbenbruch, Narbenwucherung
- Thrombose und daraus folgende Lungenembolie, ggf. Notwendigkeit der Gebärmutterentfernung
- Verletzungen während der Entwicklung des Kindes, wie Schürfungen, Schnitte und Brüche (selten)
Mögliche Folgen für Mutter und Kind
[Bearbeiten | Quelltext bearbeiten]- Respiratorische Anpassungsstörungen[24]
- Verzögerte Rückbildung der Gebärmutter, verzögerter Milcheinschuss (verspäteter Beginn der Stillphase)
- Narbenendometriose
- geringere Fruchtbarkeit, auch physisch begründet
- Risiko eines Gebärmutterrisses bei einer Folgeschwangerschaft, besonders im Narbenbereich
- Verwachsungen des Mutterkuchens bei einer Folgeschwangerschaft im Narbenbereich (mit dem Risiko einer erhöhten Blutungsneigung)
- Psychische Probleme
- Vermehrtes Auftreten von Ekzemen, Allergien,[25] Asthma[26] und Stoffwechselstörungen wie Adipositas und Diabetes mellitus im späteren Leben des Neugeborenen.[27] Als Grund wird eine schützende Prägung des Immunsystems beim Kind infolge des Kontaktes mit der Scheidenflora beim Durchtritt durch den Geburtskanal vermutet, deren Fehlen beim Kaiserschnitt eine Dysbiose der Schleimhäute des Neugeborenen zur Folge hat. Neuesten Studien zufolge ist allerdings auch eine operative vaginale Geburt (mittels Zange oder Vakuum) ein Risikofaktor für allergische Erkrankungen, so dass noch weitere, bisher nicht identifizierte Faktoren im Spiel sein müssen.[28]
Stillen
[Bearbeiten | Quelltext bearbeiten]Stillen ist nach einem Kaiserschnitt genauso möglich wie nach einer vaginalen Geburt; meist dauert es allerdings etwa einen Tag länger, bis die Milch einschießt. Das gesunde Kind hat für diese Zeit normalerweise genügend eigene Reserven, muss also nicht zugefüttert werden. Jede Frau in Deutschland hat nach der Geburt ihres Kindes acht Wochen lang ein Recht auf den – anfangs täglichen – Besuch einer Hebamme bei sich zu Hause. Bei Stillproblemen kann die Hebamme auch darüber hinaus Hilfe leisten. Stillfreundliche Schmerzmittel, also solche, die nicht in die Muttermilch übergehen, sind in den Tagen nach der Geburt oft unerlässlich wegen der Bauchwunde. Gynäkologen dürfen eine Haushaltshilfe für die schwierigere Anfangszeit verschreiben.
„Sanfter“ Kaiserschnitt
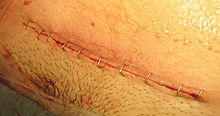
[Bearbeiten | Quelltext bearbeiten]Moderne, schonendere Operationsverfahren wie die Misgav-Ladach-Methode haben die Liegezeit im Krankenhaus auf wenige Tage verkürzt. Bei dieser Methode wird das Schneiden des Muskelgewebes stark reduziert. Stattdessen werden die Bauchdecke und die Gebärmutter durch Dehnen und Reißen des Gewebes so weit geöffnet, dass das Kind entnommen werden kann. Es hat sich gezeigt, dass der Blutverlust so minimiert und die entstandene Operationswunde schneller und komplikationsärmer heilt als die aus der herkömmlichen Operationstechnik resultierende Wunde.[29] Zudem geht der „sanfte“ Kaiserschnitt schneller vonstatten und gilt als kurzer Eingriff. Auf die Größe der Bauchwunde hat die Misgav-Ladach-Methode jedoch keinen Einfluss.[30]
Statistische Entwicklung und Gründe
[Bearbeiten | Quelltext bearbeiten]Nachdem sich die Kaiserschnittrate in Deutschland seit 1991 nahezu verdoppelt hatte, ist seit etwa 2013 eine minimal rückläufige Tendenz zu beobachten. Im Jahr 2020 lag die Rate bei 29,7 %.[31] Dabei gibt es erhebliche Unterschiede unter den Bundesländern; die höchste Kaiserschnittrate wies Schleswig-Holstein auf, während Berlin am unteren Ende der Skala lag.[31]
Nach Angaben der Weltgesundheitsorganisation ist bei höchstens 10 % aller Geburten ein Kaiserschnitt aus medizinischen Gründen notwendig; die Gründe für die aus dieser Sicht unnötig hohe Rate an Kaiserschnitten ist vielfältig. Ein Teil der Frauen wünscht sich laut Befragungen einen Kaiserschnitt aus Angst vor Schmerzen und Kontrollverlust oder auch in der Annahme, ein Kaiserschnitt sei sicherer für Mutter und Kind als eine natürliche Geburt.[32] Schließlich spielt mitunter auch die – nicht in jedem Fall völlig unbegründete[33] – Furcht vor einer Störung des sexuellen Lustempfindens infolge anatomischer Veränderungen (i. S. einer unvollständigen Rückbildung des erweiterten Geburtskanals: „Lost-Penis-Syndrom“) im Gefolge einer natürlichen Geburt eine Rolle; mit dem Schüren dieser Befürchtung wird unter anderem in den USA und Brasilien für Kaiserschnittentbindungen geworben (z. B. unter dem Slogan: „Save your love channel – take a cesarean“ – dt.: „Rette deinen Liebeskanal, nimm einen Kaiserschnitt“);[33][34][35] Die hohen Kaiserschnittraten in diesen Ländern sollen wesentlich darauf zurückgehen.[33]
Ein weiterer Grund für die verhältnismäßig hohe Rate an Kaiserschnitten in Deutschland ist indes auch in einer großzügigen Indikationsstellung durch die Geburtshelfer aus Furcht vor haftungsrechtlichen Konsequenzen zu sehen. Eine Befragung von rund 4.200 bei der BARMER GEK versicherten Mütter durch die Bertelsmann-Stiftung im Februar 2012 ergab nämlich, dass „die Sectiorate ohne medizinische Indikation […] bei weniger als zwei Prozent“ lag.[15] Vielmehr sei laut dieser Studie eine „Tendenz zur (vermeintlichen) Risikovermeidung“ auszumachen, da die Risikoorientierung von Gynäkologen, sowohl während der Schwangerschaftsbegleitung als auch unter der Geburt, aus haftungsrechtlichen Gründen in einer „defensiven Geburtsmedizin“ resultiere. Sollten diese Zahlen repräsentativ sein, würde das bedeuten, dass mehr als die Hälfte aller medizinisch begründeten Kaiserschnitte – gemessen an den WHO-Angaben – eigentlich nicht gerechtfertigt war.
Im Einzelnen lässt das erhöhte Risiko von Geburtsschäden nach problematischen Schwangerschaften (zum Beispiel großer Kopfumfang, Querlage, Frühgeburtlichkeit, auch Beckenendlage) die Geburtshelfer im Zweifelsfall eher zum Kaiserschnitt tendieren. Als weiterer Grund für die hohe Kaiserschnittquote gilt auch das immer höhere durchschnittliche Geburtsgewicht in den Industriestaaten, das offenbar vorwiegend auf die veränderten Ernährungsgewohnheiten zurückzuführen ist. Möglicherweise besteht ein Zusammenhang mit unerkanntem Gestationsdiabetes. Bei einem absehbaren Geburtsgewicht von deutlich über vier Kilogramm wird zunächst versucht, die Geburt mit Hormonen einzuleiten. Wenn dies nicht gelingt, wird meist ein Kaiserschnitt durchgeführt. Ab einem absehbaren Geburtsgewicht von 4000 Gramm ist der Arzt zur Vermeidung einer Haftung wegen Aufklärungsmangels nach Ansicht des Oberlandesgerichts Frankfurt am Main zumindest dann, wenn weitere Risikofaktoren vorliegen, verpflichtet, auf die Möglichkeit der Kaiserschnittgeburt hinzuweisen.
Im deutschlandweiten Vergleich sind die Unterschiede zwischen den einzelnen Landkreisen und Städten teils eklatant. Als wichtigster Einflussfaktor für diese Unterschiede wird das unterschiedliche Vorgehen der jeweils verantwortlichen Geburtshelfer (Klinikchefs) hinsichtlich der sogenannten relativen Indikationen für einen Kaiserschnitt angeführt. Dagegen können laut einer Studie der Bertelsmann-Stiftung häufig genannte „Faktoren – wie die Altersstruktur der Mütter, der Bildungsstand, eine unterschiedliche Verteilung von Früh- oder Mehrgeburten, von Kindern mit besonders hohem Geburtsgewicht oder mütterliche (Grund-) Erkrankungen – […] das beobachtete Ausmaß des Anstiegs und der regionalen Variation der Kaiserschnittrate nicht erklären.“[36]
| Jahr | Entbundene Frauen |
davon durch Kaiserschnitt |
Anteil |
|---|---|---|---|
| 1991 | 822.842 | 126.297 | 15,3 % |
| 1992 | 797.784 | 128.991 | 16,2 % |
| 1993 | 785.183 | 132.334 | 16,9 % |
| 1994 | 757.693 | 131.351 | 17,3 % |
| 1995 | 749.086 | 131.921 | 17,6 % |
| 1996 | 778.900 | 140.184 | 18,0 % |
| 1997 | 795.724 | 147.314 | 18,5 % |
| 1998 | 766.508 | 149.723 | 19,5 % |
| 1999 | 750.617 | 152.612 | 20,3 % |
| 2000 | 746.625 | 160.183 | 21,5 % |
| 2001 | 715.136 | 161.548 | 22,6 % |
| 2002 | 698.410 | 170.249 | 24,4 % |
| 2003 | 687.508 | 175.341 | 25,5 % |
| 2004 | 682.767 | 183.122 | 26,8 % |
| 2005 | 664.597 | 183.346 | 27,6 % |
| 2006 | 652.642 | 186.889 | 28,6 % |
| 2007 | 664.454 | 194.526 | 29,3 % |
| 2008 | 662.783 | 200.452 | 30,2 % |
| 2009 | 644.274 | 201.480 | 31,3 % |
| 2010 | 656.390 | 209.441 | 31,9 % |
| 2011 | 642.197 | 206.012 | 32,1 % |
| 2012 | 653.215 | 206.919 | 31,7 % |
| 2013 | 642.197 | 206.012 | 32,1 % |
| 2014 | 692.096 | 220.340 | 31,8 % |
| 2015 | 716.539 | 222.919 | 31,1 % |
| 2016 | 761.777 | 232.479 | 30,5 % |
| 2017 | 762.343 | 232.505 | 30,5 % |
| 2018 | 757.878 | 220.343 | 29,1 % |
| 2019 | 748,492 | 221.709 | 29,6 % |
| 2020 | 743.899 | 222.740 | 29,7 % |
| 2021 | 765.694 | 236.869 | 30,9 % |
Quelle: Statistisches Bundesamt[37]
Im internationalen Vergleich lag Deutschland 2019 mit 30 % Kaiserschnitten im oberen Drittel von 26 OECD-Staaten, gleichauf mit Großbritannien. Eine besonders niedrige Kaiserschnittrate wurde mit 15 % aus Israel sowie 16 % aus Norwegen und Island gemeldet, während in der Türkei 54 von 100 Lebendgeborenen durch Kaiserschnitt zur Welt kamen. Höhere Raten als in Deutschland waren auch in Polen (39 %), Ungarn (38 %) und Italien (33 %) zu verzeichnen.[31]
In den Vereinigten Staaten existieren regionale Unterschiede von 200 bis 300 Prozent in den Raten von primären Kaiserschnitten, die von der deutschen Bundesregierung durch unterschiedliche Entscheidungen von Geburtshelfern und einen Mangel an Leitlinien zur klinischen Entscheidungsfindung erklärt werden.[38]
Vaginale Geburt nach Kaiserschnitt
[Bearbeiten | Quelltext bearbeiten]Unter Berücksichtigung aller Risiken sei nach einem vorangegangenen Kaiserschnitt eine vaginale Geburt (auch VBAC: vaginal birth after cesarean) einem erneuten Kaiserschnitt (Re-Sectio) vorzuziehen und soll daher auch laut WHO gefördert werden: eine Rate von wiederholten Kaiserschnitten von über 60 % sei nicht zu rechtfertigen; 75 % Vaginalgeburten nach Kaiserschnitt sollen angestrebt werden.[39] Die Auffassungen über die Frage, ob nach einem Kaiserschnitt noch eine vaginale Geburt möglich ist, haben sich im Laufe der Zeit gewandelt. Dies liegt vor allem daran, dass zum Herausholen des Kindes (in der Fachsprache „Kindsentwicklung“) die Gebärmutter in der Regel nicht mehr durch einen vertikalen (Uteruslängsschnitt), sondern durch einen horizontalen Schnitt eröffnet wird (quere Uterotomie), was das Risiko eines Gebärmutterrisses bei einer Folgeschwangerschaft und insbesondere bei den mechanischen Belastungen einer physiologischen Geburt deutlich verringert hat (6–12 % nach Längsschnitt im Vergleich zu 0,5 % nach Querschnitt[40]). Dennoch ist das Risiko immer noch deutlich höher als bei einer vorangegangenen vaginalen Geburt. Galt vor einigen Jahren noch die Regel „einmal Kaiserschnitt, immer Kaiserschnitt“, so wird es werdenden Müttern nach einem vorangegangenen Kaiserschnitt bei ansonsten unproblematischen Schwangerschaften und Fehlen von Zusatzkriterien wie Narbenschmerzen heute oft zur Wahl gestellt, ob sie vaginal oder erneut per Kaiserschnitt gebären möchten.
Es konnte nicht belegt werden, dass eine kontinuierliche CTG-Ableitung in der Wehenphase einer weiteren Geburt nach vorangegangenem Kaiserschnitt den Geburtsausgang positiv beeinflusst; jedoch erhöht sie die Rate an erneuten Kaiserschnitten.[41] Für werdende Mütter, die vaginal entbinden möchten, entsteht also kein Nachteil, wenn die Herztätigkeit des Feten statt über CTG durch intermittierende Herztonüberwachung erfolgt, z. B. mittels Pinard-Rohr oder Dopton. Künstliche Hormone (bei Geburtseinleitung/Wehenverstärkung), insbesondere Misoprostol/Prostaglandin, erhöhen die Wahrscheinlichkeit einer Uterusruptur bei VBAC und sollten minimiert werden.[40][42] Auch kurz aufeinanderfolgende Geburten erhöhen die Wahrscheinlichkeit einer Uterusruptur bei VBAC.[40]
Bei einem erneuten Schnitt wird meist die alte Narbe wieder eröffnet. Eine derbe, unschön verheilte alte Kaiserschnitt-Narbe wird spindelförmig ausgeschnitten, so dass nur eine einzige Narbe zurückbleibt. Ein wiederholter Kaiserschnitt ist für den Operateur meist etwas schwieriger, da wie nach jeder Bauchoperation mit Verwachsungen gerechnet werden muss.
Geschichte
[Bearbeiten | Quelltext bearbeiten]Schnittentbindungen sind Operationen, die keinen hohen technologischen Entwicklungsgrad voraussetzen, sie konnten daher prinzipiell bereits in frühgeschichtlicher Zeit praktiziert werden. Vereinzelt konnten Ethnologen der Gegenwart solche Operationen bei indigenen Völkern miterleben. Aus schriftlichen Quellen (mesopotamische Keilschrifttafel, römische lex regia von 715 v. Chr.) geht hervor, dass Schnittentbindungen seit der Antike in der indischen und jüdischen Kultur praktiziert worden sein sollen.[43] Dessen ungeachtet ist der Kaiserschnitt in der Antike vermutlich nicht regelmäßig praktiziert worden, weder Soranos von Ephesos (um 100 n. Chr.) noch Galen (2. Jahrhundert) oder Mustio (6. Jahrhundert) verzeichnen diese Methode in ihren Lehrbüchern.[44]
Scipio der Afrikaner soll 185 v. Chr. durch einen Kaiserschnitt geboren worden sein.[45] Dass Julius Caesar selbst durch Kaiserschnitt entbunden worden sei, ist eine Legende, da seine Mutter die Geburt überlebte. Dies kam zur damaligen Zeit bei einem Kaiserschnitt praktisch nicht vor und hätte daher Eingang in die Geschichte gefunden.[46]
Spätestens ab dem 6. Jahrhundert aber findet sich im Römischen Recht die Verpflichtung, an einer im Sterben liegenden oder soeben verstorbenen Schwangeren einen Kaiserschnitt vorzunehmen, um möglicherweise das Kind zu retten oder es zumindest getrennt beerdigen zu können:[44][48]
Digesten XI.8.2:
“Negat lex regia mulierem, quae praegnans mortua sit, humari, antequam partus ei excidatur. Qui contra fecerit, spem animantis cum gravida peremisse videtur.”
„Ein königliches Gesetz verbietet, dass eine Frau, die schwanger verstorben ist, beerdigt werde, bevor die Leibesfrucht aus ihr herausgeschnitten wurde. Wer dem zuwiderhandelt, setzt sich dem Vorwurf aus, die Hoffnung auf das Leben [des Kindes] mit der Schwangeren getötet zu haben.“
Dieses Gesetz wird in den Digesten als lex regia, also als Gesetz aus der Königszeit (753–510 v. Chr.), bezeichnet und könnte demnach sehr alt sein. Einige Autoren widersprechen dem und verstehen es als Gesetz christlicher Herkunft, das – angesichts mangelnder Erwähnung in medizinischen Quellen – nur selten angewandt worden sein dürfte.[44]
Im Jahr 1236 findet sich als nächste juristische Erwähnung in einem kirchlichen Statut aus Canterbury die Aufforderung, ein für lebend gehaltenes Kind aus dem Leib der Mutter zu schneiden, falls diese während des Gebärens sterbe. 1310 auf der Synode in Trier wird dies ausformuliert, zugleich aber explizit befohlen: „Kann man annehmen, dass das Kind im Mutterleib schon gestorben sei, so ist Letzterer nicht zu öffnen […]“.[44]
Im Mittelalter wird der Kaiserschnitt sodann zu einem festen Bestandteil von Helden- und Heiligenviten.[44] Der Heilige Raimund Nonnatus, Patron der Schwangeren, Ammen und Kinder, für eine glückliche Entbindung und gegen Wochenbettfieber, trug seinen Beinamen (lateinisch non natus „nicht geboren“), weil er durch einen Kaiserschnitt zur Welt gekommen sein soll.
Inzwischen gibt es Hinweise darauf, dass 1337 in Prag ein für Mutter und Kind erfolgreicher Kaiserschnitt durchgeführt wurde.[49]
Bis in die Neuzeit war der Kaiserschnitt jedoch fast immer mit dem Tod der Mutter verbunden. Normalerweise wurde er daher nur an Toten (Sectio in mortua) vorgenommen, zum Beispiel (durch die Hebamme[50]) um das Kind ordnungsgemäß bestatten zu können. Nach einem durch Carl Caspar von Siebold am Ende des 18. Jahrhunderts vorgenommenen Kaiserschnitt blieb die Mutter des lebendig entbundenen Kindes noch 25 Stunden am Leben.[51]
Der erste bekannte erfolgreiche Kaiserschnitt an einer Lebenden wurde im Jahre 1500 in Siegershausen in der Schweiz von dem Schweinekastrierer Jacob Nufer vorgenommen. Seine Frau überlebte die Prozedur nicht nur, sondern brachte im nächsten Jahr auf natürlichem Wege Zwillinge zur Welt. Der erste belegte Kaiserschnitt an der Lebenden soll 1540 in Italien von dem Wundarzt Christophe Bain (bekannt vor allem als Christophorus Bainus) durchgeführt worden sein. Später führten französische Chirurgen wie Jacques Guillemeau, ein Schüler von Ambroise Paré, diese Operation (an Toten) durch.[52] Der Mediziner François Rousset (um 1525–1598) schlug 1581[53] die Durchführung des Kaiserschnitts bei lebenden Schwangeren vor. Im heutigen Deutschland erfolgte der erste Kaiserschnitt am 21. April 1610 in Wittenberg durch Jeremias Trautmann. Auch der schlesische Chirurg Matthäus Gottfried Purmann berichtete 1692 über vier Kaiserschnittentbindungen an lebenden Patientinnen.[54] 1769 wurde von Joachim Friedrich Henckel der erste Kaiserschnitt im Verlauf der Linea alba durchgeführt. Am 2. Februar 1792 führte Christoph Siebold (Vater von Philipp Franz von Siebold) unter Hinzuziehung seines Vaters Carl Caspar von Siebold in Würzburg einen Kaiserschnitt durch, bei dem das Kind überlebte und die Mutter 25 Stunden später starb.[55] Dem Siegener Arzt und Kreisphysicus Johann Heinrich Schenck (1798–1834) gelang am 2. Juli 1823 in Schneppenkauten die erste von drei Kaiserschnittentbindungen bei der Ehefrau des Hammerschmieds Heupel.[56]
1865 wurde an der kleinwüchsigen Babette Saxer der erste ärztlich dokumentierte Kaiserschnitt im Bürgerspital Basel vorgenommen.[57]
Im Jahr 1876 berichtete[58] der italienische Geburtshilfeprofessor Edoardo Pòrro (1842–1902)[59] über die nach ihm benannte Operation, bei welcher beim Kaiserschnitt auch Gebärmutter und Eierstöcke entfernt werden.[60]

Am 25. September 1881 wurde von Ferdinand Adolf Kehrer in Meckesheim der erste konservative klassische Kaiserschnitt durchgeführt. Diese Kaiserschnittmethode, bei der die Bauchdecke und die Gebärmutter nicht wie bisher üblich von oben nach unten, sondern quer aufgeschnitten werden und danach die Gebärmutter fest mit dem Bauchfellüberzug vernäht wird, war bahnbrechend und wird in der Modifikation nach Hermann Johannes Pfannenstiel, nach dem diese Technik der Eröffnung der Bauchdecke auch benannt ist, auch heute noch überall angewendet.[61][62] 1882 führte Max Sänger einen zweischichtigen Nahtverschluss der Gebärmutter ein.[63] Im Jahre 1895 berichtete Alfred Dührssen über den vaginalen Kaiserschnitt (die Sectio vaginalis)[64] und um 1906 führte Fritz Frank (1856–1923) einen „cervikalen Kaiserschnitt“ durch.[65] 1929 hatte Max Hirsch auf dem Leipziger Gynäkologenkongress gefordert, die vaginal entbindenen geburtshilflichen Operationen weitgehend durch die Schnittentbindung zu ersetzen. Extraperitoneale Kaiserschnitte wurden bereits in den 1950er Jahren nur noch selten angewandt.[66]

Die erste allgemeine Kaiserschnittstatistik stellte 1929 der Gynäkologe G. Winter auf.[67] Dank verbesserter Operationstechniken, der Einführung der Asepsis, Fortschritten in der Anästhesie, Bluttransfusionen und Antibiotika konnte die Müttersterblichkeit beim Kaiserschnitt, die in den 80er Jahren des 19. Jahrhunderts noch bei über 80 % lag, auf 0,04 ‰ im Jahr 2005[68] gesenkt werden. Seit Beginn des 21. Jahrhunderts „konkurriert“ der Kaiserschnitt als Geburtsmodus daher zunehmend mit der natürlichen Geburt (vgl. die Diskussion unter dem Stichwort Wunschkaiserschnitt).
Bei einem Symposium wurde im Juni 2018 die Wiener Grundsatzerklärung zur Spontangeburt präsentiert. Gesundheitsstadtrat Hacker nannte das vorläufige Ziel der Senkung der Kaiserschnittrate von zuletzt 30,4 % bis 2025 auf 25 %. Beratung und Aufklärung der Schwangeren sowie Ausbildung des medizinischen Personals sollen in diese Richtung wirken.[69]
Gesundheitsökonomie
[Bearbeiten | Quelltext bearbeiten]Eine Klinik in Deutschland erhält für einen Kaiserschnitt ungefähr das Doppelte der Vergütung einer normalen Entbindung, obgleich der Kaiserschnitt geburtshilfliches Personal zeitlich oft kürzer bindet. Weil die natürliche Geburt schlechter bezahlt werde, gebe es auch nicht genügend Personal dafür. „Die Kliniken müssen für eine normale Geburt genauso viel bekommen wie für einen Kaiserschnitt“, fordert etwa Frank Louwen, Universitätsprofessor mit Schwerpunkt Geburtshilfe[70] und Vorstandsmitglied der Deutsche Gesellschaft für Gynäkologie und Geburtshilfe.[71]
Siehe auch
[Bearbeiten | Quelltext bearbeiten]- Kaiserschnitt beim Rind
- Laparelytrotomie – eine verwandte, nicht mehr gebräuchliche Operationsform
- Dystokie
Literatur
[Bearbeiten | Quelltext bearbeiten]- Johann Peter Heyman: Die Entbindung lebloser Schwangern mit Beziehung auf die Lex Regia. J. Hölscher, Koblenz 1832.
- Gustav Döderlein: Der heutige Stand der abdominalen Schnittentbindung. In: Münchener Medizinische Wochenschrift. Band 95, Nr. 1, 2. Januar 1953, S. 56–61.
- R. Hartge: Geschichte des Kaiserschnitts. In: Extracta Gynaecologica. Band 8, 1984. S. 431–443.
- Volker Lehmann: Der kayserliche Schnitt: die Geschichte einer Operation. Schattauer, Stuttgart [u. a.] 2006, ISBN 3-7945-2494-2.
- Mändle / Opitz-Kreuter / Wehling: Das Hebammenbuch. 3. Auflage. Schattauer.
- Daniel Schäfer et al.: Wilhelm Fabry und der Keyerschnitt. Ein Schlaglicht auf die medizinische Diskussion in der Frühen Neuzeit. In: Dominik Groß (Hrsg.): Medizingeschichte in Schlaglichtern. S. 55–72, insbesondere S. 60 (zu Rousset).
- Dyre Trolle: The History of Caesarean Section. C. A. Reitzel, Kopenhagen 1982 (= Acta historica scientiarum naturalium et medicinalium, Band 33).
- Rolf-Bernhard Essig: Geburt mit Wein und Dolch. ( vom 28. Mai 2008 im Internet Archive) In: Die Zeit, Nr. 52/2000.
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Linkkatalog zum Thema Kaiserschnitt bei curlie.org (ehemals DMOZ)
- Kaiserschnitt. familienplanung.de – Das unabhängige Informationsangebot der Bundeszentrale für gesundheitliche Aufklärung (BZgA).
- Faktencheck Kaiserschnitt. Faktencheck-Gesundheit.de
- Forschungsstudien im Forum Gesundheitspolitik Download der GEK-Kaiserschnittstudie sowie der Studie „Technisierung der ‚normalen‘ Geburt – Interventionen im Kreißsaal“
- Kaiserschnitt – Der zu schnelle Griff zum Messer (MP3; 21,37 MB) Podcast zur Sendung IQ – Wissenschaft und Forschung von Eva Schindele (Bayern2), 1. Juli 2013
- Video eines Kaiserschnittes auf babyportal.de
- Etymologie: Cäsars Geburtsgeschichte war ein historisches Missverständnis. etymologie.info
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Plural Sectiones caesareae
- ↑ Karl Ernst Georges: caedo. In: Ausführliches lateinisch-deutsches Handwörterbuch. 8., verbesserte und vermehrte Auflage. Band 1. Hahnsche Buchhandlung, Hannover 1913, Sp. 898–899 (Digitalisat. zeno.org).
- ↑ Johannes Melber (de Gerolczhofen): Vocabularius praedicantium sive Variloquus. Hrsg. von Jodocus Eichmann. Greyff, Reutlingen (1479–)1482 (Bibliografische Angaben Universitäts- und Landesbibliothek Darmstadt).
- ↑ Friedrich Kluge, Alfred Götze: Etymologisches Wörterbuch der deutschen Sprache. hrsg. von Walther Mitzka. 20. Auflage. De Gruyter, Berlin / New York 1967; Neudruck („21. unveränderte Auflage“) ebenda 1975, ISBN 3-11-005709-3, S. 340.
- ↑ Alina Reichardt: Geburtshilfe: Doch kein Hebammengesetz. In: Deutsches Ärzteblatt, 2020, Ausgabe 117, S. 27–28.
- ↑ Deutscher Bundestag (Hrsg.): Antwort der Bundesregierung auf die Kleine Anfrage der Abgeordneten Cornelia Möhring, Birgit Wöllert, Sabine Zimmermann (Zwickau), weiterer Abgeordneter und der Fraktion DIE LINKE. – Drucksache 18/738 – Wirtschaftliche Lage der Hebammen und Entbindungspfleger. Nr. 18/900, 21. März 2014, ISSN 0722-8333, S. 8 (bundestag.de (PDF; 0,5 MB)).
- ↑ Pschyrembel: Nabelschnurvorfall. Auf: Pschyrembel online, zuletzt abgerufen am 30. März 2023.
- ↑ C. Vonlanthen, O. Lapaire, T. Girard: Geburtshilfliche Notfälle. In: Kranke, P. (Hrsg.): Die geburtshilfliche Anästhesie. Springer, Berlin / Heidelberg, 2017.
- ↑ Notsectio. In: pschyrembel.de
- ↑ Der Irrglaube Kaiserschnitt. news.de, 26. August 2010
- ↑ Faktencheck-Gesundheit: Interaktive Karten
- ↑ Deutscher Bundestag (Hrsg.): Antwort der Bundesregierung auf die Kleine Anfrage der Abgeordneten Cornelia Möhring, Birgit Wöllert, Sabine Zimmermann (Zwickau), weiterer Abgeordneter und der Fraktion DIE LINKE. – Drucksache 18/738 – Wirtschaftliche Lage der Hebammen und Entbindungspfleger. Nr. 18/900, 21. März 2014, ISSN 0722-8333, S. 1 (bundestag.de (PDF; 0,5 MB)).
- ↑ greenbirth.de ( vom 9. November 2014 im Internet Archive; PDF) und akf-kaiserschnitt-kampagne.de ( vom 8. November 2014 im Internet Archive) (PDF)
- ↑ Bundeszentrale für gesundheitliche Aufklärung ( vom 25. Juni 2016 im Internet Archive)
- ↑ a b P. Kolip: Einflussfaktoren auf den Geburtsmodus: Kaiserschnitt versus Spontangeburt. In: J. Böcken, B. Braun, U. Repschläger (Hrsg.): Gesundheitsmonitor 2012. Bertelsmann Stiftung, Gütersloh 2012, S. 9, 182–204 (bertelsmann-stiftung.de [PDF; abgerufen am 28. März 2019]).
- ↑ Vgl. E. Traub, Wolfgang Dick, E. Knoche, J. Muck, H. Kraus, U. Töllner: Vergleichende Untersuchungen zur Allgemeinanästhesie bzw. Periduralanästhesie bei der primären Sectio caesarea. In: Regional-Anaesthesie. Band 7, 1984, S. 15–24.
- ↑ U. M. Stamer, R. Wiese, F. Stüber, H. Wulf, T. Meuser: Change in anaesthetic practice for Caesarean section in Germany. In: Acta Anaesthesiol Scand. Band 49, Nr. 2, 2005, S. 170–176. PMID 15715617 doi:10.1111/j.1399-6576.2004.00583.x
- ↑ Gustav Döderlein: Der heutige Stand der abdominalen Schnittentbindung. In: Münchener Medizinische Wochenschrift. Band 95, Nr. 1, 2. Januar 1953, S. 56–61, hier: S. 61.
- ↑ Edward T. Riley, Sheila E. Cohen, Alex Macario, Jayshree B. Desai, Emily F. Ratner,: Spinal Versus Epidural Anesthesia for Cesarean Section. In: Anesthesia & Analgesia. Band 80, April 1995, S. 709–712 (lww.com).
- ↑ D. Bremerich, T. Annecke, D. Chappell, R. Hanß, L. Kaufner, Franz Kehl, Peter Kranke, T. Girard, W. Gogarten, S. Greve, S. Neuhaus, D. Schlembach, L. Schlösser, T. Standl, S. Treskatsch, T. Volk, J. Wallenborn, S. Weber, M. Wenk: Die geburtshilfliche Analgesie und Anästhesie. S1-Leitlinie der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin in Zusammenarbeit mit der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe. (PDF) In: AMWF online. Arbeitsgemeinschaft der wissenschaftlichen medizinischen Fachgesellschaften, März 2020, abgerufen am 31. Januar 2022.
- ↑ Die geburthilfliche Analgesie und Anästhesie. S1-Leitlinie der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin in Zusammenarbeit mit der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe. (PDF; 6,7 MB) In: awmf.org 2020.
- ↑ Joy Hawkins, Lisa Koonin, Susan Palmer, Charles Gibbs: Anesthesia-related deaths during obstetric delivery in the United States, 1979–1990. In: Anesthesiology. Februar 1997, Band 86, Nr. 2, S. 277–284, PMID 9054245, doi:10.1097/00000542-199702000-00002.
- ↑ Axel Feige: Sectio – eilige Sectio – Notsectio. In: Axel Feige, Werner Rath, Stephan Schmidt (Hrsg.): Kreißsaal-Kompendium. Das Praxisbuch für die Geburtshilfe. Thieme, Stuttgart u. a. 2013, S. 169–171 (doi:10.1055/b-0034-3319).
- ↑ www.amboss.com: Atemnotsyndrom des Neugeborenen (Infant respiratory distress syndrome…)
- ↑ M. Eggesbø, G. Botten, H. Stigum, P. Nafstad, P. Magnus: Is delivery by cesarean section a risk factor for food allergy? In: The Journal of allergy and clinical immunology. Band 112, Nummer 2, August 2003, S. 420–426, ISSN 0091-6749. PMID 12897751.
- ↑ M. C. Tollånes et al.: Cesarean section and risk of severe childhood asthma: a population-based cohort study. In: Journal of Pediatrics. Band 153, 2008. S. 112–116
- ↑ Babies born via C-section more prone to allergies, asthma: study. In: CTV News. 19. April 2019, abgerufen am 6. Januar 2022 (englisch).
- ↑ Safiya Soullane, Phillipe Bégin, Antoine Lewin, Ga Eun Lee, Nathalie Auger: Increased risk of allergy hospitalization after cesarean delivery: A longitudinal study of 950,000 children. In: Annals of Allergy, Asthma & Immunology. Band 127, Nr. 1, 1. Juli 2021, ISSN 1081-1206, S. 142–144, doi:10.1016/j.anai.2021.04.009, PMID 33848629 (englisch).
- ↑ Michael Stark: Misgav-Ladach-Sectio – Operationsmethode im Detail. Gynäkologie & Geburtshilfe 5 (2010), 27–30, online (PDF) (Seite nicht mehr abrufbar, festgestellt im April 2018. Suche in Webarchiven) Info: Der Link wurde automatisch als defekt markiert. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis. (PDF)
- ↑ Kaiserschnitt: Was du über Ablauf, Heilung und Risiken wissen solltest. cleverdirekt.de, abgerufen am 28. Februar 2019.
- ↑ a b c Ein Drittel aller Geburten in 2020 durch Kaiserschnitt. Statistisches Bundesamt, Wiesbaden, 26. April 2022, abgerufen am 14. August 2022.
- ↑ Deutscher HebammenVerband e.V: Warum ist die Kaiserschnittrate in Deutschland so hoch? Abgerufen am 14. August 2022 (deutsch).
- ↑ a b c Vincenzo Bluni: Kaiserschnitt oder normale Geburt? | Frage an Frauenarzt Dr. med. Vincenzo Bluni. In: Rund ums Baby und die ersten Kinderjahre. 1. Dezember 2011, abgerufen am 15. August 2022.
- ↑ Brigitte Rohm: Ruiniert eine vaginale Geburt das Sexleben? Ärzte und Hebamme antworten. In: Focus online. 1. März 2019, abgerufen am 15. August 2022.
- ↑ Veronica Bonilla Gurzeler: Intimes über den „Liebeskanal“. In: Wir Eltern. Juni 2008, S. 36–37 (yumpu.com).
- ↑ Faktencheck Kaiserschnitt. Kaiserschnittgeburten – Entwicklung und regionale Verteilung. Bertelsmann Stiftung, 2012
- ↑ Daten zur Geburtenentwicklung in Deutschland. Statistisches Bundesamt; abgerufen am 13. Oktober 2016
- ↑ Deutscher Bundestag (Hrsg.): Antwort der Bundesregierung auf die Kleine Anfrage der Abgeordneten Birgit Wöllert, Sabine Zimmermann (Zwickau), Katja Kipping, weiterer Abgeordneter und der Fraktion DIE LINKE. – Drucksache 18/2249 – Entwicklung der Kaiserschnittrate. Band 18, Nr. 2365, 18. August 2014, ISSN 0722-8333, S. 4, 7 (bundestag.de [PDF]).
- ↑ Weltgesundheitsorganisation (WHO): Bericht Appropriate Technology for birth, veröffentlicht 1985
- ↑ a b c DGGG (Hrsg.): Federführende Leitlinien - Schwangerenbetreuung und Geburtsleitung bei Zustand nach Kaiserschnitt. Stand 2010, AWMF 015/021 (S1)
- ↑ M. Madaan, S. Trivedi S: Intrapartum electronic fetal monitoring vs. intermittent auscultation in postcesarean pregnancies. In: International Journal of Gynecology and Obstetrics. Band 8, Ausgabe 6, 1987. S. 580–584.
- ↑ L. Sentilhes et al.: Delivery for women with a previous cesarean: guidelines for clinical practice from the French College of Gynecologists and Obstetricians (CNGOF). In: European Journal of Obstetrics, Gynecology, and Reproductive Biology. Band 170, 2013. S. 25–32
D. R. Taylor et al.: Uterine rupture with the use of PGE2 vaginal inserts for labor induction in women with previous cesarean sections. In: The Journal of Reproductive Medicine.Band 47, 2002. S. 549–554<ber/> C. S. Buhimishi, I. A. Buhimishi et al.: Rupture of the uterine scar during term labour: contractility or biochemistry? In: BJOG: an International Journal of Obstetrics and Gynaecology. Band 112, 2005. S. 38–42 - ↑ Britta-Juliane Kruse: Kaiserschnitt. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 714.
- ↑ a b c d e Sybilla Flügge: Zur Geschichte des Kaiserschnitts. In: Terz. 2000, ISBN 3-87877-030-8.
- ↑ Die Operation erhält einen Namen. (PDF; 1,1 MB) frauenaerztin-gruber.at
- ↑ etymologie.info
- ↑ Längsschnitt im Bereich der Linea alba nach distal bis zur Symphyse, nach proximal bis zum bzw. Richtung Bauchnabel (siehe auch Bauchwand), Durchtrennung des subkutanen Fettgewebes, dann Längsinzision der Faszie (Fascia abdominis superficialis), Ränder der Rectusmuskulatur stumpf auseinanderdrängen, Eröffnung der Fascia transversalis und des Peritoneums durch Fassen und Anheben mit chirurgischen Pinzetten und Stichinzision mit dem Skalpell, Längserweiterung des Schnittes mit der Schere, Einsetzen von Haken oder Rahmen und Abstopfen des Darms mit feuchten Bauchtüchern.
- ↑ Friedrich Mai: Lateinzitate II. Hrsg.: Firma Robugen Arzneimittel GmbH, Esslingen ohne Jahr, S. 17.
- ↑ Trendyzdravi, abgerufen am 17. September 2016.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 20.
- ↑ Bericht in Journal von und für Franken. 4, 1792, S, 663.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 22.
- ↑ François Rousset: Traitté nouveau de l’hysterotomotokie, ou enfantement caesarien, qui est extraction de l’enfant par incision latérale du ventre […]. Denys du Val, Paris 1581.
- ↑ Michael Sachs: Matthäus Gottfried Purmann (1649[sic!]–1711). Ein schlesischer Chirurg auf dem Weg von der mittelalterlichen Volksmedizin zur neuzeitlichen Chirurgie. In: Würzburger medizinhistorische Mitteilungen. Band 12, 1994, S. 37–64, hier: S. 48–49.
- ↑ Andreas Mettenleiter: Das Juliusspital in Würzburg. Band III: Medizingeschichte. Herausgegeben vom Oberpflegeamt der Stiftung Juliusspital Würzburg anlässlich der 425jährigen Wiederkehr der Grundsteinlegung. Stiftung Juliusspital Würzburg (Druck: Bonitas-Bauer), Würzburg 2001, ISBN 3-933964-04-0, S. 586–587.
- ↑ Fritz Stähler: 90 Jahre Medizin im Siegerland (= Siegerländer Beiträge zur Geschichte und Landeskunde. Heft 21). Siegen 1975, S. 3–4.
- ↑ Archäologie Basel
- ↑ Edoardo Pòrro: Della amputazione utero-ovarica come complemento di taglio cesareo. In: Ann. univ. Med. Chir. Band 237, 1876, S. 289–350.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 44.
- ↑ Barbara I. Tshisuaka: Pòrro, Edoardo. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 1176.
- ↑ Uber die Vortheile des suprasymphysaren Fascienquerschnitts fur die gynakologischen Koliotomien, zugleich ein Beitrag zu der Indikationsstellung der Operationswege. In: Sammlung Klinischer Vorträge. Gynäkologie (Leipzig), Band 97, S. 1735–1756, 1900, PMID 4589293.
- ↑ A. Jensen: Hermann Johannes Pfannenstiel (1862–1909) Zum 80. Todestag. Biographie eines großen deutschen Gynäkologen [On the 80th anniversary of his death. A biography of a famous German gynecologist]. In: Geburtshilfe und Frauenheilkunde. Band 50, 1990, S. 326–334, PMID 2192940.
- ↑ Erlend Hem, Per E. Børdahl: Max Sänger - father of the modern caesarean section. In: Gynecol Obstet Invest. Band 55, 2003, S. 127–129, doi:10.1159/000071524, PMID 12865589.
- ↑ J. A. Dührssen: Der vaginale Kaiserschnitt. (Nebst Bericht über eine erfolgreiche vaginale Exstirpation des rupturirten Uterus unmittelbar post partum). S. Karger, Berlin 1896.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 51, 52 und 60.
- ↑ Gustav Döderlein: Der heutige Stand der abdominalen Schnittentbindung. In: Münchener Medizinische Wochenschrift. Band 95, Nr. 1, 2. Januar 1953, S. 56–61, hier: S. 56–61.
- ↑ Gustav Döderlein: Der heutige Stand der abdominalen Schnittentbindung. S. 56.
- ↑ K. Baumgarten: Müttertodesfälle besser aufklären. Interview mit Prof. Hermann Welsch über seine Erfahrungen bei landesweiten Einzelfalluntersuchungen von Müttersterbefällen in Bayern. In: Deutsche Hebammenzeitschrift, Hannover 2006, S. 15–17.
- ↑ Stadt Wien will weniger Kaiserschnitte. orf.at, 8. Juni 2018; abgerufen am 9. Juni 2018.
- ↑ Franziska Telser 12 Jun 2020: Geburt per Kaiserschnitt: In vielen Fällen profitiert das Krankenhaus. 12. Juni 2020, abgerufen am 22. Mai 2021 (deutsch).
- ↑ Vorstand. Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e. V., abgerufen am 22. Mai 2021.