Schlafstörung
Der Begriff Schlafstörung (synonym Agrypnie, Insomnie und Hyposomnie) bezeichnet unterschiedlich verursachte Beeinträchtigungen des Schlafes. Ursachen können äußere Faktoren (wie nächtlicher Lärm, zu helle Straßenbeleuchtung), psychologische Faktoren (z. B. Gedankenkreisen, Ängste), Verhaltensfaktoren (z. B. eine problematische Schlafhygiene) oder auch biologische Faktoren sein.
Die fehlende Erholsamkeit des Schlafes beeinträchtigt kurzfristig die Leistungsfähigkeit und kann mittel- oder langfristig auch zur Verschlechterung oder zum Neuauftreten von Krankheiten führen. Schlafstörungen erreichen dann Krankheitswert, wenn sie körperlich oder psychisch verursacht sind und auch subjektiv von den Betroffenen als krankhaft empfunden werden.[1][2][3][4] Auch das gegenteilige Schlafverhalten, die Schlafsucht (Fachausdruck Hypersomnie), kann als gestörter Schlaf bezeichnet werden.[5][6] Diese wird jedoch in der deutschsprachigen Literatur mehrheitlich nicht unter dem Begriff Schlafstörung zusammengefasst.
Eine Sonderform der Schlafstörungen stellen die Parasomnien dar: Dabei handelt es sich um ein untypisches Verhalten während des Schlafes (mit Störung desselben), wobei die Betroffenen jedoch nicht aufwachen.[7][8] Krankhaft gesteigerte Schläfrigkeit am Tage (z. B. über die sog. Epworth-Schläfrigkeitsskala einschätzbar) hat in den meisten Fällen eine behandelbare biologische Störung der Schlafqualität zur Ursache. Hierzu gehören vor allem nächtliche Atmungs- und Bewegungsstörungen.
Zur Unterscheidung der einzelnen Unterformen der Schlafstörungen bedarf es einer sorgsamen Erhebung der Krankengeschichte und meist auch weiterführender Untersuchungen, beispielsweise im Schlaflabor. Die Behandlung orientiert sich im Wesentlichen an den Ursachen. Ist die Schlafstörung beispielsweise Folge einer inneren Erkrankung, so ist deren Therapie vorrangig. Ist sie aber ausgelöst durch psychische Faktoren oder einen falschen Umgang mit dem Schlaf, so sind eine entsprechende Aufklärung des Patienten und gegebenenfalls eine Verhaltenstherapie angezeigt.
Begriff
[Bearbeiten | Quelltext bearbeiten]Begriffsabgrenzung
[Bearbeiten | Quelltext bearbeiten]Agrypnie bezeichnet traditionell die Schlaflosigkeit in der deutschsprachigen Literatur.[9] Der Begriff wurde jedoch in der Vergangenheit mehr und mehr von dem in der angloamerikanischen Literatur gebräuchlicheren und synonym verwendeten Begriff Insomnie (auch Insomnia) verdrängt. Beide Begriffe beschreiben nicht nur das Fehlen von Schlaf, sondern auch Störungen von Ein- und Durchschlafen.[10] Hyposomnie steht ebenfalls für Schlafmangel durch Schlafstörung.[11][12]
Dyssomnie ist der Oberbegriff für ein gestörtes Schlafverhalten. Dazu gehören sowohl ein „Zuwenig“ als auch ein „Zuviel“ an Schlaf bezüglich Tiefe und Dauer. Der Begriff umfasst also die Schlafstörung und die Schlafsucht.[13] Hypersomnie bezeichnet die Schlafsucht, bei der das Schlafbedürfnis der Betroffenen zeitlich gesehen deutlich länger ist im Bevölkerungsdurchschnitt. Das Schlafbedürfnis kann dabei auch tagsüber oder anfallsweise auftreten (Narkolepsie).[14]
Die idiopathische Insomnie ist auch als Insomnie in der Kindheit oder lebenslange Insomnie bekannt. Die Pseudo-, subjektive oder paradoxe Insomnie bezeichnet eine subjektiv erlebte Schlafstörung ohne objektivierbaren Befund. Als weitere Bezeichnung dafür finden sich in der Literatur Fehlwahrnehmung des Schlafzustandes oder der englische Begriff „sleep state misperception“. Insomnien durch psychische Erkrankungen werden auch als psychische oder bei Depressionen als depressive Insomnien bezeichnet.
Klassifikationssysteme
[Bearbeiten | Quelltext bearbeiten]| Klassifikation nach ICD-10 | |
|---|---|
| F51 | nichtorganische Schlafstörungen |
| F51.0 | nichtorganische Insomnie |
| F51.2 | nichtorganische Störung des Schlaf-Wach-Rhythmus |
| F51.3 | Schlafwandeln (Somnambulismus) |
| F51.4 | Pavor nocturnus |
| F51.5 | Albträume (Angstträume) |
| G47 | Schlafstörungen |
| G47.0 | Ein- und Durchschlafstörungen |
| G47.2 | Störungen des Schlaf-Wach-Rhythmus |
| G47.3 | Schlafapnoe |
| ICD-10 online (WHO-Version 2019) | |
Es existieren unterschiedliche Klassifikationen mit dem Ziel, Schlafstörungen schematisch abzubilden. Dieser Prozess ist im Fluss, die Einteilungen waren zum Teil recht kurzlebig oder werden nebeneinander eingesetzt. Ebenfalls ist die Verwendung der im Zusammenhang mit Schlafstörungen verwendeten Begriffe nicht einheitlich.
Zur Einteilung der Schlafstörungen liegen beispielsweise folgende Klassifikationssysteme vor:
- ICD-10 (International Classification of Disorders, WHO, 1993)
- DSM-5 (Diagnostic and Statistical Manual of Mental Disorders, American Psychiatric Association, 2013), DSM-5-TR (2022)
- ICSD (International Classification of Sleep Disorders, 1990), ISCD-R (1997), ICSD-2 (2005)
ICD-10
[Bearbeiten | Quelltext bearbeiten]Nach ICD-10 werden Schlafstörungen je nach vermuteter Ursache (psychogen versus organisch) klassifiziert unter
- F51 nichtorganische Schlafstörungen (Kapitel Psychische und Verhaltensstörungen) oder
- G47 (organische) Schlafstörungen (Kapitel Krankheiten des Nervensystems).
Nichtorganische Dyssomnien sind primär psychogene Störungen der Dauer, Qualität oder des Zeitpunktes des Schlafs aufgrund emotionaler Ursachen, die in erheblichem Ausmaß (mindestens dreimal in der Woche über einen Zeitraum von mindestens einem Monat) vorliegen, einen deutlichen Leidensdruck verursachen und/oder sich störend auf die alltägliche Funktionsfähigkeit auswirken (Tagesmüdigkeit):
- nichtorganische Insomnie (F51.0): Hauptmerkmal sind Ein- und Durchschlafstörungen sowie eine schlechte Schlafqualität (nicht erholsamer Schlaf).
- nichtorganische Störungen des Schlaf-Wach-Rhythmus (F51.2): das Schlaf-Wach-Muster weicht vom gewünschten Schlaf-Wach-Rhythmus ab (der durch die gesellschaftlichen Anforderungen bestimmt ist und von den meisten Personen im Umfeld des Betroffenen geteilt wird), infolgedessen Schlaflosigkeit während der Hauptschlafperiode und Hypersomnie während der Wachperiode.
Nichtorganische Parasomnien sind abnorme Episoden, die während des Schlafs auftreten:
- Schlafwandeln (F51.3): wiederholte Episoden (zwei oder mehr), in denen die Betroffenen das Bett während des Schlafs verlassen und mehrere Minuten bis zu einer Stunde umhergehen, meist während des ersten Nachtschlaf-Drittels. Während dieser Episode haben die Betroffenen meist einen leeren, starren Gesichtsausdruck, reagieren kaum auf andere Personen und sind nur unter großen Mühen aufzuwecken. Nach dem Erwachen erinnern sich die Betroffenen nicht an die Episode (Amnesie), ansonsten besteht nach dem Aufwachen (außer einer kurzen Phase von Verwirrung oder Desorientiertheit) keine Beeinträchtigung der geistigen Aktivität oder des Verhaltens.
- Nachtangst (Pavor nocturnus) (F51.4): wiederholte Episoden (zwei oder mehr), in denen die Betroffenen (meist im ersten Schlafdrittel) aus dem Schlaf mit einem Panikschrei aufwachen, einhergehend mit heftiger Angst, Körperbewegungen und vegetativer Übererregtheit (Tachykardie, schneller Atmung, Schweißausbruch). Bemühungen anderer Personen, während der Episode auf den Betroffenen einzuwirken, bleiben ohne Erfolg bzw. haben Desorientiertheit und perseverierende Bewegungen zur Folge. Eine Episode dauert bis zu 10 Minuten.
- Albträume (F51.5.): Das Aufwachen aus dem Nachtschlaf oder dem Nachmittagschlaf mit detaillierter und lebhafter Erinnerung an heftige Angstträume. Diese haben meistens Bedrohungen des eigenen Lebens, der Sicherheit oder des Selbstwertgefühls zum Inhalt und verursachen bei den Betroffenen einen erheblichen Leidensdruck. Nach dem Aufwachen aus dem Angsttraum sind die Betroffenen rasch orientiert und wach.
Organisch bedingte Schlafstörungen sind mit
- Ein- und Durchschlafstörungen (G47.0),
- Störungen des Schlaf-Wach-Rhythmus (G47.2) und
- Schlafapnoe (G47.3) aufgeführt.
DSM-5
[Bearbeiten | Quelltext bearbeiten]Während ältere diagnostische Systeme versuchen, zwischen primärer und sekundärer Insomnie aufgrund der Ursache zu unterscheiden, beschränkt sich die DSM-5 auf einen rein deskriptiven Ansatz. Es wird davon ausgegangen, dass medizinische und psychische Störungen Ursache und Folge einer Schlafstörung sein können, was im Einzelfall schwer zu differenzieren ist.[15]
Die DSM-5 definiert Insomnie als unbefriedigende Menge oder Qualität von Schlaf:
- Schwierigkeiten einzuschlafen und/oder
- Schwierigkeiten durchzuschlafen und/oder
- vorzeitiges Erwachen, ohne wieder einschlafen zu können
Einen Krankheitswert hat die Schlafstörung, wenn sie zu signifikantem Unwohlsein oder Beeinträchtigung der Bewältigung des Tages führt, z. B. durch (mindestens ein Kriterium):
- Erschöpfung, Energielosigkeit
- Schläfrigkeit am Tage
- nachlassende Aufmerksamkeit, Konzentration, Merkfähigkeit
- berufliche oder schulische Leistungsminderung
- verschlechterte Kommunikation oder Sozialverhalten
- verschlechterte Fürsorge oder familiäre Aktivität
Die Schlafstörung hat Krankheitswert, wenn:
- sie mindestens in drei Nächten pro Woche auftritt und
- sie mindestens drei Monate besteht und
- ausreichend Zeit zum Schlafen vorhanden wäre
ICSD-2
[Bearbeiten | Quelltext bearbeiten]Nach der internationalen Klassifikation der Schlafstörungen (ICSD-2) von 2005 können Schlafstörungen in 8 Gruppen eingeteilt werden.[16] Dazu gehören Insomnien (mit verschiedener Ursache), schlafbezogene Atmungsstörungen (z. B. Schlafapnoe), zirkadiane Schlaf-Wach-Rhythmusstörungen (wie bei Schichtarbeit oder Jetlag oder beim Schlafphasensyndrom), Parasomnien (z. B. Schlafwandeln, Pavor nocturnus, Albträume), schlafbezogene Bewegungsstörungen (z. B. Restless-Legs-Syndrom, Bruxismus), isolierte Symptome, augenscheinlich normale Varianten und ungeklärte Probleme (z. B. Schnarchen, Sprechen im Schlaf) und andere Schlafstörungen (z. B. umweltbedingte Schlafstörung, Lärm). Als achte Gruppe führt die ICSD-2 auch die Schlafsucht (Hypersomnie) zentralen Ursprungs auf, nicht bedingt durch zirkadiane Rhythmusstörungen, schlafbezogene Atmungsstörungen oder andere Ursachen einer Störung des Schlafverhaltens.
Erscheinungen
[Bearbeiten | Quelltext bearbeiten]Klinische Erscheinungen
[Bearbeiten | Quelltext bearbeiten]
Leitsymptom der Schlafstörung ist die fehlende Erholsamkeit des Schlafes. Unter diesem Begriff werden verzögertes Einschlafen, gestörtes Durchschlafen und zu frühes Erwachen subsumiert. In der Folge kommt es tagsüber typischerweise zu Müdigkeit, in deren Rahmen die psychische und körperliche Leistungsfähigkeit herabgesetzt sind. Als weitere typische Symptome gelten verminderte Aufmerksamkeit (Vigilanz), Reizbarkeit, Ruhelosigkeit, Angst und andere allgemein mit Müdigkeit zusammenhängende Symptome vom Leistungsknick bis hin zu Wesensänderung. In schweren Fällen kann es insbesondere durch diese Symptome auch zu Beeinträchtigungen der sozialen und beruflichen Situation der Patienten kommen.[13]
Ein ungelöstes Problem der Diagnostik ist die Diskrepanz zwischen der subjektiven Empfindung der Schlafqualität und den objektiven Ergebnissen der Polysomnographie (PSG).[17] Im Gegensatz zu gesunden Schläfern empfinden Menschen mit Schlafstörungen die Aufwachphasen länger, als die apparative Messung der PSG ergab. Das führte zum Begriff der paradoxen Imsomnie. Genauere Analysen ergaben, dass Menschen mit Insomnie das Erwachen aus dem REM-Schlaf (meistens mit Träumen verbunden) als lange Wachperiode empfanden, nicht aber das Aufwachen aus einer N2-Schlafphase.[18]
Schwer zu unterscheiden sind die idiopathische, die gelernte und manchmal auch die Pseudo-Insomnie. Bei der Pseudo-Insomnie korrelieren die klinischen Befunde, wie etwa die Leistungsminderung, nicht mit der vom Patienten erlebten Störung des Schlafes. Die Betroffenen leiden jedoch vermehrt unter Angst, insbesondere um die eigene Gesundheit und Depressionen.
Schlafstörungen in Folge von Atemstörungen während des Schlafes (Schlafapnoe-Syndrom) gehen häufig einher mit nächtlichen Herzrhythmusstörungen, Bluthochdruck, Adipositas, lautes und unregelmäßiges Schnarchen mit Atempausen, unruhiger Schlaf sowie Beeinträchtigungen von Libido und Potenz.[13] Störungen des Tiefschlafes (sie werden anhand eines Mangels an Delta-Wellen im Elektroenzephalogramm erkannt) gelten insbesondere bei älteren Männern als Ursache eines Bluthochdruckes.[19] Das fast nur bei Männern auftretende Schenck-Syndrom kann durch unwillkürliches Schlagen zu Selbst- oder Fremdverletzungen führen.
Bei einigen neurologischen Entwicklungsstörungen sind Schlafprobleme eine häufige Begleiterscheinung. Hierzu gehören Autismus-Spektrum-Störungen, das Smith-Magenis-Syndrom, das Rett-Syndrom, das Angelman-Syndrom und das Williams-Syndrom. Während bei Autismus beispielsweise vor allem Ein- und Durchschlafprobleme sowie eine verkürzte Schlafdauer dokumentiert sind, kommt es beim Rett-Syndrom z. B. zu nächtlichen Schrei- und Krampfanfällen. Bei manchen Entwicklungsstörungen sind Schlafprobleme derart typisch, dass sie Teil der diagnostischen Kriterien sind, beispielsweise beim Rett- und beim Smith-Magenis-Syndrom.[20]
Folgen von Schlafmangel
[Bearbeiten | Quelltext bearbeiten]Psychische Auswirkungen von Schlafmangel sind Schläfrigkeit, Konzentrations- und Aufmerksamkeitsdefizite, Irritation, Angst, Depression, Stimmungsschwankungen, fehlendes Selbstwertgefühl, Impulsivität und die Beeinträchtigung sozialer Beziehungen. Gut untersuchte physische Konsequenzen von Schlafmangel sind Übergewicht (siehe hierzu: Adipositas#Adipositas als Folge von Krankheiten), beeinträchtigte Glukosetoleranz und höhere Werte von Diabetes, Bluthochdruck, Herzinfarkt und Schlaganfall.[21][22] Zudem besteht ein erhöhtes Risiko für den Missbrauch von Arzneimitteln oder anderen Substanzen.
Für Schlafmangel, der im Zuge einer Autismus-Spektrum-Störung auftritt, ist eine Verstärkung von Symptomen wie autistischen Stereotypien beschrieben. Bei Kindern mit Autismus wird außerdem ein Einfluss des Schlafmangels auf die Reifung des Gehirns diskutiert, etwa auf das synaptische Pruning.[23]
Verbreitung
[Bearbeiten | Quelltext bearbeiten]Die Erwartung der meisten Menschen an einen guten, erholsamen Schlaf ist einfach: Sie möchten schnell einschlafen, gut durchschlafen und morgens „voller Elan“ aufwachen.[24] Mehr oder minder ausgeprägte Störungen des Schlafes sind ein häufiges, vom Patienten subjektiv wahrgenommenes und beurteiltes Phänomen. Schon wer nicht jeden Morgen gut erholt aufwacht, kann das in manchen Fällen als Schlafstörung empfinden. Die Häufigkeit des Auftretens in der Bevölkerung ist letztlich davon abhängig, wie man Schlafstörung definiert. Sie reicht von knapp 4 % bis zu etwa 35 %.[1][2][3] Die Frage, ab welchem Zeitpunkt ein gestörter Schlaf aus medizinischer Sicht als krankhafte Schlafstörung zu bezeichnen ist, kann daher nicht allgemeingültig beantwortet werden. In der Praxis ist jedoch anzunehmen, dass etwa 20 bis 30 % aller Menschen in den westlichen Industrieländern mehr oder weniger ausgeprägte Schlafstörungen haben. Bei etwa 15 % bestehen dabei auch tagsüber Müdigkeit und eine allgemeine Einschränkung der Leistungsfähigkeit, sodass hier eine Behandlung angezeigt ist.[25] Nennenswerte Schlafstörungen allein durch schlechte Schlafgewohnheiten weisen etwa 2 % aller Heranwachsenden und jungen Erwachsenen auf. Objektivierbare Störungen des Schlaf-Wach-Rhythmus sind selten. Ein zu später Zeitpunkt für das Einschlafen, das sogenannte verzögerte Schlafphasensyndrom, findet sich bei etwa 0,1 % der Bevölkerung, ein zu früher (vorverlagertes Schlafphasensyndrom) bei etwa 1 %.[13]
Typischerweise wachen ältere Menschen mehrmals in der Nacht auf und haben insgesamt einen leichteren Schlaf (geringere Weckschwelle). Diese Veränderungen alleine werden allerdings von der überwiegenden Mehrheit der Betroffenen nicht als krankhaft empfunden. Auffälligkeiten während des Schlafens (Parasomnien) treten gehäuft im Kindesalter auf. Eine sehr seltene, vor allem bei älteren Männern auftretende Parasomnie ist das Schenck-Syndrom. 100 % aller Menschen durchleben irgendwann einen Albtraum, etwa 5 % aller Erwachsenen entwickeln aufgrund von Albträumen einen erheblichen Leidensdruck. Etwa 1 bis 4 % leiden an Schlafwandeln, Schlafstörungen durch nächtliches Essen oder Trinken oder Nachtangst.[26][13] Etwa jede dritte Schlafstörung ist durch eine Erkrankung aus dem psychiatrischen Formenkreis bedingt, beispielsweise durch eine Depression.[27][13]
Die akute, durch psychische Belastung kurzfristig ausgelöste Schlafstörung betrifft jährlich geschätzt knapp 20 % aller Personen und kann in allen Altersschichten auftreten, bevorzugt jedoch bei älteren Personen und bei Frauen. Recht selten (etwa 5 % aller Schlafgestörten) ist auch die sogenannte Pseudo-Insomnie, bei der die Betroffenen nur das Gefühl haben, schlecht zu schlafen, dies jedoch nicht objektivierbar ist.[13] Die idiopathische oder auch lebenslange Insomnie ohne bekannte Ursache betrifft weniger als 1 % aller Kinder und jungen Erwachsenen.[13] Die angeborene tödliche familiäre Schlaflosigkeit tritt bei weniger als einer von 1 Million Personen auf.[28]
Schlafstörungen bei Kindern
[Bearbeiten | Quelltext bearbeiten]Übersicht
[Bearbeiten | Quelltext bearbeiten]Grundsätzlich kann es bei Kindern im Wesentlichen zu den gleichen Arten von Schlafstörungen kommen wie bei Erwachsenen. Allerdings machen in dieser Altersgruppe die Parasomnien einen größeren Anteil aus. Dazu zählt auch die Frühgeborenenapnoe, ein Krankheitsbild, das auf die Unreife des Atemzentrums im Hirnstamm zurückgeführt wird. Obwohl es vornehmlich untergewichtige Frühgeborene betrifft (Auftreten bei etwa 85 % aller unter 1000 g Körpergewicht), spielt es auch im Alltag eine Rolle. So ist anzunehmen, dass etwa 2 % aller zeitgerecht und gesund geborenen Kinder in den ersten sechs Lebensmonaten mindestens einmal eine Episode von mindestens 30 Sekunden langem Atemstillstand und mindestens 20 Sekunden langem Abfall der Herzfrequenz auf unter 60 Schläge pro Minute durchleben. Weitere für das Kindesalter typische Parasomnien sind das obstruktive Schlafapnoe-Syndrom und das primäre alveoläre Hypoventilationssyndrom. Ein weiteres, nur bei Kindern auftretendes Phänomen ist der gutartige Schlafmyoklonus.[13]
Die klinischen Symptome durch Schlafstörungen sind bei Kindern sehr ähnlich denen der Erwachsenen. Hinzu kommt jedoch, dass dabei nicht nur das Kind, sondern auch die Eltern erheblich leiden. So können negative, aggressiv besetzte Emotionen dem Kind gegenüber entstehen, oder es kann sogar die elterliche Partnerschaft bedroht sein.[13]
Schlafwandeln und Pavor nocturnus
[Bearbeiten | Quelltext bearbeiten]Eine herausragende Stellung nimmt aufgrund seines häufigen Auftretens bei Kindern das ebenfalls zur Gruppe der Parasomnien zählende Schlaf- oder Nachtwandeln ein. Fast ein Drittel aller Kinder zwischen 4 und 6 Jahren und etwa 17 % aller Kinder bis zur Pubertät sind davon betroffen. Das Kind kann sich dabei aufsetzen, umherschauen, sprechen, rufen oder schreien und sogar in manchen Fällen auch aus dem Bett hüpfen und herumlaufen. Da es dabei natürlich noch tief schläft, kann es nur schwer geweckt werden, reagiert danach ungeordnet aggressiv und erinnert sich nicht mehr an den Vorfall. Viele Kinder (über 17 %) sind vor dem 11. Lebensjahr von dem auch als Schlaf- oder Nachtterror bekannten Pavor nocturnus betroffen. Diese meist nur wenige Minuten dauernde Störung ist nicht in allen Fällen streng vom Schlafwandeln abzugrenzen und imponiert durch ein typischerweise mit einem Schrei beginnenden teilweisen Erwachen aus dem Tiefschlaf heraus. Auch dabei kann es sein, dass die Kinder aus dem Bett springen. Charakteristisch für den Nachtterror ist eine intensive, vom Kind durchlebte Angst, die von einer Aktivierung des autonomen Nervensystems mit beschleunigtem Herzschlag und ebensolcher Atmung sowie Rötung der Haut begleitet ist. Bei beiden Formen der Schlafstörung gelten Faktoren wie Schlafmangel, Stress und Fieber als Auslöser. Beide treten familiär gehäuft auf und verlieren sich meist im Erwachsenenalter.
Verhaltensabhängige Insomnie
[Bearbeiten | Quelltext bearbeiten]Bei der verhaltensabhängigen Insomnie in der Kindheit (im Fachjargon: Protodyssomnie) stellen Ein- und Durchschlafstörungen die Leitsymptome dar. Dabei sind zwei Hauptgruppen zu unterscheiden. Der sleep onset association type (übersetzt etwa der „Organisiertes-Einschlafen-Typ“) braucht beispielsweise gewisse Objekte und Rituale, um Schlaf zu finden. Beim limit-setting type (übersetzt etwa der „Typ, dem man erzieherische Grenzen setzen muss“) führt eine übertrieben großzügige Erziehung zu einer Verweigerungshaltung des Kindes, die letztlich ebenfalls in Schlafstörungen gipfelt.[13] In der Fach- und Ratgeberliteratur dominieren hinsichtlich der verhaltensabhängigen Insomnien heute zwei Lehren: Manche forschungsorientierten Autoren, darunter z. B. Richard Ferber, führen die Insomnie vieler Kinder auf deren erziehungsbedingtes Unvermögen zurück, sich selbst zu beruhigen, und empfehlen den Eltern solcher Kinder, die Fähigkeit, aus eigener Kraft in den Schlaf zu finden, sanft, aber konsequent zu trainieren, damit das Kind vom oft exzessiven elterlichen Mikromanagement der Kindesmüdigkeit unabhängig werden kann. Andere dagegen, besonders Anhänger des Attachment Parenting wie William Sears, halten Insomnien für angstbedingt und empfehlen Co-Sleeping.
(→ Hauptartikel Schlaftraining, Emotionale Störungen des Kindesalters, Exzessives Schreien im Säuglingsalter, Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung und Störung des Sozialverhaltens)
Kinder mit neurologischen Entwicklungsstörungen
[Bearbeiten | Quelltext bearbeiten]Schlafstörungen sind bei einigen neurologischen Entwicklungsstörungen ein fester Bestandteil der Diagnose-Kriterien. Hierzu gehören das Williams-, das Rett-, das Angelman- und das Smith-Magenis-Syndrom. Auch bei einer Autismus-Spektrum-Störung sind Schlafprobleme sehr häufig, sie treten bei etwa 80 Prozent der Kinder auf. Betroffene Kinder brauchen oftmals mehr als eine Stunde, um einzuschlafen, viele wachen auch nachts auf und bleiben mehrere Stunden wach. Weitere Erscheinungen sind etwa Parasomnien und nächtliche Epilepsien.[20][23][29]
Strukturell anatomische Veränderungen
[Bearbeiten | Quelltext bearbeiten]Bei der chronischen Insomnie konnten strukturell anatomische Veränderungen im Gehirn kernspintomographisch nachgewiesen werden. Speziell handelt es sich dabei um eine Verkleinerung des Hippocampus.[30] Wenn das wohl auch nicht für alle Formen der primären Schlafstörung gilt, so konnte dieser Sachverhalt doch in zwei voneinander unabhängigen Studien zumindest für Patienten mit vermehrter nächtlicher Bewegungsaktivität reproduziert werden.[31]
Bei der erblich bedingten tödlichen familiären Schlaflosigkeit findet sich eine schwammartige Veränderung des Gehirns. Besonders auffällig sind eine Gliose und der Verlust an Nervenzellen insbesondere im Bereich der vorderen und dorsomedialen Thalamuskerne.[28]
Ursachen
[Bearbeiten | Quelltext bearbeiten]→ zur Schlafarchitektur bei gesundem Schlaf siehe den entsprechenden Abschnitt im Hauptartikel Schlaf
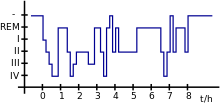
Schlafstörung zugrunde liegen Veränderungen von Dauer oder Ablauf des Schlafs. Konkrete Messgrößen, ab wann ein Schlaf nicht mehr erholsam ist, existieren nicht. Bezüglich der Schlafdauer formuliert die Deutsche Gesellschaft für Schlafforschung und Schlafmedizin in der AWMF-Leitlinie: „Es gibt keine verbindliche zeitliche Norm für die Menge an Schlaf, die erforderlich ist, eine Erholsamkeit zu gewährleisten. Die meisten Menschen kennen aus eigener Erfahrung die Schlafmenge“.[13] Ebenso wenig gibt es konkrete, allgemeingültige Normierungen für den Ablauf des Schlafes, also beispielsweise wann, wie häufig und wie lange die einzelnen Schlafphasen vorhanden sein müssen, damit ein Nachtschlaf erquicklich ist.
Schlafstörungen, für die keine Ursache gefunden werden kann, werden auch als primär oder idiopathisch bezeichnet. Sekundär werden solche genannt, bei denen Gründe nachvollziehbar sind, dass der Schlaf in Dauer und Ablauf gestört wird. Eine Sonderform ist die Parasomnie.
Unterscheiden lassen sich extrinsische und intrinsische Störungsursachen. Zu ersteren zählen alle Faktoren, die außerhalb des Körpers des Patienten ihren Ursprung haben wie Alkohol, Schlafmangel oder Umwelteinflüsse wie z. B. die Lichtverschmutzung. Möglicherweise zählt ebenfalls die Strahlung von Mobiltelefonen dazu.[32] Auch Beeinträchtigungen des circadianen Schlafrhythmus wie Jetlag (Zeitzonenwechsel) und das Schlafphasensyndrom (vorverlagert oder verzögert) zählen meist dazu. Als intrinsisch werden beispielsweise die primäre Insomnie, das Schlaf-Apnoe-Syndrom und das Restless-Legs-Syndrom bezeichnet.[33][34]
Eine weitere Besonderheit ist die Pseudo-Insomnie. Bei dieser Fehlwahrnehmung des Schlafzustandes verläuft der Nachtschlaf im Schlaflabor völlig regelmäßig und normal, die Betroffenen haben aber beim Erwachen das Gefühl, nicht oder nur schlecht geschlafen zu haben.
Primäre Insomnie
[Bearbeiten | Quelltext bearbeiten]Die primäre Insomnie ist dadurch definiert, dass keine konkrete organische oder psychische Erkrankung als Ursache besteht. Regelmäßig lassen sich diese Formen von Schlafstörungen auf psychologische Faktoren zurückführen. Zum Beispiel auf schlafbehindernde Verhaltensweisen, Gedanken oder Emotionen, die typischerweise wachhaltende Teufelskreise in Gang setzen.[35][36]
Psychische Belastungen und Stress können den Nachtschlaf empfindlich beeinträchtigen. Die psychischen Belastungen können bedingt sein durch kurz- oder längerfristige Störungen im sozialen Umfeld oder im Beruf, aber auch durch Umzug, Veränderungen in der Umgebung beim Schlafen oder Auftreten von schweren körperlichen Erkrankungen sowie im weiteren Sinne auch nach vorausgegangener übermäßiger körperlicher Belastung (→ Hauptartikel Übertraining). Solche Belastungen können zu Gedankenkreisen, Ängsten, Traurigkeit und Niedergeschlagenheit führen. Ist die Belastung vorbei, löst sich auch die Schlafstörung, weshalb diese Form auch als anpassungsbedingte, transiente, passagere oder akute Insomnie bezeichnet wird. Diese stressbedingte Form gilt als häufige Ursache für die als gelernte, konditionierte, primäre oder psychopathologische bezeichnete Insomnie, bei der die Betroffenen schlafbeeinträchtigende Gedanken und Gefühle, so stark verinnerlichen, dass ein erholsamer Schlaf nicht mehr möglich ist. Als einfaches Beispiel sei hier ein Krankenhaus- oder Notarzt genannt, der über Jahrzehnte durch wochenlange Rufbereitschaftsdienste verinnerlicht hat, bei Alarmierung plötzlich und unvermittelt optimal und fehlerfrei zu „funktionieren“, und der so auch außerhalb seiner Dienstzeiten keinen erholsamen Schlaf findet.[13]
Sekundäre Insomnie
[Bearbeiten | Quelltext bearbeiten]Ursächlich für die sekundäre, also erworbene Insomnie sind beispielsweise Krankheiten oder Substanzen, die einen entsprechend negativen Einfluss auf die Schlafphasen haben. Recht einfach nachvollziehbar ist das bei Erkrankungen wie der gutartigen Vergrößerung der Vorsteherdrüse oder der Herzinsuffizienz, die zu häufigem nächtlichen Wasserlassen führen können. Dadurch wird der Nachtschlaf mehrfach unterbrochen und verliert an Erholsamkeit.
Ähnlich leicht nachvollziehbar ist das auch bei kurzfristigen Veränderungen der inneren Uhr und damit des Schlaf-Wach-Rhythmus, wobei – umgangssprachlich ausgedrückt – der Nachtschlaf zum Mittagsschlaf wird und damit einen anderen Ablauf aufweist (beispielsweise weniger Tiefschlafphasen). Analoge Veränderungen zeigen sich auch bei der Schichtarbeit, wenn die eigentliche Schlafenszeit zur Arbeitszeit wird. Seltener, aber ähnlich ist es bei Personen, die einen normalen Schlaf haben, deren innere Uhr aber aus ungeklärten Gründen langfristig nach- oder vorgeht (chronische Schlaf-Wach-Rhythmus-Störung), die also beispielsweise erst zwischen ein und sechs Uhr morgens einschlafen können und dann bis zum Mittag schlafen müssten, um eine für die Erholung ausreichende Schlafmenge zu erreichen. Bevorzugt bei Blinden, bei denen durch das fehlende Sehvermögen auch der Wechsel von Hell und Dunkel als Taktgeber der inneren Uhr fehlt. Aber auch bei normal sehenden Personen kann eine Verschiebung der Einschlafzeitpunkte von ein bis zwei Stunden täglich nach hinten vorkommen (frei laufender Rhythmus). Jede der drei Formen chronischer Schlaf-Wach-Rhythmus-Störungen kann in gleicher Weise durch Erkrankungen wie beispielsweise Fibromyalgie, Demenz, Persönlichkeits- und Zwangsstörungen oder durch die Einnahme von Medikamenten wie Haloperidol und Fluvoxamin oder von Drogen verursacht sein.
Schlafstörungen und Schlaflosigkeit gehen oft einher mit einer Depression.[37] Ursächlich werden ein relatives Überwiegen des cholinergen Systems und eine mangelhafte Funktion des REM-Schlafes angesehen.[27] Auch Angststörungen können von Schlaflosigkeit begleitet sein. Vice versa entwickeln Menschen mit Schlaflosigkeit häufiger depressive Störungen und Angststörungen.

Eine „starke“ oder „sehr starke“ Hervorrufung von Schlafstörungen beschreibt die Deutsche Gesellschaft für Schlafforschung und Schlafmedizin in der entsprechenden AWMF-Leitlinie für Substanzen wie Alkohol, Koffein, Kokain, Amphetamine (darunter auch Ecstasy, Crystal) und Methylphenidat.
Weitere Ursachen sind insbesondere internistische, neurologische und psychische Krankheitsbilder wie Krampfadernleiden, Schilddrüsenüberfunktion, Refluxkrankheit, Schmerzsyndrome, Psychosen, Epilepsie, Demenz und Parkinson-Krankheit, die den Schlaf beeinträchtigen können.[33][34]
Schlafprobleme, die im Zusammenhang mit neurologischen Entwicklungsstörungen auftreten, sind multifaktoriell bedingt. So geht man unter anderem davon aus, dass die Regulation in einigen, für den Schlaf verantwortliche Gehirnregionen sowie die Vermittlung bestimmter Botenstoffe gestört ist. Für Kinder mit Autismus-Spektrum-Störung wurde beispielsweise eine verringerte Produktion des für den Schlaf wichtigen Hormons Melatonin gezeigt. Bei Kindern mit Smith-Magenis-Syndrom ist der Melatoninspiegel am Tag erhöht, während er in der Nacht verringert ist.[20][29]
Die tödliche familiäre Schlaflosigkeit ist genetisch bedingt.[38]
Charakteristika und Einflussfaktoren
[Bearbeiten | Quelltext bearbeiten]→ Zur Funktion des Schlafs siehe auch den gleichnamigen Abschnitt im Hauptartikel Schlaf
Entscheidend ist letztlich die Frage, was an dem einen Schlaf erholsam ist und was den anderen davon abhält, es zu sein. Um erquickend zu sein, muss er jedenfalls ausreichend lang sein und einen möglichst ungestörten Ablauf aufweisen. Insbesondere auch die Tiefschlafphasen müssen in ausreichendem Maße vorhanden sein. Bei depressiven Patienten beispielsweise sind sie deutlich reduziert. Die Betroffenen wachen nachts öfter auf als gesunde Personen, der REM-Schlaf tritt nicht nur vermehrt und verfrüht auf, sondern ist auch von besonders intensiven Augenbewegungen begleitet. 90 % aller Depressiven haben keinen erholsamen Schlaf.[27] Die tödliche familiäre Schlaflosigkeit ist darüber hinaus charakterisiert durch einen zunehmenden Verlust an K-Komplexen und Delta-Wellen. Auch der REM-Schlaf kann bei ihr verändert sein.[28]
Bei der gelernten Insomnie konnten ein gestörter Ablauf des Schlafes (verzögertes Einschlafen, mehr leichter Schlaf und weniger Tiefschlaf), eine vermehrte Ausschüttung von Cortisol und Interleukin-6, die Veränderung anatomischer Strukturen im Gehirn sowie tagsüber eine normale oder erhöhte Einschlafneigung gefunden werden.[13][30]
Die idiopathische Insomnie imponiert – in manchen Fällen schon im Kindesalter – mit einer verlängerten Zeitspanne bis zum Einschlafen, vermehrtem Wachliegen nachts und folglich mit einer Verkürzung der gesamten Schlafzeit. Ergänzend sind die Tiefschlafphasen (Stadien III und IV) im Vergleich zum leichten Schlaf (Stadien I und II) deutlich vermindert.

Das in aller Regel nur im fortgeschrittenen Erwachsenenalter auftretende Schenck-Syndrom ist charakterisiert durch ein intensives Ausleben von Trauminhalten über Angriffe, Verteidigung und Flucht. Dabei wird im Schlaflabor ein erhöhter Tonus des Kinnmuskels, nicht selten von Arm- oder Beinbewegungen begleitet, gefunden. Albträume führen typischerweise zu unmittelbarem Erwachen, begleitet von vegetativen Symptomen wie raschem Herzschlag, beschleunigter Atmung und übermäßiger Schweißproduktion. Beide Auffälligkeiten finden sich vornehmlich in der zweiten Nachthälfte. Auch bei der Schlafstörung durch nächtliches Essen oder Trinken kommt es vermehrt zum Aufwachen aus dem NREM-Schlaf. Zu Einschlaf- oder Durchschlafstörungen kommt es auch bei nächtlichem Sodbrennen im Rahmen einer Refluxkrankheit.[39] Auch beim Restless-Legs-Syndrom stören die dauernden unwillkürlichen Bewegungen die Architektur des Schlafes empfindlich.
Bei der zentralen Schlafapnoe bei Cheyne-Stokes-Atmung, einer Unterform des Schlafapnoe-Syndroms, tritt die Atemstörung besonders bei leichtem Schlaf (Stadien I und II) auf, ist jedoch in den Tiefschlafphasen (Stadien III und IV) und im REM-Schlaf deutlich vermindert oder fehlt völlig. Durch eine dabei auftretende Unterversorgung des Körpers mit Sauerstoff führt sie gehäuft zum Erwachen. Der Schlaf wird fragmentiert, wobei auch die Tiefschlafphasen seltener werden und der Schlaf seine Erholsamkeit verliert. Bei einer weiteren Unterform, der zentralen Schlafapnoe bei höhenbedingter periodischer Atmung (tritt oberhalb 4000 m auf), findet sich ebenfalls eine Reduzierung des Tiefschlafes zugunsten des leichten Schlafes. Gleichartige Ergebnisse finden sich auch bei anderen Krankheitsbildern aus dem Formenkreis der Schlafapnoe.
Im Falle von Zeitverschiebungen, wie sie bei Schichtarbeit oder Flugreisen auftreten, beeinflussen der Hell-Dunkel-Rhythmus der Tageszeiten, der zirkadiane Rhythmus zahlreicher Körperfunktionen und die dem Menschen als tagaktives Wesen angeborenen „Uhrgene“ den Ablauf des Schlafes (→ siehe dazu auch Jetlag). Auch hierbei nimmt der Tiefschlaf an Zeitdauer und Ausprägung ab. Für die ähnlich, aber chronisch verlaufenden Änderungen der Einschlafzeiten werden Veranlagung, langfristige Störungen des Hell-Dunkel-Rhythmus, mangelhafte Schlafhygiene und die Kompensation ungenügender Schlafmengen an vorangegangenen Tagen diskutiert.
Im Gegensatz zu den anderen Formen von Schlafstörungen fehlen bei der Pseudo-Insomnie objektivierbare Befunde im Schlaflabor. Die Betroffenen nehmen dennoch ihren Schlaf als nicht erholsam wahr.
Parasomnie
[Bearbeiten | Quelltext bearbeiten]
Hierbei handelt es sich um während des Schlafes auftretende Phänomene. Dazu gehören beispielsweise Albträume, Bettnässen, Schlafwandeln, Schlaftrunkenheit, Schlafparalyse, unkontrollierte Bewegungen im Schlaf wie das Restless-Legs-Syndrom oder die paroxysmale Dystonie, Zähneknirschen im Schlaf und auch die Nachtangst. Diese Auffälligkeiten beeinflussen die Erholsamkeit des Schlafes zwar nicht per se, unerquicklicher Schlaf ist jedoch häufig dennoch damit einhergehend. Die Symptome können entweder während oder außerhalb des REM-Schlafes und auch davon unabhängig auftreten. Schlafwandeln, Nachtangst und Schlaftrunkenheit zählen als sogenannte Aufwachstörungen zur Gruppe der Parasomnien, genauso wie Störungen des Überganges vom Schlaf- zum Wachzustand wie das Sprechen im Schlaf, Wadenkrämpfe und Einschlafzuckungen oder rhythmische Bewegungen im Schlaf.[26][33][34] Als Auslöser für das Schlafwandeln gelten äußere Faktoren wie laute Geräusche, genauso wie beispielsweise Fieber, Schmerz und verschiedene Medikamente und Alkohol. Auch eine erblich bedingte Veränderung an Chromosom 20 (Genort 20q12-q13.12) konnte identifiziert werden.[40] Als Ursache für Albträume gelten nicht nur Faktoren wie Neurotizismus, posttraumatische Belastungsstörung und Stress, sondern auch derzeit noch nicht näher bekannte Veränderungen des Erbgutes. Ähnlich wie beim Schlafwandeln kommt es auch bei den Schlafstörungen durch nächtliches Essen oder Trinken, wie sie immer wieder bei Entzug oder strengem Fasten vorkommen, dazu, dass die Betroffenen ungenügend schlafen.
Die Art eines auftretenden Symptoms beeinträchtigt den Schlaf nicht in allen Fällen auf die gleiche Weise. So kann beispielsweise der Schlaf aufgrund eines Albtraumes als nicht erholsam empfunden werden, weil die betroffene Person aus einem emotional negativ erlebten Traum erwachte, Angst vor dem erneuten Auftreten eines derartigen Ereignisses hat oder auch eine Störung der Atmung während des Traumes aufgetreten ist.[26]
Beim Schenck-Syndrom ist etwa die Hälfte der Fälle ohne erkennbare Ursache und die andere Hälfte durch sogenannte Synucleinopathien bedingt.[13]
Kommt es durch eine Veränderung des Spannungszustandes der Muskulatur an den oberen Luftwegen oder durch eine Störung der zentralen Atemregulation zu Beeinträchtigungen (Hypopnoen) oder einem mehr oder weniger langen Atemstillstand während des Schlafes, so führt das dazu, dass der Körper zeitweise mit zu wenig Sauerstoff versorgt wird. Nicht selten finden sich dabei im Blut auch vermehrt Kohlendioxid oder ein verminderter pH-Wert. Treten diese Beeinträchtigungen zu häufig auf, kommt es dabei auch zu Veränderungen des Ablaufes der Schlafphasen und der Schlaf verliert seine Erholsamkeit. Dies wird als Schlafapnoe-Syndrom bezeichnet. Die gleichen Veränderungen können auch im Rahmen einer Grunderkrankung (beispielsweise Herzinsuffizienz) auftreten und zählen dann zu den „sekundären Schlafstörungen“ (→ Hauptartikel Schlafapnoe-Syndrom).
Diagnostik
[Bearbeiten | Quelltext bearbeiten]Wenn Patienten ärztlichen Rat suchen und dabei über unerquicklichen Schlaf, Störungen beim Ein- oder Durchschlafen, frühes Erwachen oder Schläfrigkeit tagsüber berichten, durch die sie sich erheblich beeinträchtigt fühlen, dann kommen neben einer schlafbezogenen Erkrankung dafür eine Vielzahl sehr unterschiedlicher Gründe in Betracht.
Dazu können falsche Erwartungen an den Schlaf ebenso gehören wie Verhaltensweisen und Lebensumstände, die den Schlaf nicht mehr erholsam sein lassen. In solchen Fällen kann die Aufklärung über richtiges Verhalten im Sinne der Regeln der Schlafhygiene hilfreich sein. Es ist auch abzuklären, ob die Einnahme von Medikamenten oder anderer, den Schlaf beeinträchtigender Substanzen ursächlich ist. In solchen Fällen kann die Umstellung auf andere Medikamente sinnvoll sein. Bei bekanntermaßen suchtauslösenden Stoffen kann dazu eine Entwöhnung notwendig werden. Finden sich Hinweise auf eine sekundäre Schlafstörung, deren Auslöser eine andere bestehende Erkrankung ist, muss die ursächliche Erkrankung entsprechend behandelt werden.
Sind bis zu diesem Zeitpunkt keine Ursachen für die Beschwerden erkennbar, so darf eine primäre, behandlungspflichtige Schlafstörung vermutet werden und ein entsprechendes spezifisches Vorgehen bezüglich Diagnostik, Beratung und Behandlung ist angezeigt.
Nicht-apparative Untersuchung
[Bearbeiten | Quelltext bearbeiten]Am Anfang der Untersuchung in der Schlafmedizin steht die Erhebung der Krankengeschichte des Patienten. Daraus ergeben sich für den Schlafmediziner Anhaltspunkte für in Betracht kommende Erkrankungen. Weitere Klarheit ergibt die Auswertung eines oder mehrerer spezieller, von den Patienten auszufüllender Fragebögen. In manchen Fällen kommt ein Schlaftagebuch zum Einsatz, das über einen Zeitraum von zwei Wochen durch den Patienten zu führen ist.
Es besteht noch Forschungsbedarf hinsichtlich der Erhebung der schlafbezogenen Krankengeschichte und der eingesetzten Fragenkataloge, um allgemein anerkannte Standards zu schaffen.[13]
Apparative Untersuchungen
[Bearbeiten | Quelltext bearbeiten]
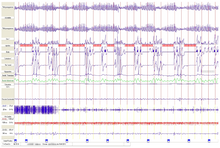
Basis der apparativen Untersuchungen im Schlaflabor ist die Polysomnographie, mit deren Hilfe Schlaftiefe und Störungen des Schlafes bestimmt werden können. Im Rahmen dieser Untersuchung werden fortlaufend die elektrischen Aktivitäten von Gehirn (EEG) und Herz (Langzeit-EKG), der Sauerstoff- und Kohlendioxidgehalt des Blutes, die Körpertemperatur sowie Atemfluss und Atmungsbewegung erfasst und ebenso Muskelspannung sowie Bein- und Augenbewegungen aufgezeichnet. Ergänzend ist es nicht nur möglich, Besonderheiten wie Erektionen, Blutdruck, Schnarchgeräusche und Magensäurerückfluss zu dokumentieren, sondern auch Videoaufzeichnungen vom Schläfer zu erstellen. Beim Schlafapnoe-Syndrom ist es zudem möglich, den geeigneten Beatmungsdruck (für die Therapie werden Atemmasken verwendet) zu ermitteln. Speziell zur Erkennung dieses Krankheitsbildes stehen neben stationären Einrichtungen wie dem Schlaflabor auch tragbare, als Polygraphiesysteme bekannte Hilfsmittel zur Verfügung. Damit werden die elektrischen Aktivitäten (Hirnströme) nicht, jedoch Parameter wie Langzeit-EKG, Sauerstoffgehalt des Blutes, Bewegungen während des Schlafes und Atemfluss in Mund und Nase erfasst. Polygraphiesysteme sind allerdings mit fast 20 % falsch negativen und bis zu über 30 % falsch positiven Ergebnissen behaftet und daher untauglich, eine „schlafbezogene Atmungsstörung“ ausreichend genau zu diagnostizieren. Auch hier besteht Forschungsbedarf.[19][13]
Zur Erfassung einer durch die fehlende Erholsamkeit des Schlafes eingeschränkten Leistungsfähigkeit stehen zahlreiche unterschiedliche Testverfahren zur Verfügung. Für ihren Einsatz gibt es empfohlene Vorgehensweisen. Dazu zählen unter anderem der d2-Test, das Frankfurter Aufmerksamkeits-Inventar und der Oxford Sleep Resistance Test. Stationäre Fahrsimulatoren können ebenfalls zum Einsatz kommen. Auch hier besteht noch Forschungsbedarf.[13]

Vorbeugung
[Bearbeiten | Quelltext bearbeiten]Wichtig für einen erholsamen Schlaf ist unter anderem eine ausreichende Schlafdauer. Diese liegt in den Industriestaaten durchschnittlich bei 7 Stunden, kann aber individuell abweichen. Ein weiterer wichtiger Aspekt ist die richtige Verhaltens- und Umgangsweise mit dem Schlaf, die sogenannte Schlafhygiene. Dazu zählt auch der richtige und zeitgerechte Umgang mit dem Tag-Nacht-Rhythmus.
Häufig bestehen falsche Annahmen zum Thema Schlaf wie z. B. dass Schlaflosigkeit zu Geisteskrankheiten führe, dass bei Einschlafschwierigkeiten man früher schlafen gehen solle oder dass 8 Stunden Schlaf anzustreben seien. Diese Auffassungen sind zur Behebung von Schlafstörungen kontraproduktiv und in der Sache falsch.[41]
Normale Acht-Stunden-Schläfer können langfristig auch mit fünf bis sechs Stunden Schlaf Leistungsfähigkeit langfristig beibehalten.[42] Dies erfordert einen regelmäßigen Schlaf-Wach-Rhythmus. Bei den meisten Menschen führt dies zu keinen langfristigen körperlichen Veränderungen oder Schäden. Solch ein verkürzter Schlaf kann an Qualität gewinnen. Der Mensch schläft dann effektiver, mit einer vollständigen Erhaltung des Tiefschlafs und verkürzten leichteren Schlafstadien und REM-Schlaf. Der Einschlafprozess verläuft schneller.
Behandlung
[Bearbeiten | Quelltext bearbeiten]Ursächliche Erkrankungen sind fachgerecht zu behandeln. Beim Schlaf-Apnoe-Syndrom kann auch der Einsatz einer Überdruckbeatmung notwendig sein. Verschiedene Substanzen wie Arzneimittel und Drogen, aber auch Genussmittel wie Alkoholika, Tabakerzeugnisse oder Kaffee können die Regulation von Schlafen und Wachen empfindlich stören. So führt beispielsweise das Epilepsiemittel Lamotrigin häufiger zu Schlafstörungen als andere Medikamente wie Pregabalin oder Levetiracetam für das gleiche Krankheitsbild. Hier sind eine entsprechende Anpassung der Lebensgewohnheiten oder der notwendigen Medikamentengabe erfolgversprechend.
Schlafrestriktionstherapie
[Bearbeiten | Quelltext bearbeiten]Die Schlafrestriktionstherapie ist ein Ansatz zur Behandlung chronischer Schlafstörungen ohne körperliche Verursachung. Erstmals veröffentlicht wurde diese Strategie 1887.[43] Die Therapie kann mit oder ohne begleitende Medikation oder verhaltenstherapeutischen Maßnahmen erfolgen und kann im stationären Rahmen therapeutisch begleitet werden. Das Ziel dieser Therapie ist die neu-Organisation des Schlafrhythmus. Sie hat sich als besonders wirksam bei Personen mit Schlafstörungen erwiesen, bei denen Medikamente längerfristig keine Verbesserung der Lebensqualität brachten.[44]
Ablauf der Schlafrestriktionstherapie
[Bearbeiten | Quelltext bearbeiten]Kernpunkt in der Therapie ist die stufenweise Verkürzung der Liegezeit (Zeit im Bett). Als Therapiedauer werden mehrere Wochen angesetzt. Zu Beginn sind beispielsweise je Nacht 8 Stunden Zeit im Bett vorgesehen, diese Zeit wird wöchentlich um 30 Minuten verkürzt. Die gesamte Zeit im Bett wird somit nach 5 Wochen dann 5,5 Stunden betragen. Dabei ist es vorerst irrelevant, wie viel in dieser Liegezeit tatsächlich geschlafen wird. Das „Liegefenster“ soll immer zur selben Uhrzeit beginnen (Schlafenszeit beispielsweise immer 22:00 Uhr), im restlichen Tagesablauf darf kein Schlaf stattfinden. Durch den stetig steigenden Schlafdruck entsteht in den kurzen Liegezeiten ein höherer Schlafanteil (kürzere Einschlafzeit und selteneres Aufwachen). Erreicht der Schlafanteil ein gesundes Maß, wird die Zeit im Bett wieder erhöht, bis ein für den Patienten annehmbares Maß erreicht wird. Die Therapie gilt als sehr wirkungsvoll, allerdings kann sie speziell in der Anfangsphase für die betroffene Person sehr belastend sein. Auch wenn diese Therapieform als Selbsttherapie durchführbar ist, ist eine therapeutische Begleitung und Abklärung zu empfehlen.[45]
Medikamente
[Bearbeiten | Quelltext bearbeiten]Zur Behandlung von Schlafstörungen kommen in Deutschland bei etwa 5 % aller Männer und 12 % aller Frauen Schlafmittel zum Einsatz. Dafür zugelassen sind in erster Linie Substanzen aus der Gruppe der Benzodiazepine, (nichtbenzodiazepin-) Hypnotika wie die Z-Medikamente und Chloralhydrat, Opipramol, Antihistaminika sowie pflanzliche Medikamente, die meist Baldrian enthalten. Auch werden in einigen Fällen Antidepressiva, bei denen als zusätzliche Wirkung Schläfrigkeit bekannt ist, oder schwach wirksame Antipsychotika eingesetzt. Empfohlen wird dabei, insbesondere um die Nebenwirkungen so gering wie möglich zu halten und eine Abhängigkeit zu verhindern, die sogenannte Intervalltherapie: Dabei darf der Patient das Medikament an nur 2 oder 3 Tagen pro Woche einnehmen. Insbesondere die Dauereinnahme ist bislang nur ungenügend untersucht. Zudem verstärken in manchen Fällen diese Substanzen langfristig die Schlafstörungen. Insbesondere bei chronischen Schlafstörungen ohne erkennbare organische Ursache sollte daher besonderer Wert auf die Abwägung von Nutzen und Risiko gelegt und auch andere Maßnahmen wie die Optimierung der Schlafhygiene beispielsweise mittels kognitiver Verhaltenstherapie ausgeschöpft werden.[46][25] Für Patienten über 55 Jahre mit Schlafstörungen ohne bekannte Ursache steht Melatonin, das bei Störungen des Schlaf-Wach-Rhythmus eine gewisse Wirkung zu haben scheint, zur Verfügung.[13] In retardierter Form hat sich der Botenstoff außerdem bei der Behandlung der Schlafstörungen von Kindern mit Autismus-Spektrum-Störung und Smith-Magenis-Syndrom bewährt. Melatonin wird hierbei eingesetzt, wenn rein verhaltenstherapeutische und schlafhygienische Maßnahmen nicht zu einer Verbesserung führen.[20][23]
Die derzeitige Studienlage gibt Hinweise darauf, dass auch Baldrian eine gewisse schlaffördernde Wirkung besitzt. Für den Einsatz von Chloralhydrat, Opipramol und Antihistaminika gibt es keinen hochwertigen wissenschaftlichen Nachweis und somit auch keine evidenzbasierte Empfehlung.[13]
Die Traditionelle Chinesische Medizin verweist bei Schlafproblemen auf einen Yin-Mangel[47].
Verhaltenstherapeutische Maßnahmen
[Bearbeiten | Quelltext bearbeiten]Verhaltenstherapeutisch kommen zur Behandlung von Schlafstörungen folgende Techniken in Frage:[48]
- die Regulierung der Schlafhygiene,
- die Strukturierung des Schlaf-Wach-Rhythmus (Stimuluskontrolle, Schlafrestriktion),
- kognitive Techniken zur Reduktion nächtlicher Grübeleien.
Eine an der Universität von Kalifornien in Los Angeles durchgeführte Studie zeigte, dass Meditation die Schlafqualität zu bessern vermag.[49] Die Gynäkologin und Sachbuchautorin Lauren Streicher empfiehlt zur Erleichterung des Einschlafens das Masturbieren.[50]
Geschichte
[Bearbeiten | Quelltext bearbeiten]
Die Anfänge der „quantitativen“ Schlafforschung gehen auf das Jahr 1862 zurück. Damals ermittelte Ernst Kohlschütter die Schlaftiefe und stellte sie graphisch in Bezug zur Schlafdauer dar. Für sein Experiment benutzte er akustische Reize unterschiedlicher Stärke und zeichnete auf, ab welcher Intensität seine Probanden aufwachten (Weckschwelle).[34][51] Einen weiteren Meilenstein der Grundlagenforschung in diesem Bereich stellt die von Hans Berger entwickelte Elektroenzephalografie (EEG) dar. Durch Anwendung der Elektromyographie und der Elektrookulographie wurde die 1968 von Allan Rechtschaffen und Anthony Kales beschriebene Einteilung des Schlafes in Schlafstadien möglich.
Unter dem Titel Diagnostic Classification of Sleep and Arousal Disorders erschien 1979 das erste Klassifikationssystem von Schlafstörungen.[52] Die Einteilung erfolgte in vier Gruppen: Insomnie (Ein- und Durchschlafstörungen), Hypersomnie (übermäßige Schläfrigkeit), Störungen des Schlaf-Wach-Rhythmus und Parasomnien (teilweises Erwachen und Störungen der Schlafstadien).[34]
(→ Zu weiteren kulturellen und geschichtlichen Aspekten siehe Hauptartikel Schlafkultur)
Urbane Mythen
[Bearbeiten | Quelltext bearbeiten]Selbst in alten medizinischen Veröffentlichungen findet sich vereinzelt die Aussage, dass Schlaflosigkeit eine bevorstehende Krankheit ankündige.[53] Die Forschung hat einen solchen Zusammenhang seitdem nicht nachweisen können. Eine 2015 publizierte Studie des Psychiaters Aric Prather (UCSF) weist darauf hin, dass umgekehrt unzureichender Schlaf die Anfälligkeit für Erkältungskrankheiten begünstigt.[54][55]
Literatur
[Bearbeiten | Quelltext bearbeiten]- Svenja Happe, B. W. Walther, H. Schulz (Hrsg.): Schlafmedizin in der Praxis. Die internationale Klassifikation von Schlafstörungen in Fallberichten. ecomed, Landsberg am Lech 2009, ISBN 978-3-609-16406-9.
- Markus B. Specht, Elena Spaude, Alexandra Kaluza: Kurzintervention bei Insomnie (KI): Eine Anleitung zur Behandlung von Ein- und Durchschlafstörungen. Kohlhammer Verlag, Stuttgart 2014, ISBN 978-3-17-024187-9.
- Kai Spiegelhalder, Jutta Backhaus, Dieter Riemann: Schlafstörungen. 2. Auflage. Hogrefe, Göttingen 2011. ISBN 978-3-8017-2345-3.
- Jürgen Staedt, Dieter Riemann: Diagnostik und Therapie von Schlafstörungen. Kohlhammer, Stuttgart 2007, ISBN 978-3-17-019467-0.
- Boris A. Stuck: Praxis der Schlafmedizin. Schlafstörungen bei Erwachsenen und Kindern, Diagnostik, Differentialdiagnostik und Therapie. Springer, Heidelberg 2009, ISBN 978-3-540-88699-0.
Weblinks
[Bearbeiten | Quelltext bearbeiten]- S3-Leitlinie Nicht erholsamer Schlaf / Schlafstörungen – Insomnie bei Erwachsenen der Deutschen Gesellschaft für Schlafforschung und Schlafmedizin. In: AWMF online (Stand Dezember 2017)
- S3-Leitlinie Nicht erholsamer Schlaf / Schlafstörungen – Schlafbezogene Atmungsstörungen der Deutschen Gesellschaft für Schlafforschung und Schlafmedizin. In: AWMF online (Stand Dezember 2016)
- S1-Leitlinie Nichtorganische Schlafstörungen (F51) der Deutschen Gesellschaft für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie (DGKJP). In: AWMF online (Stand Juli 2018)
- S2k-Leitlinie Insomnie bei neurologischen Erkrankungen der Deutschen Gesellschaft für Neurologie e. V. (DGN). In: AWMF online (Stand März 2020)
- Deutsche Gesellschaft für Schlafforschung und Schlafmedizin (DGSM)
- Seite des Psychologen Tilmann H. Müller zum Thema www.schlafgestoert.de
- Frank Luerweg: Warum Senioren schlecht schlafen in Spektrum.de vom 8. Januar 2023
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ a b M. M. Ohayon: Epidemiology of insomnia: what we know and what we still need to learn. In: Sleep Med Rev., 2002 Apr;6(2), S. 97–111, PMID 12531146
- ↑ a b T. Roth u. a.: Prevalence and perceived health associated with insomnia based on DSM-IV-TR; International Statistical Classification of Diseases and Related Health Problems, Tenth Revision; and Research Diagnostic Criteria/International Classification of Sleep Disorders, Second Edition criteria: results from the America Insomnia Survey. In: Biol Psychiatry. 2011 Mar 15;69(6), S. 592–600. Epub 2010 Dec 31, PMID 21195389
- ↑ a b D. Léger u. a.: Characteristics of insomnia in a primary care setting: EQUINOX survey of 5293 insomniacs from 10 countries. In: Sleep Med., 2010 Dec, 11(10), S. 987–998. Epub 2010 Nov 18, PMID 21093363
- ↑ H. Frohnhofen: „Hygienisch“ schlafen. In: Der Hausarzt. 14/11, S. 46–51.
- ↑ P. Reuter: Der grosse Reuter: Springer-Universalwörterbuch Medizin, Pharmakologie und Zahnmedizin. Birkhäuser, 2005, ISBN 3-540-25102-2, S. 446, 469 und 732; books.google.de
- ↑ P. Reuter: Der grosse Reuter: Springer-Universalwörterbuch Medizin, Pharmakologie und Zahnmedizin. Birkhäuser, 2005, ISBN 3-540-25102-2, S. 721; books.google.de
- ↑ R. Klinke u. a.: Physiologie. Georg Thieme Verlag, 2010, ISBN 978-3-13-796006-5, S. 862; books.google.de
- ↑ S. Dressler: Elsevier’s Wörterbuch Medizin: Englisch-Deutsch/Deutsch-Englisch. Urban & Fischer-Verlag, 2007, S., ISBN 3-437-15200-9; books.google.de
- ↑ C. A. Wunderlich: Handbuch der Pathologie und Therapie. Band 2, Teil 2, Verlag Ebner & Seubert, 1854, S. 1268 ff.; books.google.de
- ↑ Uwe Henrik Peters: Lexikon Psychiatrie, Psychotherapie, Medizinische Psychologie: mit einem englisch-deutschen Wörterbuch im Anhang. Fischer-Verlag, 2007, S., 14, 268 und 490, ISBN 3-437-15061-8; books.google.de
- ↑ P. Reuter: Der grosse Reuter: Springer-Universalwörterbuch Medizin, Pharmakologie und Zahnmedizin. Birkhäuser, 2005, ISBN 3-540-25102-2, S. 732; books.google.de
- ↑ P. Reuter: Der grosse Reuter: Springer-Universalwörterbuch Medizin, Pharmakologie und Zahnmedizin. Birkhäuser, 2005, ISBN 3-540-25102-2, S. 774; books.google.de
- ↑ a b c d e f g h i j k l m n o p q r s t AWMF-Leitlinie Nicht erholsamer Schlaf / Schlafstörungen. (S3) pdf ( vom 3. September 2013 im Internet Archive)
- ↑ U. H. Peters: Lexikon Psychiatrie, Psychotherapie, Medizinische Psychologie: mit einem englisch-deutschen Wörterbuch im Anhang. Fischer-Verlag, 2007, S., 74, 268 und 490, ISBN 3-437-15061-8; books.google.de
- ↑ John W. Winkelman: Insomnia Disorder. In: New England Journal of Medicine. Band 373, Nr. 15, 8. Oktober 2015, ISSN 0028-4793, S. 1437–1444, doi:10.1056/NEJMcp1412740 (nejm.org [abgerufen am 10. November 2019]).
- ↑ Schlafmedizinisches Zentrum der TU München: Klassifikation von Schlafstörungen. Abgerufen am 3. Februar 2011.
- ↑ Dieter Riemann, Chiara Baglioni, Claudio Bassetti, Bjørn Bjorvatn, Leja Dolenc Groselj: European guideline for the diagnosis and treatment of insomnia. In: Journal of Sleep Research. Band 26, Nr. 6, Dezember 2017, S. 675–700, doi:10.1111/jsr.12594 (wiley.com [abgerufen am 10. November 2019]).
- ↑ Bernd Feige, Svetoslava Nanovska, Chiara Baglioni, Benedict Bier, Laura Cabrera: Insomnia—perchance a dream? Results from a NREM/REM sleep awakening study in good sleepers and patients with insomnia. In: Sleep. Band 41, Nr. 5, 1. Mai 2018, ISSN 0161-8105, doi:10.1093/sleep/zsy032 (oup.com [abgerufen am 10. November 2019]).
- ↑ a b M. M. Fung: u. a.: Decreased Slow Wave Sleep Increases Risk of Developing Hypertension in Elderly Men. In: Hypertension. 2011 Aug 29, pdf, PMID 21876072; zitiert nach Schlafstörungen als Hypertonierisiko. aerzteblatt.de
- ↑ a b c d Madeleine Grigg-Damberger, Frank Ralls: Treatment strategies for complex behavioral insomnia in children with neurodevelopmental disorders:. In: Current Opinion in Pulmonary Medicine. Band 19, Nr. 6, November 2013, ISSN 1070-5287, S. 616–625, doi:10.1097/MCP.0b013e328365ab89 (lww.com [abgerufen am 27. September 2022]).
- ↑ HR Colten, BM Altevogt: Sleep Disorders and Sleep Deprivation: An Unmet Public Health Problem. In: The National Academies Collection: Reports funded by National Institutes of Health. National Academies Press (US), Washington (DC) 2006, PMID 20669438 (englisch).
- ↑ Rosalind D. Cartwright: The Twenty-four Hour Mind. The Role of Sleep and Dreaming in Our Emotional Lives. Hrsg.: Oxford University Press. 2012, ISBN 978-0-19-989628-8 (englisch).
- ↑ a b c Autismus-Spektrum-Störungen im Kindes-, Jugend- und Erwachsenenalter, Teil 2: Therapie. (PDF) In: Interdisziplinäre S3-Leitlinie der DGKJP und der DGPPN sowie der beteiligten Fachgesellschaften, Berufsverbände und Patientenorganisationen. Deutsche Gesellschaft für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie e. V. (DGKJP), Mai 2021, abgerufen am 10. Oktober 2022.
- ↑ K. Tepperwein u. a.: So geben Sie Ihr Bestes: Ein ganzheitliches Mentaltraining in 7 Stufen. MI Wirtschaftsbuch, 2006, ISBN 3-636-07178-5, S. 86; books.google.de
- ↑ a b U. Schäfer u. a.: Gut schlafen – fit am Tag: Ein Traum? ABW Wissenschaftsverlag, 2004, ISBN 3-936072-25-6, S. 49; books.google.de
- ↑ a b c B. Stuck u. a.: Praxis der Schlafmedizin: Schlafstörungen bei Erwachsenen und Kindern. Diagnostik, Differentialdiagnostik und Therapie. Springer, 2009, ISBN 978-3-540-88699-0, S. 201 ff.; books.google.de
- ↑ a b c U. Schäfer u. a.: Gut schlafen – fit am Tag: Ein Traum? ABW Wissenschaftsverlag, 2004, ISBN 3-936072-25-6, S. 85 ff.; books.google.de
- ↑ a b c Eintrag zu Insomnie, familiäre fatale. In: Orphanet (Datenbank für seltene Krankheiten)
- ↑ a b P. Ballester, A.L. Richdale, E.K. Baker, A.M. Peiró: Sleep in autism: A biomolecular approach to aetiology and treatment. In: Sleep Medicine Reviews. Band 54, Dezember 2020, S. 101357, doi:10.1016/j.smrv.2020.101357 (elsevier.com [abgerufen am 27. September 2022]).
- ↑ a b D. Riemann u. a: Chronic Insomnia and MRI-Measured Hippocampal Volumes: A Pilot Study. In: Sleep. 2007 August 1; 30(8), S. 955–658, PMID 1978381
- ↑ J. W. Winkelman u. a.: Lack of hippocampal volume differences in primary insomnia and good sleeper controls: an MRI volumetric study at 3 Tesla. In: Sleep Med. 2010 Jun;11(6), S. 576–582. Epub 2010 May 13, PMID 20466585
- ↑ Studie: Handystrahlung verursacht Schlafstörungen. In: Dtsch Arztebl., 2008; 105(9), S. 15 (online)
- ↑ a b c H.-W. Delank u. a.: Neurologie. Georg Thieme Verlag, 2006, ISBN 3-13-129771-9, S. 345 f.; books.google.de
- ↑ a b c d e B. Stuck u. a.: Praxis der Schlafmedizin. Springer, 2009, ISBN 978-3-540-88699-0, S. 2 ff.; books.google.de
- ↑ Circulus Vitiosus der Schlaflosigkeit. (JPEG) Abgerufen am 14. Juni 2010.
- ↑ H.-J. Möller, D. Laux, A. Deister: Psychiatrie und Psychotherapie. 4. Auflage. Thieme Verlag, Stuttgart 2009, ISBN 978-3-13-128544-7, S. 293–306.
- ↑ Buysse: Sleep and Depression. In: sleepfoundation.org. 2001, abgerufen am 20. September 2019 (englisch).
- ↑ Fatal Familial Insomnia; FFI; FFI.. In: Online Mendelian Inheritance in Man. (englisch)
- ↑ H. Koop: Schlafstörungen durch nächtlichen Reflux. In: Dtsch Arztebl. 2003; 100(47), S. A-3093 / B-2570 / C-2400, (online)
- ↑ Parasomnia, Sleepwalking Type; PSMNSW.. In: Online Mendelian Inheritance in Man. (englisch)
- ↑ Volker Faust: Liebenauer Broschüren Psychische Gesundheit. Psychiatrisch-neurologisches Informations-Angebot der Stiftung Liebenau. Unter Mitarbeit von Walter Fröscher und Günter Hole und dem Arbeitskreis Psychosoziale Gesundheit. Sonderheft Band 5: Schlafstörungen, (nicht-medikamentöse Schlafhilfen, falsche Ansichten, Hypersomnien, Parasomnien), Liebenau im Winter 2013/2014, S. 42–46.
- ↑ Tillmann/Paterok: Schlaf erfolgreich trainieren.
- ↑ Arthur J. Spielman, Paul Saskin, Michael J. Thorpy: Treatment of chronic insomnia by restriction of time in bed. Hrsg.: Department of Psychology, The City College of New York. 1. Auflage. New York 10. Februar 1978.
- ↑ Charles M. Morin: Insomnia - Psychological assessment and management. Hrsg.: The Guilford Press. 1. Auflage. Quebec 1993, ISBN 1-57230-120-1.
- ↑ Müller, T., Paterok, B.: Schlaftraining: Ein Therapiemanual zur Behandlung von Schlafstörungen. Hogrefe, 2010, ISBN 978-3-8017-2291-3.
- ↑ M. Sonnenmoser: Schlafstörungen: Kognitive Verhaltenstherapie als Mittel der ersten Wahl. In: Deutsches Ärzteblatt. Ausgabe März 2011, S. 128. (online)
- ↑ Sandra Bürklin: Schlaf und Erschöpfung aus Sicht der Traditionellen Chinesischen Medizin. In: SMS - Internationale Gesellschaft für Chinesische Medizin. Die Naturheilkunde, April 2015, abgerufen am 6. Juni 2024.
- ↑ Jürgen Staedt, Dieter Riemann: Diagnostik und Therapie von Schlafstörungen. Kohlhammer, Stuttgart 2007, ISBN 978-3-17-019467-0, S. 127 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ Meditation bessert Schlafqualität, Ärzteblatt, 17. Februar 2015.
- ↑ Lauren Streicher: Sex Rx: Hormones, Health, and Your Best Sex Ever [Sex Rx: Hormone, Gesundheit und der beste Sex Ihres Lebens]
- ↑ E. Kohlschütter: Messung der Festigkeit des Schlafes. In: Zeitschrift für rationelle Medicin. Dritte Reihe, Nr. 17, 1863, S. 209–253 (ub.uni-frankfurt.de [PDF; 5,9 MB; abgerufen am 29. Januar 2013]).
- ↑ Sleep Disorders Classification Committee, Howard P. Roffwarg: Diagnostic classification of sleep and arousal disorders. In: Sleep. Band 02, Nr. 01, 1979, S. 1–137, PMID 531417 (englisch).
- ↑ Paul Hochmayer: Dissertatio inauguralis medico-chirurgica sistens semiologiam generalem. Wien 1840, S. 23 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ Aric A. Prather et al.: Behaviorally Assessed Sleep and Susceptibility to the Common Cold. In: Sleep. Band 38, Nr. 9, 1. September 2015, S. 1353–1359, doi:10.5665/sleep.4968 (englisch).
- ↑ Lisa Marie Potter, Nicholas Weiler: Short Sleepers Are Four Times More Likely to Catch a Cold. University of California San Francisco, 31. August 2015, abgerufen am 15. September 2015 (englisch).