Katarakt (Medizin)
| Klassifikation nach ICD-10 | |
|---|---|
| H25 | Cataracta senilis |
| H26 | Sonstige Kataraktformen |
| H28 | Katarakt und sonstige Affektionen der Linse bei anderweitig klassifizierten Krankheiten |
| Q12.0 | Cataracta congenita |
| ICD-10 online (WHO-Version 2019) | |
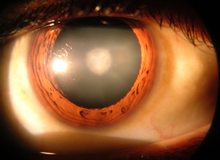
Die Katarakt (IPA: [][1], ), auch grauer Star, Linsenstar und Linsentrübung genannt, bezeichnet eine meist erworbene, selten angeborene Trübung der Augenlinse. Bei manchen Menschen mit fortgeschrittener Katarakt kann man den Grauschleier hinter der Pupille erkennen; daher kommt die Bezeichnung „grauer Star“. In der Regel werden die befallenen Strukturen mittels einer sogenannten Spaltlampe untersucht und beurteilt, was letztlich zur Diagnose führt. Subjektives Hauptsymptom ist der fortschreitende Verlust an Sehschärfe. Ist eine medizinische Indikation gegeben, besteht die Therapie der Wahl meist im operativen Ersatz der trüben Linse durch ein künstliches Linsenimplantat.
Wortherkunft
[Bearbeiten | Quelltext bearbeiten]Das grammatisch männliche Wort Katarakt bedeutet „Wasserfall“[2] oder eine durch Blöcke oder Felsriegel gegliederte „Stromschnelle“ und ist im Deutschen seit dem 16. Jahrhundert nachweisbar. Speziell für medizinische Zusammenhänge behielt das entlehnte Wort als Teil der Gelehrtensprache das grammatische Geschlecht der weiblichen lateinischen Form cataracta, die ihrerseits[2] von der (männlichen) griechischen Substantivierung καταῤῥάκτης (altgriechische Aussprache katarráktēs) ‚der Herabstürzende‘, diese zu attisch καταῤῥάττειν, katarrháttein ‚herabstürzen‘, entlehnt wurde.[3]
In einem um 1160 in Toledo oder Sevilla entstandenen „Augenbüchlein“ (einer Augenheilkunde)[4] nennt Alkoatim (oder Alcoatim)[5][6] (Suleimān ibn Ḥāriṯ al-Kuwaitī; arabisch سليمان بن حارث القوتي) die für das Leiden als verantwortlich angesehene und als vom Hirn herabgetropft gedachte Substanz cataracta.[7]
Abgrenzung
[Bearbeiten | Quelltext bearbeiten]Grauer Star ist nicht mit dem grünen Star (Glaukom), einer Reihe von Augenerkrankungen unterschiedlicher Ursache, zu verwechseln (siehe unter Star (Augenheilkunde)).
Geschichte
[Bearbeiten | Quelltext bearbeiten]In der Antike nahmen die Menschen an, bei der Entstehung des grauen Stars würden (im Sinne der hippokratisch-galenischen Humoralpathologie) Substanzen hinter der Pupille herabfließen und den Sehvorgang stören. Dabei galt eine Abkühlung und Verfestigung des vom Gehirn statt in den Nasen-Raum ins Auge als Tropfen (gutta cataracta) herabgetropften überschüssigen Phlegmas (Schleim beziehungsweise Rotz) als ursächlich.[8] So beginnt auch der byzantinische Arzt Paulos von Aigina (um 640) seine Abhandlung über den Star mit folgenden Worten: „Der Star ist eine Ansammlung von zäher Flüssigkeit an der Hornhaut im Bereich der Pupille, die das Sehen oder das deutliche Sehen behindert. Er entsteht aber vor allem infolge von Abkühlung und Schwäche des Sehpneumas […]“.[9] Die Beschreibung einer Operation des grauen Stars (mittels Starstich) durch den Chirurgen Heliodoros bereits im 2. Jahrhundert n. Chr. wird in der Enzyklopädie des Oreibasios erwähnt.[10] Auch soll Chrysipp (280–206 v. Chr.) in Simplicii in Aristotelis categorias commentarium[11] eine Staroperation erwähnt haben.[12] Der Begriff Star ist bereits im 8. Jahrhundert im Deutschen vorhanden und bezieht sich auf die „Erstarrung“ der eingeflossenen Masse, die dann medikamentös oder operativ behandelt werden sollte. Eine andere Erklärung leitet den Begriff von „Starren“ ab, wodurch die betroffene, von einem starrenden Blick[13] gekennzeichnete Person als „mit offenen Augen blind“ beschrieben werden soll.[14]
Bereits in vorchristlicher Zeit versuchte man den grauen Star operativ zu heilen. Die älteste Operationsmethode ist dabei das Hinunterdrücken (die Depression bzw. Reklination) der Augenlinse in das Auge mittels einer Nadel (etwa aus Bronze).[15] Seit babylonischer Zeit (um 2000 v. Chr.)[16] soll der Starstich bekannt[17] gewesen sein, was jedoch auch umstritten war.[18] (Im um 1550 v. Chr. entstandenen Papyrus Ebers ist die Erkrankung am Star nicht eindeutig erwähnt.[19]) Davon abgeleitet ist die Redewendung „jemandem den Star stechen“ mit der Bedeutung „jemandem die Wahrheit offenbaren, jemanden über etwas aufklären“.[14]
Gemäß Rhazes (um 900) erfand bereits Antyllos eine Methode, nach dem Starstich eine Ansaugung der Linse und damit die Starabsaugung mittels einer gläsernen Röhre vorzunehmen.[20]
Neben der chirurgisch-operativen Herangehensweise fanden auch konservative, auf humoralpathologischer Grundlage entstandene Behandlungsansätze Verwendung, etwa bei einem kleinen Katarakt-Traktat eines Magister Narcissus, dessen diagnostische und therapeutische Anweisungen[21] zwischen 1450 und 1475 von einem schwäbischen Schreiber zu Papier gebracht wurden. In einem, wie der Narcissus-Text in einer schlesischen Sammelhandschrift zu findenden, Olmützer Arzneimittel-Handbüchlein kommt, von einem augenheilkundlich bewanderten Chirurgen verfasst, ebenfalls die konservative Star-Therapie als äußerlich aufzutragende Salbenbehandlung mit der als erwärmend und erweichend (und somit humoralpathologisch kausal gegen die kalte und harte Katarakt-Masse wirksam) gedachten Marciaton-Salbe (lateinisch Unguentum Marciaton)[22][23] zum Einsatz.[24]
Dass der graue Star nicht in der Augenlinse lokalisiert ist, sondern durch ein Häutchen oberhalb bzw. vor der Linse verursacht sei, war (so bei Andreas Vesalius, 1543) bis ins 18. Jahrhundert eine allgemein verbreitete Lehrmeinung, obwohl bereits 1651 die Franzosen Quarré und Lasnier ihren Fachkollegen vor dem Pariser Ärztekollegium geschildert hatten, dass sie bei der Operation des Stars kein Häutchen aus der Pupille, sondern die Linse selbst in den Glaskörper versenkt hätten. Auch Werner Rolfinck hatte in Jena 1656 die Richtigkeit dieser Erkenntnis anatomisch nachgewiesen.[25] Dass die Trübung der Linse ursächlich für den grauen Star ist, hatte 1705 der französische Militärarzt Michel Brisseau (1676–1743), der die getrübte Linse nach einer von ihm durchgeführten Staroperation an einem Toten, unterhalb des Glaskörpers vorfand, dann nochmals bewiesen[26] (und kommentierte „Der verdunkelte Krystall bildet den Star!“) und Antoine Maître Jan 1725 ebenfalls publiziert. Die akademische Ausarbeitung dieser, die wahre Natur des grauen Stars aufklärenden Theorie gelang 1712 Lorenz Heister, was schließlich zum Ende eines langen Gelehrtenstreits führte, wobei die Weiterverbreitung der neuen Lehre auch Wissenschaftlern wie Herman Boerhaave (seit 1708), Valsalva, Morgagni, William Cheselden und Jean-Louis Petit sowie St. Yves (1667–1736) zu verdanken ist, der 1722 (in Neue Abhandlung über die Augenkrankheiten) schrieb „Unter wahrem Star verstehe ich mit der Mehrzahl der Modernen die veränderte Kristallinse und nicht eine Haut, die sich im Kammerwasser bildet, wie es die Alten gewollt.“[27]
In der zweiten Hälfte des 18. Jahrhunderts, beginnend mit Jacques Daviel um 1746, löste die operative Extraktion der getrübten Linse den bis dahin üblichen Starstich ab.[28][29][30] Zu den bekannten Staroperateuren des 18. Jahrhunderts gehörte Johann Heinrich Jung-Stilling, der diese Operation auch genau beschrieben hat. Sein in Marburg 1791 erschienenes Büchlein Methode den grauen Star auszuziehen und zu heilen[31] fand große Verbreitung. Der Augenarzt bzw. Okulist Baron de Wenzel hatte vorgeschlagen, den Star über einen oberen Hornhautschnitt zu extrahieren. Auch der Magdeburger Doktorand Heinrich Julius Buchhorn († 1814) empfahl in seiner Dissertation (Halle, 1806) eine durch die Hornhaut auszuführende Zerstückelung (Keratonyxis) der Linse.[32] Ende der 1980er Jahre überwog die extrakapsuläre Kataraktextraktion, heute wird meist die Phakoemulsifikation angewendet.[33] Der Starschnitt vor Entfernung der Linse unterschied sich bezüglich seiner Lokalisation bezüglich der Hornhaut bei den Operateuren (Daviel 1750, Wenzel 1790, Jung-Stilling 1800, Friedrich von Jaeger 1840, Albrecht von Graefe 1864).[34]
Symptome
[Bearbeiten | Quelltext bearbeiten]
Das subjektive Leitsymptom ist ein langsamer, schmerzloser Verlust der Sehschärfe (Visus), insbesondere wenn sich die beginnende Trübung in zentralen Bereichen der Linse befindet. Es kommt zu Verschwommensehen und zunehmender Blendungsempfindlichkeit, da die diffuse Streuung den Bildkontrast reduziert und die Patienten ihre Umwelt „wie durch einen Nebel“ wahrnehmen. Zudem kann es zu einer reduzierten Farbsättigung kommen.
Gelegentlich treten auf einem Auge (monokular) Doppelbilder auf, die beim Schließen des anderen Auges weiterhin vorhanden sind. Um Lichtquellen werden Halos oder Lichthöfe beobachtet. Die Hell-Dunkel-Anpassung des Auges ist verlangsamt, und das räumliche Sehen kann beeinträchtigt sein.
In seltenen Fällen kann es hin und wieder zu einer temporären Verbesserung der Sehfähigkeit im Nahbereich kommen. Hierbei bewirken die Verdickung der Linse und die Verdichtung des Linsenkernes eine zunehmende „Myopisierung“ (Veränderung der Brechkraft hin zu einer Kurzsichtigkeit). Dieser Verbesserung steht allerdings eine entsprechende Verschlechterung der Fernsicht (des Fernvisus) gegenüber. Zudem ist dieser Zustand häufig nur von kurzer Dauer, weil durch die zunehmende Linsentrübung die Sehschärfe in allen Entfernungen abnimmt.[35]
 |
 |
Verbreitung
[Bearbeiten | Quelltext bearbeiten]

In der Regel tritt eine Linsentrübung erst mit zunehmendem Alter auf, kann sich jedoch auch bereits früher entwickeln. Der typische Altersstar (Cataracta senilis[36]) bildet sich über Jahre aus, manchmal auch in wenigen Monaten.
Die Häufigkeit wird mit 17 % bei Erwachsenen älter als 40 Jahre angegeben. Die altersbedingte Katarakt gilt als die häufigste Ursache einer Sehbehinderung und Blindheit.[37]
Angeborene Formen
[Bearbeiten | Quelltext bearbeiten]Es gibt angeborene (kongenitale) Formen mit einer Häufigkeit von etwa 1–6 pro 10.000 Menschen, die bereits kurz nach der Geburt gefunden werden können. In mehr als 60 % liegen Stoffwechsel- oder Systemerkrankungen zugrunde.[38]
Ursache
[Bearbeiten | Quelltext bearbeiten]Die Ursache des grauen Stars ist häufig unbekannt. Ionisierende Strahlung, insbesondere UV-Strahlung, kann die Augenlinse schädigen und so die Entwicklung einer Katarakt begünstigen. Diabetes mellitus, Reaktionen auf Medikamente (vor allem Cortison), Drogen oder Traumata kommen ebenfalls als Ursache in Betracht. Auch Rauchen kann die Entwicklung eines grauen Stars begünstigen. Ein Rauchstopp kann langfristig gesehen die Notwendigkeit einer Operation vor allem bei männlichen Rauchern reduzieren, jedoch nicht das generelle Erkrankungsrisiko eines Menschen vermindern.[39] Ebenso kann Vitiligo (Weißfleckenkrankheit) den grauen Star auslösen. Eine verstärkte Kataraktbildung wird auch bei bullöser Ichthyose Siemens beobachtet.
Starkstromeinwirkung und Blitzschlag können einen grauen Star verursachen.[40] Eine durch Infrarot-Strahlung hervorgerufene Katarakt (Feuerstar, Wärmestar oder Glasmacherstar) in Berufen, in denen sehr heiße Materialien verarbeitet werden (Hochofen-Arbeiter, Glasbläser), ist als Berufskrankheit anerkannt.
Röteln während der Schwangerschaft können Verursacher einer Katarakt beim Neugeborenen sein (Rötelnembryopathie). Auch beim Galaktokinasemangel kann eine angeborene Katarakt auftreten. In Fällen von angeborenem grauen Star muss abhängig von seiner Ausprägung wegen des Risikos einer drohenden Amblyopie bereits im Säuglingsalter die trübe Linse operativ entfernt werden. Tritt eine Katarakt im Kindes- oder Jugendalter auf, kann auch die neurodegenerative Erkrankung Cerebrotendinöse Xanthomatose zugrunde liegen.[41]
Auf molekularer Ebene besteht eine Katarakt in einer Störung der Anordnung der Kristallinproteine, die die Hauptsubstanz der Augenlinse darstellen. Forschungsergebnisse von 2015 zeigen, dass Lanosterin eine Rolle beim Erhalt der lichttransparenten Struktur spielt.[42]
Während der Ausbildung eines grauen Stars müssen die Brillengläser auf Grund der sich verändernden Brechkraft des Auges häufiger angepasst werden. Empfindet der Patient die Minderung seiner Sehschärfe auch mit optimaler Korrektur als störend und intolerabel, so ist eine Indikation zur operativen Entfernung der Linse und deren Ersatz durch ein künstliches Implantat gegeben. Eine konservative Behandlung des grauen Stars ist nicht bekannt. Die Operation wird meist ambulant durchgeführt, beim Vorliegen zusätzlicher Risiken auch stationär. Bei langem Hinauszögern einer indizierten Operation wird in der Regel die Linse zunehmend verhärten, sodass ihre Entfernung schwieriger und damit risikoreicher wird. Zudem kann sich der Zustand ohne chirurgische Maßnahmen stetig verschlechtern, fallweise auch bis zur Erblindung.
Einteilung
[Bearbeiten | Quelltext bearbeiten]Im Allgemeinen wird die Katarakt nach der Lokalisation der Trübung eingeteilt.
- Bei der Cataracta corticalis kommt es zu Trübungen in der Linsenrinde durch sogenannte Wasserspalten (d. h. flüssigkeitsgefüllte Vakuolen). Etwa 50 % der Altersstare beginnen mit diesem Läsionsmuster.
- Die Cataracta subcapsularis posterior (hintere subkapsuläre Katarakt) macht etwa 20 % der Altersstare aus. Sie schreitet schnell voran, und es kommt früh zu Sehstörungen, vor allem beim Sehen in der Nähe.
- Die Cataracta nuclearis (Kernkatarakt) ist langsam fortschreitend. Es kommt zu einer bräunlichen Trübung und einer Zunahme der Brechkraft. Ist ein Patient bereits altersweitsichtig, so kann es nun vorübergehend zu einer Verbesserung der Sehschärfe in der Nähe kommen, die eine Lesebrille für eine bestimmte Zeit überflüssig machen kann. Im weiteren Verlauf können monokulare Doppelbilder auftreten.[43]
Operative Therapie (Kataraktoperation)
[Bearbeiten | Quelltext bearbeiten]Jedes Jahr werden in Deutschland über 650.000 Operationen durchgeführt, bei denen die getrübte Linse nach Durchführung eines kleinen Schnitts durch ein künstliches Linsenimplantat ersetzt wird.[44] Sie zählen mit über 30 Millionen Eingriffen zu den weltweit am meisten durchgeführten chirurgischen Interventionen überhaupt.[45][46] Bis vor einigen Jahren galt als wesentliche Indikation für eine Katarakt-Operation eine deutlich herabgesetzte Sehschärfe auf etwa 0,3 und schlechter. Heute werden auch subjektive Beeinträchtigungen des Patienten wie stark erhöhte Blendungsempfindlichkeit oder herabgesetztes Dämmerungssehen als ausreichender Grund anerkannt, einen entsprechenden Eingriff vorzunehmen.
Der Verzicht auf eine Kataraktoperation bei bestehender Einschränkung der Sehfähigkeit könnte nicht nur die Lebensqualität senken, sondern auch die Sterblichkeit erhöhen. Zumindest zeigte dies eine australische Studie, bei der zwei Gruppen untersucht wurden, die sich operieren ließen oder die Operation verweigerten.[47] Auf den ersten Blick waren die Unterschiede gering, doch bei Berücksichtigung von Alter, sonstigem Gesundheitszustand, Lebensweise und vielem mehr wurde eine deutlich erhöhte Sterblichkeit bei jenen beobachtet, die trotz Einschränkung der Sehfähigkeit die Kataraktoperation nicht durchführen ließen. Ursachen für die erhöhte Sterblichkeit könnten vermehrtes Risikoverhalten bei geringerer Lebensqualität, Fehler in der Medikamenteneinnahme und Stürze darstellen.
Circa 90 % der Kataraktoperationen werden in Deutschland ambulant durchgeführt.[48] Gründe für einen stationären Aufenthalt sind fehlende häusliche Versorgung für eine Tropftherapie, schlechter Allgemeinzustand, schwierige Ausgangssituationen mit augenärztlichen Begleiterkrankungen (z. B. Glaukom) oder Operationen am einzigen Auge (oculus ultimus).
Anästhesie
[Bearbeiten | Quelltext bearbeiten]Vollnarkose und Sedierung
[Bearbeiten | Quelltext bearbeiten]Eine Kataraktoperation in Allgemeinanästhesie (Narkose) oder (Analgo-)Sedierung ist augenärztlicherseits selten medizinisch angezeigt, in Deutschland bei derzeit etwa 16 % der Fälle.[48] Bei Kindern und Patienten mit unwillkürlichen Bewegungen (z. B. bei der Parkinsonschen Erkrankung oder beim Restless-Legs-Syndrom) oder psychischen Störungen kann allerdings eine Narkose den Eingriff manchmal überhaupt erst ermöglichen. Andere Gründe können absehbare intraoperative Schwierigkeiten sein, die zu einer Erweiterung des Eingriffes zwingen könnten. Häufig ist es jedoch der Wunsch der Patienten, der zu einer Operation in Narkose führt. Die Betäubung und die operative Vorgehensweise müssen in Abhängigkeit von Vor- und Begleiterkrankungen des Auges, von früheren Operationen sowie eventuell bestehenden Risiken und zu erwartenden Komplikationen präoperativ ausführlich mit dem Patienten besprochen werden.
Örtliche Betäubung
[Bearbeiten | Quelltext bearbeiten]In der überwiegenden Zahl der Fälle wird eine Kataraktoperation in örtlicher Betäubung durchgeführt. Dabei kann durch zusätzliche intravenöse Narkotika eine Verbesserung der Analgesie erreicht werden.[49]
Topische Anästhesie (nur Tropfen)
Die meisten (43 % aller Fälle)[48] Operationen in Deutschland werden in Tropfanästhesie durchgeführt, bei der das Betäubungsmittel vor und während des Eingriffs auf die Augenoberfläche aufgetropft wird. Durch die Gabe von betäubungsmittelhaltigen Gelen ins Auge während der Operation (Viskoanästhesie) wird die Betäubung verstärkt. Eine völlige Schmerzfreiheit kann erreicht werden. Der Patient sollte dabei in der Lage sein, möglichst geradeaus zu fixieren. Ein wichtiger Vorteil der Tropfanästhesie ist, dass eine Injektion neben oder hinter das Auge mit der Gefahr der Blutergussbildung nicht durchgeführt wird. Aus diesem Grund wird es insbesondere bei den vielen Patienten, die unter einer Therapie mit gerinnungshemmenden Medikamenten (ASS, Marcumar, DOAK) stehen, bevorzugt.
Infiltrationsanästhesie mit Injektion (Spritze)
Die klassische Methode ist die Retrobulbäranästhesie, bei der das Betäubungsmittel hinter das Auge gespritzt wird. Dabei ist das Auge im Idealfall nicht nur völlig schmerzfrei, sondern kann auch nicht mehr aktiv bewegt werden. Manche Operateure kombinieren die Retrobulbäranästhesie mit einem Fazialisblock. Dabei wird eine kurzzeitige Lähmung des M. orbicularis oculi mittels einer weiteren Spritze am äußeren Lidwinkel oder nahe dem Ohr erzeugt. Ziel hierbei ist es, ein ungewolltes Schließen der Augenlider mit zunehmendem Glaskörperdruck während der Operation zu verhindern.[50]
Aufgrund der Komplikationsmöglichkeiten der Retrobulbäranästhesie, die Perforation des Auges, Sehnerven- und Augenmuskelschäden beinhalten, gibt es viele Operateure, die neben das Auge injizieren (tiefe Schichten neben den Augenmuskeln: Parabulbäranästhesie oder nur in die vorderen Bereiche an das Auge; Subtenonanästhesie oder subconjunktivale Anästhesie). Hierbei werden die Risiken der Injektion vermindert, aber auch die Effekte auf die Beweglichkeit des Auges während des Eingriffs geringer. Im Gegensatz zur reinen Retrobulbäranästhesie ist eine Lidakinesie mit einer weiteren Spritze nicht nötig.
Begleitende Maßnahmen
[Bearbeiten | Quelltext bearbeiten]Okulopression
Bei allen Betäubungsverfahren kann eine sogenannte Okulopression durchgeführt werden. Hierbei wird vor der Operation über einen Zeitraum von einigen Minuten mittels eines Ballons ein kontinuierlicher Druck auf den Augapfel ausgeübt. Ziel ist es, möglichen Risiken während des Eingriffs, wie erhöhtem Glaskörperdruck und Abflachen der vorderen Augenkammer, entgegenzuwirken. Die Okulopression kann durch Verringerung des Glaskörpervolumens den Augeninnendruck um bis zu 10 mmHg reduzieren. Andererseits können bei dem Verfahren kurzfristige Drucksteigerungen auf bis zu 50 mmHg entstehen, die bei einem vorgeschädigten Auge, z. B. durch ein Glaukom, zu irreversiblen Schäden führen können. Deshalb wird die Okulopression nur in entsprechend indizierten Fällen durchgeführt. Durch Druck auf den Bulbus kann es zudem zum sogenannten okulokardialen Reflex (Augen-Herz-Reflex) kommen, der mit Abfallen der Herzfrequenz (Bradykardie) und des Blutdrucks (Hypotonie) einhergehen und deshalb zu Komplikationen führen kann.[51]
Endophthalmitis-Prophylaxe
Zur Vermeidung schwerer postoperativer Infektionen des Augeninneren (Endophthalmitis) wird nach etwa 50 % der Eingriffe noch durch den Operateur ein Antibiotikum in die vordere Augenkammer verabreicht.[48]
Techniken und Verfahrensweisen
[Bearbeiten | Quelltext bearbeiten]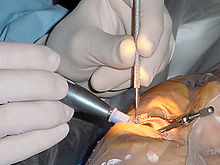
Man unterscheidet drei verschiedene Vorgehensweisen:
Intrakapsuläre Kataraktextraktion
[Bearbeiten | Quelltext bearbeiten]Die nur noch in Ausnahmefällen angewandte intrakapsuläre Kataraktextraktion besteht darin, am äußeren Rand der Hornhaut (Cornea) bzw. der angrenzenden Lederhaut (Sclera) einen langen Einschnitt zu machen und die gesamte Linse mit der Linsenkapsel, d. h. ihrer äußeren Hülle, zu entfernen.
Phakoemulsifikation
[Bearbeiten | Quelltext bearbeiten]Standardeingriff um 2020 ist die kreisrunde Eröffnung (Durchmesser etwa 5 mm) des vorderen Kapselblattes, die Zertrümmerung der Linse mittels Ultraschall unter Schonung der übrigen Kapsel (Phakoemulsifikation) und die Absaugung der Trümmer. Anschließend wird in den dann leeren Kapselsack eine Kunstlinse eingesetzt. Die Kunstlinsen bestehen – im Gegensatz zu den früher gebräuchlichen Linsen aus Acrylglas – aus elastischen Materialien (beispielsweise Silikogummi oder Acrylkunststoffe), um sie in zusammengeklapptem oder gerolltem Zustand durch einen etwa 2,5 bis 3 mm großen Schnitt am Rand der Hornhaut einzusetzen, wonach sie sich im Kapselsack entfalten und mittels zweier elastischer Bügel (Haptik) von selbst zentrieren und fixieren.
Femtosekundenlaser-Kataraktoperation
[Bearbeiten | Quelltext bearbeiten]Seit 2008 gibt es ein neues Verfahren bei der Kataraktoperation, die Femtosekundenlaser-Kataraktoperation, die erstmals von Zoltán Zsolt Nagy (Budapest) beschrieben wurde.[52] Der Femtosekundenlaser, der in der Augenheilkunde schon seit mehreren Jahren bei refraktiven Hornhautoperationen gebräuchlich war, kommt jetzt an immer mehr operativen Zentren zum Einsatz und übernimmt zwei Schritte der Operation, die sonst vom Operateur manuell vorgenommen werden: die Eröffnung der Vorderkapsel (Kapsulotomie) und die Zerlegung (Fragmentierung oder Vor-Fragmentierung) der Linse.[53] Als mögliche Vorteile der Femtosekundenlaser-Kataraktoperation gegenüber der herkömmlichen Phakoemulsifikation gelten die wesentlich präzisere Schnittführung und vor allem die Tatsache, dass nach einer Zerlegung der Linse mit dem Laser weit weniger – oder gar keine – Ultraschallenergie mehr notwendig ist (diese kann unter anderem die empfindliche innere Schicht der Hornhaut, das Endothel, schädigen).[54] An spezialisierten Zentren kann inzwischen bei mehr als 90 % der Kataraktoperationen mit dem Femtosekundenlaser ganz ohne Ultraschall (Zero Phako) operiert werden.[55] 2013 wurden erstmals Kinder mit angeborener Katarakt erfolgreich mit dem Femtosekundenlaser operiert.[56] Als Nachteile werden unter anderem eine verlängerte Operationsdauer, der Ausschluss bestimmter Patientengruppen sowie die hohen Eigenkosten genannt.[57][58]
Einsatz von Kunstlinsen
[Bearbeiten | Quelltext bearbeiten]
Ohne einen adäquaten Ersatz in Form eines Linsenimplantats, so genannter Intraokularlinsen, würde man die Welt nach der Linsenentfernung in der Regel verschwommen wahrnehmen, da das Auge dann etwa 16 bis 18 Dioptrien weitsichtig wäre. Solch eine Linsenlosigkeit (Aphakie) kann mit einer Kontaktlinse oder aber – in geeigneten Fällen – auch durch eine nachträgliche (sekundäre) Kunstlinsenimplantation korrigiert werden. Sogenannte Starbrillen kommen selten und nur noch dann in Frage, wenn andere Verfahren nicht durchführbar sind.
Nach Entfernen der natürlichen Linse kann sich das Auge nicht mehr auf verschiedene Sehdistanzen einstellen (akkommodieren). Daher ist zum Lesen, wie bei der Alterssichtigkeit (Presbyopie), eine Lesebrille erforderlich. Insbesondere für junge Patienten, die bis zur Operation noch über ein volles Akkommodationsvermögen verfügten, stellt dessen Verlust durchaus eine Minderung der Lebensqualität dar. Gegenstand der heutigen Forschung sind daher zum einen Kunstlinsen, die eine gewisse Akkommodationsfähigkeit des Auges ersetzen sollen. Die bisherigen Ergebnisse sind jedoch zurückhaltend zu beurteilen. Multifokale Intraokularlinsen (zwei oder typisch drei Foki) bieten die Möglichkeit, ein „Leben ohne Brille“ zu führen, wenn die Nachteile in Form von schwachen Doppelbildern und gemindertem Kontrastsehen in Kauf genommen werden. Alternativ kann durch entsprechende Wahl der Linsenimplantate ein Zustand der Anisometropie herbeigeführt werden, der es dem einen Auge ermöglicht, in der Ferne scharf zu sehen, und dem anderen, in der Nähe (Monovision oder Goetheblick). Jedoch ist hierbei ein beidäugig scharfes Sehen, welches Voraussetzung für räumliches Sehen ist, nur bedingt möglich.
Mit dem Einsetzen von Intraokularlinsen eröffnet sich die Möglichkeit, Fehlsichtigkeiten (Ametropien) zu korrigieren. Dies ist bei starker Fehlsichtigkeit ein zusätzlicher Vorteil. In ausgeprägten Fällen ist es nützlich, beide Augen kurz nacheinander zu operieren, da ab einer Anisometropie (Differenz der Brechkraft zwischen beiden Augen) von etwa drei Dioptrien mit Beschwerden zu rechnen ist.
Der Patient muss sich vor der Operation entscheiden, ob er nach den Eingriffen ohne Fernbrille, aber mit einer Lesebrille leben möchte oder umgekehrt, damit die geeignete Stärke der Kunstlinsen ausgewählt werden kann. Zur Korrektur eines Astigmatismus stehen zudem torische Intraokularlinsen zur Verfügung. Wenn beide Augen operiert werden müssen, werden die Eingriffe in einem Abstand von einigen Wochen, im Einzelfall binnen einiger Tage durchgeführt.
Der Zustand einer Linsenlosigkeit in Verbindung mit der Implantation einer Kunstlinse wird Pseudophakie genannt.
Postoperative Nachsorge
[Bearbeiten | Quelltext bearbeiten]Nach der Operation wird das operierte Auge mit einem Verband abgedeckt, der bei komplikationslosem Verlauf erstmals am Tag darauf abgenommen wird. 90 % der Patienten können nach der Operation besser sehen als vorher:[59] Der erste Eindruck der meisten Patienten ist, dass sie Farben viel kräftiger als vorher sehen und das Bild insgesamt heller bis zu einer leichten Blendung ist. Je nach Wahl der Korrektur folgt dann die Feststellung, dass man entweder in der Nähe oder in der Ferne brillenlos scharf sieht. Allerdings kann das Sehvermögen nach wie vor vermindert sein, wenn eine weitere Augenerkrankung wie z. B. eine Makuladegeneration vorliegt.[59]
Für etwa drei bis vier Wochen werden antibiotische sowie entzündungshemmende Augentropfen verabreicht. Teils werden auch nichtsteroidale Antirheumatika (NSAR) oder Kortikosteroidtropfen eingesetzt.[60] Je nach Heilverlauf werden zwei, drei oder auch mehr augenärztliche Kontrollen durchgeführt; postoperative Sehminderung, Lichtblitze, starke Rötungen oder anhaltende Schmerzen gelten als Notfall. Jeglicher Druck auf das Auge ist zu vermeiden, in den ersten Wochen auch der Eintritt von Seife, Shampoo, Schminke oder Ähnlichem, sowie Schwimmbadbesuche, Saunagänge und schweres Heben.[61] Nach der Operation dauert es normalerweise bis zu acht Wochen, bis der Heilungsverlauf abgeschlossen ist und sich eine stabile Situation eingestellt hat, die eine Anpassung neuer Brillengläser erlaubt. Die aktive Teilnahme am Straßenverkehr ist erst nach einer Sehprüfung und ärztlicher Rücksprache zulässig.
Eine Nachjustierung soll mit sogenannten Licht-adjustierbaren Linsen (LAL) möglich sein. Bei dieser Linse kann nach der Operation durch eine Bestrahlung mit Ultraviolett die Brechkraft nachjustiert werden.
Komplikationen
[Bearbeiten | Quelltext bearbeiten]Trotz sehr seltener Fälle von Erblindung ist die Komplikationsrate bei Kataraktoperationen mit unter 1 % heutzutage relativ gering.[62] Als mögliche Komplikationen können unter anderem Infektion im Augeninneren, Endophthalmitis, Verletzung der Linsenhinterkapsel mit nachfolgendem Glaskörpervorfall, Schwellungen der Netzhautmitte (zystoides Makulaödem) sowie eine Eintrübung der hinteren Linsenkapsel (Nachstar) auftreten.
Es ist umstritten, ob das Risiko einer späteren Netzhautablösung nach einer (komplikationsfreien) Kataraktoperation signifikant erhöht ist. Einige Studien weisen auf ein erhöhtes Risiko für junge, männliche oder auch kurzsichtige Patienten sowie für den Fall eines Glaskörperverlusts während der Operation.[63][64]
Unbestritten ist, dass es bei dem chirurgischen Eingriff regelmäßig zu einer Störung der sogenannten Blut-Kammerwasser-Schranke kommt.[65]
Bei Katarakt-Operationen, die als erfolgreich beurteilt werden, berichten Patienten häufig über (Dys-)photopsien.[66] Ein sehr kleiner Teil der Patienten sieht sich dadurch langfristig beeinträchtigt.[67] Als positive Photopsien bezeichnet man Reflexe bzw. Geisterbilder, negative Photopsie sind dunkle Schatten im Gesichtsfeld. Ihre Ursachen sind nicht abschließend geklärt.[68] Es wird davon ausgegangen, dass positive Dysphotopsien zum Beispiel „durch Mehrfachreflexion an der Linsenvorder- und Rückfläche, der Optikkante oder auch durch einen direkten Lichtpfad durch die Regenbogenhaut am Optikrand der Linse vorbei“ entstehen können.[69] Negative Dysphotopsien, insbesondere im temporalen Gesichtsfeld, treten nach Katarakt-Operationen häufig auf. Als Erklärung gelten u. a. geringe Veränderung des Abbildungsmaßstabs durch die neue Linse, wodurch es „zu einer geringfügigen Verschiebung des zum blinden Fleck und zu den zentralen Gefäßen korrespondierenden Objektraums“ kommen könne.[70]
Nachstar
[Bearbeiten | Quelltext bearbeiten]
Als Folge einer Kataraktoperation kann es nach einigen Monaten, jedoch nicht selten auch erst nach Jahren, zur Ausbildung einer Trübung der hinteren Linsenkapsel mit entsprechender Sehverschlechterung kommen. Dieser so genannte Nachstar (Cataracta secundaria) kann sich in Abhängigkeit unterschiedlicher Faktoren in bis zu 50 % der operierten Fälle bis zum 5. postoperativen Jahr entwickeln[71] (andere Quellen nennen eine Häufigkeit von 20 bis 30 %[72]). Es handelt sich dabei um eine Trübung der hinteren Linsenkapsel entweder infolge einer bindegewebigen Umwandlung der Kapsel (fibrotische Form) oder durch Vermehrung und Ausbreiten von bei der Operation verbliebenen Linsenzellen auf der Kapsel (regeneratorische Form).
Der Nachstar wird schmerzfrei mit einem ambulanten Eingriff behandelt. Nach medikamentöser Weitung der Pupille (Mydriasis) wird die hintere Linsenkapsel durch eine Kapsulotomie mit mehreren Impulsen eines Nd:YAG-Lasers eröffnet, so dass das einfallende Licht wieder ungehindert bis zur Netzhaut gelangen kann. Alternativ kann der Nachstar chirurgisch behandelt werden (sogenannte Nachstarabsaugung).[73]
Materialalterung
[Bearbeiten | Quelltext bearbeiten]Ungeeignete Linsenmaterialien zeigen mittel- und langfristig (Jahre) Kalzifikation (körnige Ablagerungen bei hydrophilen Acryllinsen) oder Glistening (flüssigkeitsgefüllte Poren in hydrophoben Acryllinsen). Beides verringert den Kontrast bei Gegenlicht, wirkt also ebenso sehbehindernd wie der graue Star. Wird dies mit einer Trübung der hinteren Seite des Kapselsacks (siehe Nachstar) verwechselt und mit Laserkapsulotomie behandelt, wird der eigentlich erforderliche Linsenwechsel erschwert oder unmöglich.[74]
Geschichte der Kataraktchirurgie in der Neuzeit
[Bearbeiten | Quelltext bearbeiten]
Mit einer manchmal verzierten Starnadel wurde in Europa von Starstechern des 17. Jahrhunderts temporal des Limbus eingestochen und die getrübte Linse (wie bereits beim Starstich der Vergangenheit) nach hinten unten in den Glaskörper gedrückt. Häufige Komplikationen waren Infektionen und das Glaukom. Jacques Daviel (1696–1762) entfernte ab 1745 die Linse nach einem bogenförmigen Hornhautschnitt aus dem Auge. Ein erstes spezielles Starmesser wurde 1752 von de la Faye angegeben.[75] Albrecht von Graefe verbesserte um 1857 die Kataraktoperation.[76] Er führte in der zweiten Hälfte des 19. Jahrhunderts das schmale Starmesser ein und verbesserte die Schnittführung in der Absicht, die Komplikationsrate zu verringern. Hier brachte dann die Einführung der Antisepsis ab 1870 den entscheidenden Fortschritt.[77] Die Einführung des Kokains zur Lokalanästhesie am Auge 1884 durch Koller brachte eine große Erleichterung für Patient und Operateur. Erfolgte bisher eine Entfernung des Linseninhaltes aus der Kapsel (extracapsuläre Linsenextraktion), so verbreitete Anton Elschnig (mit Török und Stanculeanu) um 1932 die von H. Pagenstecher methodisch eingeführte intracapsuläre (i. c.) Extraktion, d. h. Entfernung der Linse in der Kapsel aus dem Auge.[78][79] In dieser Weise wurde die Katarakt-Operation – mit Modifikationen wie Ansaugen[80] oder Anfrieren der Linse (Kryoextraktion) oder enzymatischem Abbau der Zonula-Fasern (Zonulolyse) – bis Ende der 1960er Jahre durchgeführt.
Die Beobachtung im Zweiten Weltkrieg, dass Acrylglas-Splitter von zerschossenen Flugzeugkanzeln in Augen von Piloten reaktionslos vertragen wurden, führte nach dem Krieg zur Entwicklung von Acryllinsen.[81] Diese mussten jedoch wegen Unverträglichkeit – in einigen Fällen mit dem Auge – wieder entfernt werden. Wie sich später zeigte, war die Unverträglichkeit eine Folge der Weiterentwicklung des Acrylglases durch chemische Zusätze. Mit diesem Wissen konnten dann verträgliche Kunstlinsen konstruiert werden.[82]
Veterinärmedizin
[Bearbeiten | Quelltext bearbeiten]Auch bei Tieren kann eine Katarakt auftreten. Wie bei Menschen ist der operative Ersatz von getrübten Linsen durch ein Implantat möglich und seit Jahren in vielen Fällen Therapie der Wahl. An der veterinärmedizinischen Fakultät der Universität Wisconsin-Madison wurde beispielsweise bei einem blinden Uhu eine Kataraktoperation durchgeführt.[83]
Bei Haushunden ist die Katarakt die häufigste Ursache für Blindheit. Über 100 Rassen sind von erblich bedingten Formen der Katarakt betroffen.[84] Ein autosomal rezessiver Erbgang liegt vor bei Bichon Frisé, Boston Terriern, Staffordshire Bullterriern und Zwergschnauzern; bei Australian Shepherds wird die Katarakt autosomal dominant vererbt.[85] Beim Australian Shepherd wurde eine Mutation des HSF4-Gens als Ursache gefunden, auch bei Staffordshire Bullterrier, Boston Terrier und Französischer Bulldogge ist dieses Gen, allerdings ein anderer Locus, die Ursache.[86]
Bei Hauspferden kann eine Katarakt sowohl aus Altersgründen auftreten, als auch erblich sein oder durch eine vorangehende Augenentzündung ausgelöst werden[87]. Auch hier wird zur Behandlung die getrübten Linse entfernt und durch eine künstliche Linse ersetzt.
Literatur
[Bearbeiten | Quelltext bearbeiten]- Theodor Axenfeld (Begr.), Hans Pau (Hrsg.): Lehrbuch und Atlas der Augenheilkunde. Unter Mitarbeit von R. Sachsenweger u. a. Gustav Fischer Verlag, Stuttgart 1980, ISBN 3-437-00255-4.
- Albert J. Augustin: Augenheilkunde. Springer Verlag, Berlin 2007, ISBN 978-3-540-30454-8.
- David Allen, Abhay Vasavada: Cataract and surgery for cataract. In: BMJ, 2006 Jul 15, 333(7559), S. 128–132. Review, PMID 16840470
- J. Albrecht: Kataraktbildung bei Ichthyose Bullosa Siemens. In: Alexander Meves: Intensivkurs Dermatologie. Urban & Fischer, München 2006, ISBN 3-437-41162-4, S. 171.
- Burkhard Dick, Ronald D. Gerste, Tim Schultz: Femtosecond Laser in Ophthalmology. Thieme, New York 2018, ISBN 978-1-62623-236-5.
- Otto Hockwin: Zur Pathogenese und Therapie der Alterskatarakt: Historische Aspekte und neue Vorstellungen. In: Historia ophthalmologica internationalis, 2, 1981, S. 115–131.
- Gundolf Keil: „blutken – bloedekijn“. Anmerkungen zur Ätiologie der Hyposphagma-Genese im ‚Pommersfelder schlesischen Augenbüchlein‘ (1. Drittel des 15. Jahrhunderts). Mit einer Übersicht über die augenheilkundlichen Texte des deutschen Mittelalters. In: Fachprosaforschung – Grenzüberschreitungen, Band 8/9, 2012/2013, S. 7–175.
- Jens Martin Rohrbach: Was ist eine Katarakt, und wann sollte ihre Operation indiziert werden? Eine Meinung. In: Klinische Monatsblätter für Augenheilkunde, 2019, 236, S. 1346–1349. doi:10.1055/s-0044-100619
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Grauer Star. Friedrich-Schiller-Universität Jena
- Katarakt (Grauer Star) im Erwachsenenalter (PDF; 103 kB) Leitlinie Nr. 19 des Berufsverbandes der Augenärzte Deutschlands (BVA)
- Operation der Katarakt (Grauer Star) im Erwachsenenalter. Leitlinie Nr. 19a des Berufsverbandes der Augenärzte Deutschlands (BVA)
- Grauer Star (Katarakt). gesundheitsinformation.de, Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG), 25. September 2019
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Eva-Maria Krech, Eberhard Stock, Ursula Hirschfeld, Lutz Christian Anders: Deutsches Aussprachewörterbuch. 1. Auflage. Walter de Gruyter, Berlin, New York 2009, ISBN 978-3-11-018202-6, S. 643.
- ↑ a b Kluge: Etymologisches Wörterbuch der deutschen Sprache. 24. Auflage.
- ↑ cataract. auf: dictionary.reference.com (englisch) (vergleiche auch den Katarrh).
- ↑ Julius Pagel: Neue litterarische Beiträge zur mittelalterlichen Medicin. Berlin 1896, S. 121–192.
- ↑ Karl Felsch: Die Augenheilkunde des Alcoatim (1159) zum ersten Male ins Deutsche übersetzt und mit Anmerkungenen begleitet. Medizinische Dissertation, Friedrich-Wilhelms-Universität zu Berlin 1898.
- ↑ Friedrich Schlepckow: Die Augenheilkunde des Alcoatim aus dem Jahre 1159, Theil III. Zum ersten Male ins Deutsche übersetzt und mit Anmerkungen versehen. Medizinische Dissertation Berlin 1899.
- ↑ Gundolf Keil (2012/2013), S. 14, Anm. 70.
- ↑ Gundolf Keil (2012/2013), S. 14, Anm. 70, und S. 67–76.
- ↑ Jutta Kollesch, Diethard Nickel: Antike Heilkunst. Ausgewählte Texte aus den medizinischen Schriften der Griechen und Römer. Philipp Reclam jun., Leipzig 1979 (= Reclams Universal-Bibliothek. Band 771); 6. Auflage ebenda 1989, ISBN 3-379-00411-1, S. 145–147 (Paulos von Aigina, Buch VI, Kap. 21. Über Starerkrankungen).
- ↑ Wolfgang Uwe Eckart: Byzanz. Hüter des Wissens. In: Medizin im Mittelalter. Zwischen Erfahrungswissen, Magie und Religion (= Spektrum der Wissenschaften. Spezial: Archäologie Geschichte Kultur. Band 2.19), 2019, S. 20–27, hier: S. 22.
- ↑ Karl Kalbfleisch (Hrsg.): Simplicii in Aristotelis categorias commentarium (= Commentaria in Aristotelem Graeca. Band 8). Georg Reimer, Berlin 1907.
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 56.
- ↑ Frank Krogmann: Star, grauer (Katarakt). In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/New York 2005, ISBN 3-11-015714-4, S. 1355.
- ↑ a b Klaus Müller (Hrsg.): Lexikon der Redensarten. Orbis, Niedernhausen/Ts. 2001 (Original: Bertelsmann, München), ISBN 3-572-01296-1, S. 573.
- ↑ Franz Krogmann: Staroperation. In: Werner E. Gerabek u. a. (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/New York 2005, ISBN 3-11-015714-4, S. 1356 f.
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 9.
- ↑ Omid Kermani: Defining dysfunctional lens syndrome. Clinical entity of DLS has been overlooked, inadequately characterised. In: Ophthalmology Times Europe. Jahrgang 13, Nr. 3, April 2017, S. 6.
- ↑ A. Peters: Die Pathologie der Linse. In: O. Lubarsch u. a. (Hrsg.): Ergebnisse der Allgemeinen Pathologie und Pathologischen Anatomie des Menschen und der Tiere. Springer, Berlin 1933, S. 1–120, hier: S. 31 (Google Books).
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 10 f.
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle. 1947, S. 28–29.
- ↑ Bernhard Dietrich Haage, Wolfgang Wegner, Gundolf Keil, Helga Haage-Naber: Deutsche Fachliteratur der Artes in Mittelalter und Früher Neuzeit. Berlin 2007 (= Grundlagen der Germanistik. Band 43), S. 206 f.
- ↑ Die Marciaton-Salbe kommt bereits bei Aëtios, Alexander von Tralleis sowie Paulus von Aegina vor und ist als unguentum marciaton auch im Antidotarium Nicolai verzeichnet. Vgl. Gundolf Keil: Die „Cirurgia“ Peters von Ulm. Untersuchungen zu einem Denkmal altdeutscher Fachprosa mit kritischer Ausgabe des Textes. (= Forschungen zur Geschichte der Stadt Ulm. Band 2). Stadtarchiv, Ulm 1961 (zugleich Philosophische Dissertation Heidelberg 1960), S. 421.
- ↑ Wouter S. van den Berg (Hrsg.): Eene Middelnederlandsche vertaling van het Antidotarium Nicolaï (Ms. 15624–15641, Kon. Bibl. te Brussel) met den latijnschen tekst der eerste gedrukte uitgave van het Antidotarium Nicolaï. Hrsg. von Sophie J. van den Berg, N. V. Boekhandel en Drukkerij E. J. Brill, Leiden 1917, S. 275.
- ↑ Gundolf Keil (2012/2013), S. 11–16, 46.
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 36 f. und 56 f.
- ↑ Aloys Henning: Zum Paradigmenwechsel bei der Staroperation, speziell in Berlin ab 1755. In: Würzburger medizinhistorische Mitteilungen. Band 18, 1999, S. 271–296, hier: S. 276–280.
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 36–39.
- ↑ Axel W. Bauer: Therapeutik, Therapiemethoden. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/New York 2005, ISBN 3-11-015714-4, S. 1388–1393, hier: S. 1390.
- ↑ Alfred Bader: Entwicklung der Augenheilkunde im 18. und 19. Jahrhundert. Mit besonderer Berücksichtigung der Schweiz. Verlag Benno Schwabe & Co., Basel 1933.
- ↑ Julius Hirschberg: Geschichte der Augenheilkunde. In: Handb.d,ges.Augenheilkunde. Band 14. Engelmann, Leipzig 1912.
- ↑ Johann Heinrich Jungs, der W. und A. Doktors, und ordentlichen oͤffentlichen Lehrers der Oekonomie, Finanz- und Cameral-Wissenschaften in Marburg, Methode, den grauen Staar auszuziehen und zu heilen, nebst einem Anhang von verschiedenen andern Augenkrankheiten und der Cur-Art derselben. Mit Kupfern. Neue akademische Buchhandlung, Marburg 1791.
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle. 1947, S. 40–42 und 57.
- ↑ Anselm Kampik: Augenärztliche Therapie. Georg Thieme Verlag, 2002, ISBN 978-3-13-128411-2. S. 164.
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle. 1947, S. 60 (Starschnittmethoden).
- ↑ Grauer Star (Katarakt) - gesundheitsinformation.de
- ↑ Wolfgang Leydhecker: Augenheilkunde. 21. Auflage. Berlin 1982, S. 79–80.
- ↑ emedicine Senile Cataract
- ↑ emedicine Congenital Cataract
- ↑ Birgitta Ejdervik Lindblad, Niclas Håkansson, Alicja Wolk: Smoking Cessation and the Risk of Cataract. In: JAMA Ophthalmology. Band 132, Nr. 3, 2014, S. 253–257. doi:10.1001/jamaophthalmol.2013.6669.
- ↑ Roche Lexikon Medizin. Urban & Fischer bei Elsevier, 2003, ISBN 3-437-15150-9.
- ↑ Verrips et al.: Clinical and molecular genetic characteristics of patients with cerebrotendinous xanthomatosis. In: Brain. 2000, doi:10.1093/brain/123.5.908 (oup.com).
- ↑ Ling Zhao, Xiang-Jun Chen, Jie Zhu, Yi-Bo Xi, Xu Yang, Li-Dan Hu, Hong Ouyang, Sherrina H. Patel, Xin Jin, Danni Lin, Frances Wu, Ken Flagg, Huimin Cai, Gen Li, Guiqun Cao, Ying Lin, Daniel Chen, Cindy Wen, Christopher Chung, Yandong Wang, Austin Qiu, Emily Yeh, Wenqiu Wang, Xun Hu, Seanna Grob, et al.: Lanosterol reverses protein aggregation in cataracts. In: Nature. Juli 2015, doi:10.1038/nature14650 (Online).
- ↑ Johannes Patzelt: Augenheilkunde München 2005, ISBN 3-437-42126-3, S. 53.
- ↑ Kataraktoperation: Risikominderung einer Blutung bei oraler Antikoagulation. In: Dtsch Arztebl., 2005; 102(1–2), S. A-58/B-49/C-46
- ↑ Forschungsteam der Universität Bonn - KI soll Graue Star-OPs im Globalen Süden verbessern. Stand April 2024
- ↑ Informationsschrift. ( vom 25. Juni 2012 im Internet Archive; PDF; 401 kB) Bundesverband der Augenärzte Deutschlands BVA
- ↑ Calvin Sze-un Fong, Paul Mitchell, Elena Rochtchina, Erdahl T. Teber, Thomas Hong, Jie Jin Wang: Correction of Visual Impairment by Cataract‚ Surgery and Improved Survival in Older Persons. In: Ophthalmology. Band 120, 2013, S. 1720–1727. doi:10.1016/j.ophtha.2013.02.009.
- ↑ a b c d Martin Wenzel, H. Burkhard Dick, Armin Scharrer, Kaweh Schayan, Thomas Reinhard: Ambulante und stationäre Intraokularchirurgie 2016 Ergebnisse der aktuellen Umfrage von DGII, DOG, BVA und BDOC. In: Ophthalmo-Chirurgie. Band 29, 2017, S. 185–194.
- ↑ Lokalanästhesie in der Ophthalmochirurgie. Abgerufen am 27. Dezember 2017.
- ↑ Volker Hessemer: Peribulbäranästhesie versus Retrobulbäranästhesie mit Fazialisblock - Techniken, Lokalanästhetika und Zusätze, Akinesie und sensible Blockade, Komplikationen. In: Thieme eJournal aus „Klinische Monatsblätter Augenheilkunde 1994“. 204 (2), S. 75–89, doi:10.1055/s-2008-1035503.
- ↑ G.-M. Ostendorf: Okulokardialer Reflex bei Schieloperationen. aus Der medizinische Sachverständige.
- ↑ Z. Z. Nagy: New technology update: femtosecond laser in cataract surgery. In: Clinical Ophthalmology. Nr. 8, Juni 2014, S. 1157–1168.
- ↑ Burkhard Dick, Ronald D. Gerste, Tim Schultz: Femtosecond Laser in Ophthalmology. Thieme, New York 2018, ISBN 978-1-62623-236-5.
- ↑ K. E. Donaldson u. a.: Femtosecond laser-assisted cataract surgery. In: Journal of Cataract and Refractive Surgery. 2013; 39, S. 1753–1763.
- ↑ H. B. Dick, T. Schultz: On the way to zero phaco. In: Journal of Cataract and Refractive Surgery. 2013; 39, S. 1442–1444.
- ↑ H. B. Dick, T. Schultz: Femtosecond laser-assisted cataract surgerz in infants. In: Journal of Cataract and Refractive Surgery. 2013; 39, S. 665–668.
- ↑ H. B. Dick, T. Schultz: Femtosekundenlaser-assistierte Kataraktchirurgie. In: Der Ophthalmologe. Band 111, Nr. 7, Juli 2014, S. 614–623, doi:10.1007/s00347-014-3033-0.
- ↑ Werner Bachmann, Augenärztliche Genossenschaft Westfalen e.G.: Abrechnungsempfehlung für die Kataraktoperation mittels Femtosekundenlaser. (PDF) Archiviert vom (nicht mehr online verfügbar); abgerufen am 26. April 2018.
- ↑ a b Uniklinik Freiburg: Staroperationund Intraokularlinse (PDF; 392 kB)
- ↑ Christoph Martin Lwowski, Adonis Chedid de Robaulx, Thomas Kohnen: Peri-/Postoperative antientzündliche Therapie nach Kataraktoperation und refraktiver Chirurgie. In: Klinische Monatsblätter der Augenheilkunde. Band 236, Nr. 5, 2019, S. 636–646, doi:10.1055/a-0877-7221 (thieme-connect.de).
- ↑ T. Kohnen, M. Baumeister, D. Kook, O. K. Klaproth, C. Ohrloff: Kataraktchirurgie mit Implantation einer Kunstlinse. In: Dtsch Arztebl Int. Band 106, Nr. 43, 2009, S. 695–702 (aerzteblatt.de).
- ↑ T. Kohnen, M. Baumeister, D. Kook, O. K. Klaproth, C. Ohrloff: Kataraktchirurgie mit Implantation einer Kunstlinse. In: Dtsch Arztebl Int. Band 106, Nr. 43, 2009, S. 695–702 (aerzteblatt.de). Zitiert durch: Aqua-Institut, Sektorenübergreifende Qualitätssicherung im Gesundheitswesen (PDF; 962 kB) Kataraktoperation, Abschlussbericht 18. Oktober 2010, abgerufen am 3. Oktober 2012, S. 19.
- ↑ M. H. Qureshi, D. H. W. Steel: Retinal detachment following cataract phacoemulsification-a review of the literature. In: Eye (London, England). Oktober 2019, doi:10.1038/s41433-019-0575-z, PMID 31576027.
- ↑ W. Herrmann, H. Helbig, H. Heimann: [Pseudophakic retinal detachment]. In: Klinische Monatsblätter für Augenheilkunde. Band 228, Nr. 3, März 2011, S. 195–200, doi:10.1055/s-0029-1246116, PMID 21374539.
- ↑ Ives C.A. Robert, Balder Gloor, Christian Hartmann, Rainer Rochels: 7. Kongreß der Deutschsprachigen Gesellschaft für Intraokularlinsen Implantation. Springer-Verlag, 2013. S. 57. ISBN 978-3-642-50183-8.
- ↑ Michelle Stephenson: Dysphotopsia: Not Just Black and White. In: Review of Ophthalmology. 7. November 2017, abgerufen am 9. November 2019.
- ↑ Stefan Palkovits, Oliver Findl: Pseudophake Dysphotopsien. In: Spektrum der Augenheilkunde. Nr. 6, 2016 (springermedizin.at). Zusammenfassung.
- ↑ Jonathan M. Davidorf, Kevin M. Miller und Steven I. Rosenfeld im Interview mit Linda Roach: Shedding Light on Pseudophakic Dysphotopsia. In: American Academy of Ophthalmology (Hrsg.): EyeNet Magazine. Dezember 2014 (aao.org).
- ↑ Achim Langenbucher: Geisterbilder und Schatten – Optische Phänomene nach Katarakt-OP. (PDF) In: 27. Fielmann Akademie Kolloquium. 2014, archiviert vom (nicht mehr online verfügbar) am 9. November 2019; abgerufen am 9. November 2019. S. 2–4.
- ↑ Martin Wenzel, Achim Langenbucher, Timo Eppig: Ursachen, Diagnose und Therapie der negativen Dysphotopsie. In: Klinische Monatsblätter der Augenheilkunde. Band 236, Nr. 6, 2019, S. 767–776, doi:10.1055/s-0043-112855 (thieme-connect.com [PDF]).
- ↑ Berufsverband der Augenärzte Deutschlands: Leitlinie Nr. 19b, Nd:YAG-Laser Kapsulotomie des Nachstars
- ↑ Bundesverband für ambulantes Operieren e. V. Operation des Grauen Stars (Katarakt-Operation)
- ↑ Nachstar. Charité, Universitätsmedizin Berlin, 2020, abgerufen am 18. Februar 2020.
- ↑ R. Khoramnia, T. M. Yildirim, G. Łabuz und andere: Eintrübung von Intraokularlinsen: Erkenntnisse aus dem Labor und der Klinik. In: Der Ophthalmologe. Band 118, 2021, S. 633–642 (doi:10.1007/s00347-020-01259-3).
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 39 und 57.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 39.
- ↑ R. Stanka: Die bakteriologische Prophylaxe vor bulbuseröffnenden Operationen. Klinische Monatsblätter für Augenheilkunde Band 72, 1924, S. 432.
- ↑ A. Elschnig: Die intrakapsuläre Starextraktion, Handbuch der gesamten Augenheilkunde, Hrsg. Th. Axenfeld, A. Elschnig, 2. u. 3. Auflage. Springer, Berlin 1932.
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 57.
- ↑ R. F. Moore: A modified suction cataract extraction. British Journal of Ophthalmology, Bd. 7, 1923 S. 233.
- ↑ Hugh P. Williams: Sir Harold Ridley’s vision. In: British Journal of Ophthalmology, Bd. 85, S. 1022–1023.
- ↑ Alfred Bader: Entwicklung der Augenheilkunde im 18. und 19. Jahrhundert. Mit besonderer Berücksichtigung der Schweiz. Verlag Benno Schwabe & Co., Basel 1933.
- ↑ Katarakt: Star trifft Eule. euro-focus.de, 13. Februar 2004; abgerufen am 3. Oktober 2013.
- ↑ Cathryn S. Mellersh, Bryan McLaughlin, Saija Ahonen, Louise Pettitt, Hannes Lohi, Keith C. Barnett: Mutation in HSF4 is associated with hereditary cataract in the Australian Shepherd. In: Veterinary Ophthalmology. 12, 2009, S. 372–378, doi:10.1111/j.1463-5224.2009.00735.x.
- ↑ Christina Julia Rabe: Katalogisierung von Phänotypen, Genotypen und Gentests molekulargenetisch charakterisierter Erbfehler beim Haushund (Canis familiaris). Dissertation. München 2009, S. 125–129. uni-muenchen.de (PDF; 2,1 MB)
- ↑ Elaine A. Ostrander: Genetics of the Dog. CABI, 2012, S. 219.
- ↑ Katarakt (grauer Star). Tierspital Zürich, Departement für Pferde, abgerufen am 27. Oktober 2021.